У медичній практиці ізольований перелом другої плеснової кістки зустрічається вкрай рідко. Механізми отримання переломів кісток плюсни і особливості будови стопи людини (наявність високого склепіння) визначають, що друга кістка ламається або разом з сусідніми, або при пошкодженні всіх плеснових кісток одночасно.
 Основний контингент з даним видом травми серед дорослих – спортсмени, які займаються з гирею
Основний контингент з даним видом травми серед дорослих – спортсмени, які займаються з гирею
Фото, малюнки, рентгенівські знімки і відео в цій статті допоможуть краще розібратися в особливостях пошкодження та існуючих сьогодні схемах лікування.
Зміст статті
- Анатомічні особливості будови стопи
- Причини виникнення та типові види переломів
- Симптоми і ознаки
- Діагностика
- Лікування
- Іммобілізація
- Лікувальна фізкультура під час знерухомлення
- Постиммобилизационный період
- Реабілітаційний період
Анатомічні особливості будови стопи
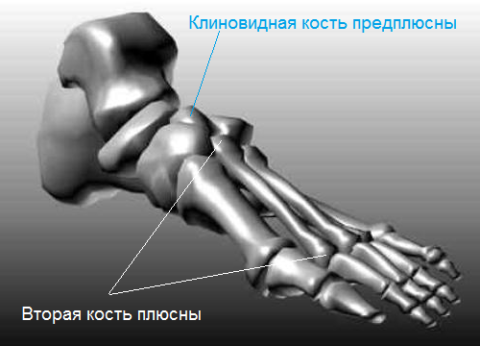 Друга плюсневая кістка довше інших
Друга плюсневая кістка довше інших
Плесно складається із 5 кісток трубчастої різновиди. Їх нумерація ведеться від внутрішньої частини стопи. Кожна плюсневая кістка одним кінцем зчленовується з кістками передплесно, а іншим з фалангами пальців.
З-за невеликого розміру клиноподібної кістки передплесна, основу другої кістки видається назад більше, ніж у інших.
Існують і інші анатомічні, біомеханічні, фізіологічні особливості будови і формування стопи, які впливають на травматизацію «нашої героїні»:
- у порівнянні з досить рухливими першою, четвертою і п’ятою кістками плесна, друга і третя відносно фіксовані;
- стопа людини має поперечний і поздовжні склепіння;
- під час відштовхування від землі при ходьбі або бігу, максимальне навантаження припадає саме на другу і третю кісточки плюсни;
- можливий період активного, особливо бурхливого росту стопи за незначний проміжок часу у віці між 12 і 19 роками.
До відома. Оскільки формування склепінь стопи закінчується до 5-6 року життя, стрибки або падіння з висоти на ноги, особливо випрямлені, стають причиною перелому кісток стопи. Травма п’яткової або таранної кісток, а також перелом плеснової кістки у дитини двох років може бути наслідком поширеної забави. Малюка підкинули вгору, а зловити його не вийшло.
Причини виникнення та типові види переломів
У класифікації, що спирається на анатомічні принципи, перелом другої плеснової кістки 90% потрапляє в клас Б – переломи діафіза (кісткового тіла), і тільки 10 % в клас А – злами шийки.
Залежно від механізму отримання пошкодження, переломи другий кістки плесна поділяються на 2 типи.
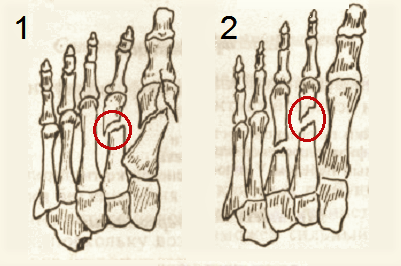 Травматичні злами
Травматичні злами
 Втомлена перелом
Втомлена перелом
Цікавий факт. Маршові переломи у професійних спортсменів, які тренуються і змагаються на стадіоні, практично не зустрічаються. Вони – доля марафонців, що біжать або йдуть спортивною ходьбою «по прямій». Цей феномен пояснюється тим, що при непрямолінійних циклічних навантаженнях синергізм демпферных реакцій поздовжнього і поперечного склепінь стоп розподіляє напруга рівномірно на всі їхні відділи.
Симптоми і ознаки
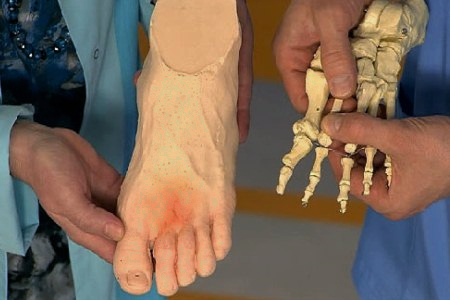 Відмітна особливість – відсутність сильної набряклості, наявність тільки невеликий припухлості
Відмітна особливість – відсутність сильної набряклості, наявність тільки невеликий припухлості
Симптоматична картина у різних типів пошкоджень II кістки:
- гостра, але не занадто сильна, біль під час ходьби, яка в спокої переходить в ниючий і поступово стихає, але при пальпації хворобливість виникає знову;
- набряклість, у вигляді припухлості;
- невеликого розміру почервоніння і гематома утворюються строго над місцем травми.
- больовий синдром є, він також незначний, але сильно посилюється якщо на кістку натиснути по осі;
- припухлість майже не видно;
- почервоніння або синяк утворюються тільки в разі значного зміщення уламків;
- прояви часто плутають з розтягуванням зв’язок.
- свіжої травми притаманний зудяще-ниючий больовий синдром не має чіткої локалізації і змушує пацієнта більше рухатися, тоді він поступово згасає, але в спокої знову повертається;
- у застарілого пошкодження больові відчуття стають хронічними;
- гематома відсутня, в основному виникає невелика припухлість і ледь помітне почервоніння шкіри.
Діагностика
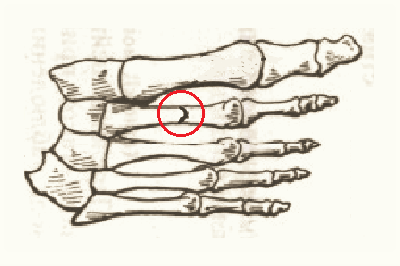
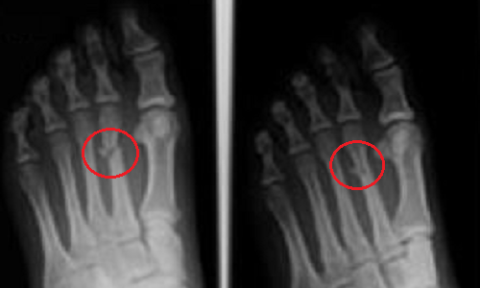 Трьох-осколковий (Y-подібний) злам II кістки плесна
Трьох-осколковий (Y-подібний) злам II кістки плесна
Закритий перелом другої плеснової кістки, на відміну від сломов інших кісток плюсни, в більшості випадків добре помітний на рентгенівському знімку в прямій проекції. Однак для точного діагнозу і вибору кращої схеми лікування одночасно роблять ще 2 знімка – в бічній і косою проекціях.
Свіжі стрес-переломи на рентгені погано видно, лінія зламу стає помітною лише через 3-4 тижні. Тому при підозрі на такий тип травми рекомендують робити МРТ.
Лікування
Лікування перелому II плеснової кістки проходить в три етапи:
- знерухомлення – 3 тижні у дітей і 4-8 тижнів у дорослих;
- постиммобилизационный період – 2-2,5 місяця;
- реабілітація – 1,5-2 місяці.
Повна реабілітація стопи у дітей відбувається набагато швидше. При належному лікуванні дитина буде здорова через 2 місяці.
Іммобілізація
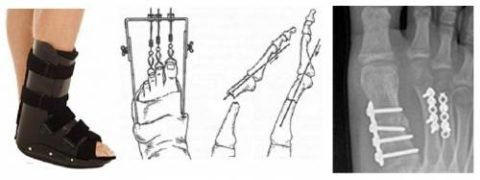 Можливі варіанти фіксації переломів II плеснової кістки
Можливі варіанти фіксації переломів II плеснової кістки
Вибір способу знерухомлення залежить від виду перелому, його локалізації і ступеня зміщення кісткових уламків:
- у першу добу – лежати, постраждалу ногу укласти в підняте положення, прикладати сухий холод;
- далі 4-6 тижнів носити короткий ортезный чобіток;
- приступати на зламану ногу можна через 1,5 тижні.
- ручне зіставлення кісткових уламків і носіння ортеза протягом 4 тижнів;
- якщо ортопед не може вправити кістку вручну застосовується 4-х тижнева репозиція противовытяжением з допомогою вантажів і накладенням «короткій» гіпсової пов’язки від підстави пальців до задньої частини стопи, а потім носіння короткого відрізного чобітка ще протягом 3-4 тижнів.
При багатоосколкових видах пошкодження або при сильному зсуві уламків можливо буде потрібно оперативне втручання – остеосинтез.
На замітку. Професійним спортсменам, для того щоб злам зрісся швидше, травматологи рекомендують робити операцію із застосуванням компрессирующего інтрамедулярного гвинта, а якщо є необхідність, то зробити пересадку кісткової тканини.
Лікувальна фізкультура під час знерухомлення
 Вправа доступне при носінні ортеза під час зламу другий плеснової кістки
Вправа доступне при носінні ортеза під час зламу другий плеснової кістки
При іммобілізації перелому ЛФК виконується з урахуванням рухового режиму:
- у період противовытяжения, при вимушеному загальному знерухомленні, для профілактики застійної пневмонії і запорів, необхідно виконувати 5-7 разів у день комплекс дихальної гімнастики, робити вправи для здорової ноги, а також загальнорозвиваючі вправи для рук і шиї;
- при носінні ортеза слід частіше виконувати вправи в положенні лежачи (без опори на зламану стопу), які задіюють колінний і тазостегновий суглоб, і вправи для плечового пояса, розслаблюючі, забиті від ходіння на милицях, м’язи;
- після остеосинтезу другий плеснової кістки ніяких рухових обмежень немає, єдине про що треба подбати, так це про поступове, але швидкому підвищенні навантажень.
Постиммобилизационный період
 При травмах стопи важливо відновити і зміцнити її склепіння
При травмах стопи важливо відновити і зміцнити її склепіння
Після того як знімуть ортез або гіпс хворому показані:
- курс сеансів лікувального масажу у фахівця, з навчанням прийомів самомасажу, який треба регулярно робити надалі;
- щоденні заняття лікувальною фізкультурою за методиками виправлення плоскостопості та після травм гомілковостопного суглоба;
- дозована ходьба по прямій і похилим поверхням, ходьба по сходах;
- дозоване плавання, де приділяти увагу руху стоп – плавати з докою в руках, чергуючи рухи стопами в стилі Брас і Кроль;
- якщо є можливість, добре працювати на велотренажері;
- з фізіотерапевтичних процедур добре зарекомендували себе уф-опромінення та електрофорез з кальцієм.
Увага! Інструкція ЛФК для цього періоду включає заборони на біг, стрибки, виконання підскоків і сосків, а також на тривалі навантаження на м’язи стопи.
Реабілітаційний період
 Одне з стрибкових вправ, які допомагають відновити стопу після травми
Одне з стрибкових вправ, які допомагають відновити стопу після травми
Під час реабілітації основний упор робиться на виконання поступово усложняющегося і зростаючої у часі комплексу вправ, які спрямовані на зміцнення м’язів стопи.
Дозована ходьба чергується з бігом підтюпцем. Показані короткі пробіжки в швидкому темпі. Заняття в басейні краще продовжувати. Хороші результати дають відвідування занять з класичним танцям.
І насамкінець хочемо попередити, що ціна за недолікований будь перелом стопи – це, як мінімум, розвиток плоскостопості. Воно, через м’язи гомілки і стегна, може викликати зміни в хребетному стовпі, при защемлення нервових корінців у якого, починають страждати внутрішні органи.
Тому важливо виконувати всі рекомендації по реабілітації, які дасть лікар.



