Гострий гломерулонефрит – інфекційно-аутоімунне ураження ниркових клубочків, яка може охоплювати і інші частини нирок: ниркові канальці і тканина. В якості збудника захворювання в більшості випадків виступає стрептокок.
Розвивається гострий гломерулонефрит частіше у дітей до пубертатного періоду і у дорослих до 30-40 років. У групі ризику більше чоловіків, так як кількість пацієнтів чоловічої статі вище в 1,5 рази. Серед дорослого населення хворіє близько 10%. Спалахи хвороби фіксуються навесні або взимку, коли з-за погодних умов, факторів, що знижують активність імунної системи, можливість застудити нирки і заразитися інфекцією більше.
Зміст
Причини виникнення
Основна причина гострого гломерулонефриту – стрептококова інфекція типу А.
ОГН (гострий гломерулонефрит) стрептококового типу виникає як ускладнення після перенесених:
- фарингіту;
- ангіни;
- ускладненого тонзиліту;
- скарлатини.
Пригнічення нефронів, їх пошкодження викликає не тільки інфекція, але і неправильна імунна відповідь. У якийсь момент з-за збільшеної продукції антитіл в кров або при порушенні механізму зниження їх вироблення, імунні клітини починають накопичуватися в судинах нирок, викликаючи їх руйнування. Організм бореться з власними клітинами як з чужими.
У рідкісних випадках патологія може розвинутися через:
- грипу;
- паротиту;
- герпесу;
- гепатиту;
- червоного вовчака;
- вітряної віспи;
- мононуклеозу;
- хвороби Шейлена Геноха;
- васкулітів;
- синдрому Гудпасчера.
Негативну аутоімунну реакцію на власні клітини здатні викликати:
- хронічні захворювання;
- генетична схильність;
- дефіцит вітамінів;
- прихована, безсимптомна стрептококова інфекція.
В окремих випадках захворювання може виникати на тлі важких інфекцій:
- дифтерії;
- пневмонії;
- малярії;
- висипного, черевного тифу.
У клінічній практиці зафіксовані випадки, коли хвороба з’являлася з-за:
- відповідної реакції на вакцинацію, ін’єкції;
- алергічної реакції на пилок;
- нефротоксичних ліків;
- укусів отруйних павуків, змій, скорпіонів;
- алкогольного отруєння;
- променевого впливу опромінення;
- гострої інтоксикації;
- паразитичних організмів всередині.
Факторами, що сприяють появі патології, є:
- переохолодження;
- не повністю розвинені нефрони в дитячому віці.
Переохолодження порушує обмінні процеси в нирках, кровообіг. Знижується стійкість до зовнішніх негативних явищ, підвищується ризик зараження інфекцією.
Різновиди хвороби

Якщо говорити про те, що таке гострий гломерулонефрит, то це визначення має на увазі під собою комплекс різних хвороб, які відрізняються один від одного особливостями розвитку, причинами, способами лікування. При деяких формах патології уражаються не тільки ниркові клубочки, але і канальця, внутрішня поверхня. Класифікують по-різному. Перш ніж співвіднести клінічний випадок з певним типом хвороби, патогенез вивчається, особливості, механізм розвитку.
Класифікація за клінічним розвитку патології:
Класифікація за способом розвитку:
Класифікація в залежності від специфіки:
За рівнем ураження нефронів розрізняють повний і неповний гломерулонефрит. При першій формі порушено понад 50% ниркових клубочків, при неповній менше 49%.
Формулювання гострого гломерулонефриту в офіційному медичному посібнику МКБ-10 виглядає так – гострий нефротичний синдром.
Симптоматика

Симптоми гострого гломерулонефриту проявляються через 7-10 днів після впливу етіологічного фактора (аутоімунної реакції, інфекційного та токсичного впливу).
Основний і рання ознака – набряклість. На неї скаржиться понад 65% всіх пацієнтів. У 45% помітні виражені набряки. Вони можуть локалізувати по всьому тілу. Але першим набрякає обличчя (область під очима, біля носа, щоки) і ноги (щиколотки, гомілки).
Крім видимих набряків, існують приховані, які просто так не можна виявити. Їх розпізнають тільки після регулярного зважування, коли без видимих причин пацієнт починає набирати вагу.
Нефротичний синдром провокує патологічні зміни в нирках, з-за яких фільтрація порушується, а вода і натрій накопичуються в організмі. Скупчення фізіологічної рідини разом із продуктами розпаду провокує набряки, внутрішню інтоксикацію. Головна небезпека в тому, що плевральна площину легенів, черевна порожнина теж може заповнюватися не виведеної водою. Через 2 тижні після терапії набряки спадають, функція фільтрації за умови, що хвороба протікає у важкій формі з ускладненнями – відновлюється.
Якщо не проводиться симптоматичне лікування, то набряклість може перерости в асцит, анасарку, гидротораксу.
Артеріальна гіпертензія починає турбувати в 70% випадків, навіть якщо пацієнт раніше не страждав від захворювань серцево-судинної системи. Гіпертонічний нефротичний синдром має тенденцію до постійного підвищення ПЕКЛО. Без купірування нападів гіпертензії, артеріальний тиск буде постійно підвищеним, що в майбутньому може призвести до ускладнень. У 30-40% хворих АТ знаходиться в межах 150/100 мм рт. ст. Серед інших симптомів гострого гломерулонефриту з боку серцево-судинної системи також відзначається брадикардія. Серцевий ритм нижче 60 ударів в хвилину.
Іноді відзначаються церебральні порушення:
- головний біль;
- запаморочення;
- погіршення слуху, зору;
- нервова збудливість;
- нудота;
- блювання;
- занепад сил;
- непритомність;
- судоми;
- набряк вен шиї;
- ціаноз обличчя, шиї.
Деякі пацієнти скаржаться на больові напади різної інтенсивності в області попереку з двох сторін.
Сеча при гострому гломерулонефриті змінюється. Вона стає коричневою, простежуються невеликі прожилки крові, підвищується рівень білка, щільність вище. Через деякий час зменшується добовий обсяг виведення урини.
Інші ознаки:
- пропадає апетит;
- підвищується температура тіла;
- сонливість;
- спрага;
- надбавка у вазі (при латентній набряклості).
Буває прихований нефротичний синдром, при якому артеріальний тиск не підвищується, набряклість не з’являється, змінюється тільки хімічний склад урини, що можна зрозуміти лише за результатами лабораторного дослідження.
Діагностика

Діагностика гострого гломерулонефриту проводиться комплексно. Тільки на основі проведеного обстеження здійснюється постановка діагнозу.
Методи діагностики, які проводяться при підозрі на нефротичний синдром:
Перед тим як призначати комплексне обстеження лікар повинен опитати пацієнта.
Типові питання на прийомі в уролога, нефролога: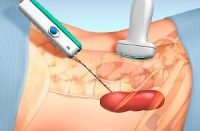
Потім лікар складає історію хвороби, питаючи:
Далі доктор візуально оцінює стан пацієнта:
Під час діагностики гострого гломерулонефриту можуть бути запрошені лікарі інших спеціальностей для диференціації діагнозу.
Лікування та ускладнення
Вилікувати гострий гломерулонефрит можна без ускладнень, якщо приступити до терапії вчасно. Відновити можна ниркові клубочки, канальці, нефрони з допомогою правильного медикаментозного лікування гострого гломерулонефриту. Але процес реабілітації може тривати 1-2 роки. В цей період вплив негативних чинників, повторне інфікування здатне призвести до розвитку хронічної форми хвороби.
Наслідки, які виникають на фоні захворювання:
- набряклість плевральної площині легенів, що виникає із-за постійно високого артеріального тиску, скупчення біологічної рідини, порушень в роботі серцево-судинної системи;
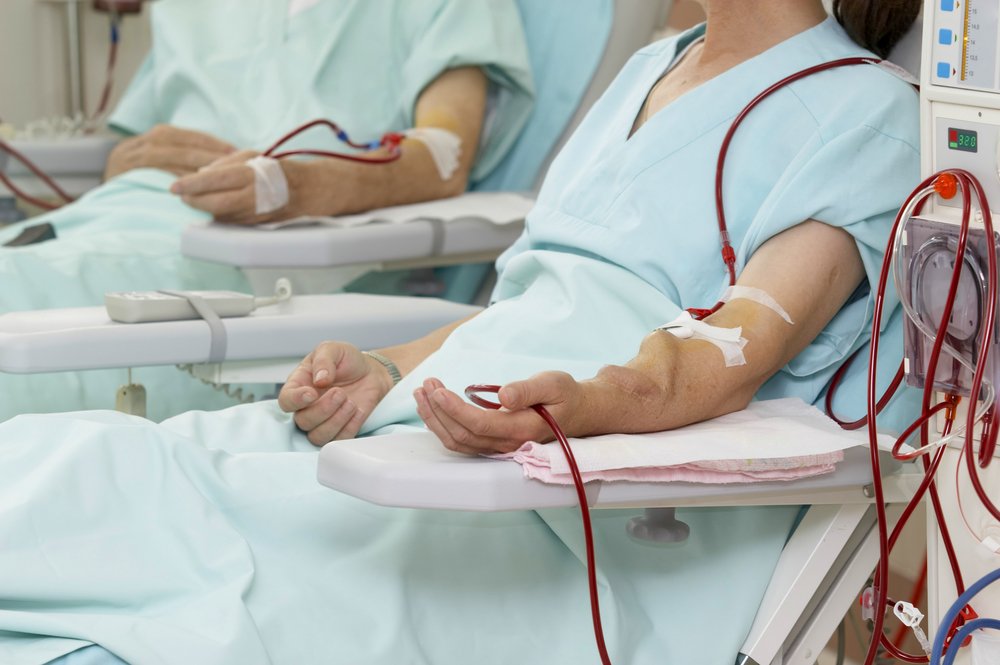
- ниркова недостатність – дисфункціональні розлади нирок, при якому функціональна тканина органу замінюється сполучною, на пізніх стадіях потрібен регулярний діаліз або трансплантація нирки;
- еклампсія – розлад роботи цілої системи органів, з-за якої виникають припадки з непритомністю, судомами;
- уремія – інтоксикація організму біологічною рідиною з продуктами розпаду, яку пошкоджені бруньки вже не можуть фільтрувати і виводити;
- хронічний гломерулонефрит – уповільнена запально-аутоімунна патологія, що вимагає підтримуючого лікування.
Ускладнення частіше виникають при тривалому перебігу хвороби без відповідної терапії.
Лікування гострого гломерулонефриту йде в трьох напрямках: усунення симптоматики, боротьбі з причинами виникнення, запобігання ускладнень. В домашніх умовах лікуватися не можна. Після постановки діагнозу гострий гломерулонефрит хворого госпіталізують. Пацієнт в умовах стаціонару повинен дотримувати постільного режиму протягом 1-1,5 місяців. Зниження фізичної активності за рахунок відпочинку, горизонтального положення сприяє поліпшенню кровообігу, фільтрації в мембранах ниркових клубочків.
Лікування антибіотиками починається з першого дня надходження в стаціонар, якщо в організмі є вогнище інфекції.
У вигляді ін’єкцій, таблеток призначаються:
- Пеніцилін;
- Еритроміцин;
- Олеандомцин;
- Стрептоміцин.
Курс антибіотиків 2-3 тижні. Вищевказані антибіотики надають низьке нефротическое вплив, тому вважаються найбільш прийнятними. Якщо захворювання протікає у важкій формі, за вказівкою лікаря лікарська доза може бути збільшена в 2 рази.
Гормональна терапія призначається в крайніх випадках, коли симптоматичне лікування не допомагає, високий ризик перетворення хвороби в хронічну форму. Гормональні препарати призначають тільки після попередньої антибактеріальної терапії. Перед прийомом ліків на гормональній основі необхідно перевірити чи є протипоказання на дану групу засобів. В якості альтернативи можуть запропонувати цитостатики, индоцид.
Гормональна терапія терміном до 6 тижнів проводиться з використання ліків:
- Преднізолону;
- Дексаметозона.
Гіпотензивні засоби допомагають привести артеріальний тиск в норму.
Як гіпотензивної терапії призначається один з наступних препаратів:
- Каптоприл;
- Еналаприл;
- Раміприл;
- Периндоприл;
- Лізиноприл;
- Цилазаприл;
- Трандолаприл;
- Метилдоф;
- Дибазол (ін’єкції);
- Папаверин (ін’єкції);
- Еуфілін (ін’єкції).
 Щоб зняти набряклість, підсилити відтік сечі призначається прийом діуретиків.
Щоб зняти набряклість, підсилити відтік сечі призначається прийом діуретиків.
Популярні сечогінні засоби при гломерулонефриті:
- Фуросемід;
- Верошпірон;
- Спирикс;
- Альдактон;
- Гіпотіазид;
- Урегіт.
Урина починає інтенсивно виділятися через 1-2 дні.
Якщо виникла хронічна ниркова недостатність як ускладнення, потрібно гемодіаліз для штучної компенсації роботи нирок.
У стаціонарі терапія хвороби без ускладнень середньої і легкої формі триває 1-2 місяці. Після виписки деякий час пацієнт повинен спостерігатися в уролога або нефролога.
Дієта і профілактика

Щоб поліпшити стан нирок, домогтися загальнозміцнюючого впливу на організм необхідно дотримуватися дієти №7. Згідно їй потрібно скоротити добове споживання солі до 1 гр. Це знижує інтенсивність набряків і ризик виникнення гіпертонічного напади, покращує загальне самопочуття.
Кілька перших днів пацієнтові рекомендується вживати велику кількість цукру. Добова норма близько 300-400 гр.
Не можна вживати наступні продукти:
- картоплю;
- персики;
- кисломолочні продукти;
- капусту;
- солодкі яблука.
Заборонено їсти копчення, мариновані, солоні, смажені продукти. Чай, кава, какао бажано замінити гарбузовим соком, відваром шипшини. Гарбуз чистить кров, покращує імунітет, а шипшина допомагає швидше позбутися від набряклості.
Добова норма жирів не більш 70 р. Компенсувати калорійність можна за рахунок вуглеводів. Випивати не більше 1,5 л води перший час.
Профілактика гострого гломерулонефриту полягає у попередженні інфекційних захворювань, алергічних реакцій, які можуть спровокувати негативні зміни в нирках.
Щоб попередити хворобу необхідно:
Людям, у яких в анамнезі були захворювання нирок або навіть гломерулонефрит потрібно регулярно відвідувати нефролога, проходити обстеження. Нещодавно перехворіли повинні обов’язково протягом декількох місяців здавати кров та сечу на аналіз, щоб виявити хворобу на ранніх стадіях.
Прогноз та реабілітація

Гострий гломерулонефрит типової форми легко піддається лікуванню. Успішне одужання без ускладнень настає в 2/3 випадків. Тільки у 20% розвивається хронічний гломерулонефрит, і найчастіше це пов’язується з пізнім або неправильним лікуванням.
Антибактеріальна, гормональна терапія показує високу ефективність у лікуванні нирок. Симптоми зникають через 3 тижні.
Головне після одужання дотримуватися режиму роботи та відпочинку. Збільшувати інтенсивність фізичних навантажень потрібно поступово, займатися лікувальною фізкультурою.
Потрібно регулярно проводити профілактику респіраторних захворювань.
При підозрі на гломерулонефрит потрібно відразу звернутися за медичною допомогою. Навіть після одужання не можна займатися роботою, що викликає фізичне, психологічне перенапруження. Хвороба відрізняється високою здатністю до появи рецидивів.