Helicobacter pylori відіграє вирішальну роль у формуванні таких захворювань, як хронічний гастрит, атрофія і рак шлунка. Інфікування бактеріями запускає хронічний запальний процес, який кілька років може протікати безсимптомно. Хелікобактерії володіють підвищеною стійкістю до дії антибіотиків, тому лікування проводиться комплексно, з одночасним застосуванням декількох антибактеріальних засобів різних груп. Повністю позбавитися від бактерії вдається в 80% випадків, тому можливі повторні рецидиви захворювання.
1 Біологія патогенів
Helicobacter pylori (хелікобактер пілорі) являють собою грамнегативні бактерії, діяльність яких в організмі людини пов’язана з гастроентерологічними захворюваннями. Вивчення цих бактерій почалося відносно недавно – у 80-х роках XX століття. Раніше вважалося, що в агресивному кислому середовищі шлунка мікроорганізми не можуть існувати тривалий час. Згідно з проведеним медичним дослідженням, носіями бактерії є половина населення земної кулі, що робить хелікобактеріоз однією з найпоширеніших інфекцій в світі.
У мікробіології описано більше 20 видів хелікобактерій. Мікроорганізми мають властивість поліморфізму – в сприятливих умовах вони мають спіралевидну, вигнуту форму, а при несприятливих впливах навколишнього середовища і при старінні вони приймають палочкообразное будова. В останньому стані вони не виробляють ферменти і не можуть розмножуватися, але завдяки зниженню обміну речовин всередині клітини хеликобактеры стають більш стійкими до життя в кишечнику і у зовнішній середовищі, завдяки чому створюються сприятливі умови для їх передачі орально-фекальним шляхом. Після того як бактерії потрапляють в шлунок, вони знову стають спіральними і готовими до колонізації слизової. Така властивість бактерій створює певні труднощі для діагностики хелікобактеріозу.
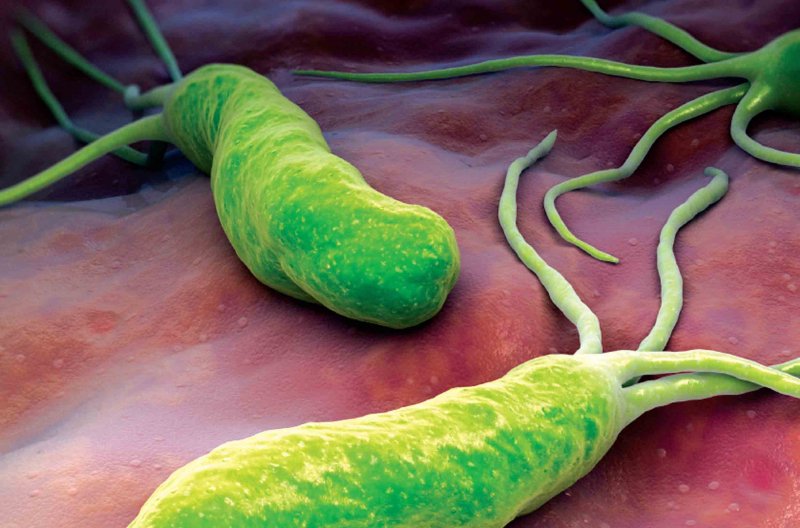
Хелікобактер пілорі
Зовні хеликобактеры оточені специфічною оболонкою у вигляді пластівчастого гелю, в якому накопичується вироблюваний ними фермент уреаза. Цей фермент відіграє важливу роль в життєдіяльності мікроорганізму – він захищає мікроби від впливу соляної кислоти в шлунку і антибактеріальних препаратів. Природним місцем існування хелікобактерій є шлункова слиз. Найкращими умовами для їх життєдіяльності є температура до 42 градусів і кислотність середовища pH 4-6. У бактерії є джгутики, що дозволяють їй пересуватися в товщі слизу і забезпечують їй високу здатність швидко колонізувати слизову шлунка і 12-палої кишки.
Крім уреази, бактерії виробляють цілий ряд ферментів, які допомагають їм подолати слизовий бар’єр шлунка і підібратися до його оболонці, а також білок, що пригнічує вироблення соляної кислоти. Зараження H. pylori призводить до ряду патологічних процесів на молекулярному, клітинному та тканинному рівні, виникають токсичні ушкодження клітин, порушення секреції травних залоз, з’являється інтенсивна запальна реакція.
Хелікобактерна інфекція зменшує товщину слизу в шлунку, пригнічуючи її вироблення більш, ніж на 80%. Цей фактор сприяє додатковому ушкодження тканин від впливу соляної кислоти, так як слабшає захисний бар’єр. У бактерій існує спеціальний механізм розпізнавання клітин епітелію. Виділяється ними уреаза перетворює сечовину, що надходить з крові, вуглекислий газ і аміак. Останній сприяє нейтралізації соляної кислоти, створюючи сприятливі умови для подальшого розмноження бактерій, і руйнує оболонки фагоцитів, перешкоджаючи захисним імунітетом процесів.
2 Шляхи зараження
Інфекція передається переважно оральним шляхом або через забруднені предмети особистої гігієни. Основними способами зараження є наступні:
- через поцілунки між подружжям або статевими партнерами;
- при загальному користуванні столовими предметами;
- від матері до дитини – при облизывании сосок;
- при вживанні зараженої води (бактерії здатні зберігати життєздатність у водному середовищі протягом 3 діб);
- через немиті руки при недотриманні гігієни;
- від домашніх вихованців (орально-фекальний шлях передачі);
- під час гастроскопії і інших способах обстеження ШКТ при недостатньо ретельної дезінфекції медичних інструментів;
- через м’ясо-молочні продукти і від домашніх тварин (їх фекаліях виділені подібні вірулентні штами бактерій; у вегетаріанців інфекція виявляється рідше);
- через плацентарний бар’єр у вагітної матері; в крові у новонароджених дітей виявляються антитіла до хелікобактер пілорі.
Останні два способи інфікування ще не мають достатньої доказової бази у медичній науці. Зараження найчастіше найбільш активно відбувається між членами однієї сім’ї, тому стійка ерадикація (знищення) патогена можлива тільки при лікуванні всієї родини. Бактерії виділяються у хворої людини не тільки разом з фекаліями, але і виявляються в зубному нальоті, на слизовій оболонці щік, язика та піднебіння. Відзначається також взаємозв’язок між хелікобактеріозом і професійними умовами. У групі ризику знаходяться наступні працівники:
- ендоскопісти;
- мікробіологи;
- хірурги;
- обслуговуючий медичний персонал;
- працівники інтернатів, дитячих будинків, психіатричних лікарень та інших установ.
Факторами ризику для зараження є наступні:
- перенаселеність житлових приміщень;
- використання загальних ліжок;
- недостатня кількість гарячої води;
- антисанітарні умови;
- обтяжена спадковість по гастроентерологічних захворювань;
- глистні інвазії;
- гострі кишкові інфекції, лямбліоз;
- неправильний режим харчування, зловживання гострою і солоною їжею, викликає подразнення слизової оболонки шлунка;
- куріння;
- стреси;
- зловживання алкоголем;
- тривале голодування;
- тривалий прийом ліків, що подразнюють слизову оболонку шлунка;
- оперативні втручання на органах черевної порожнини;
- стоматологічні захворювання.
3 Захворювання, що викликається бактерією
При попаданні в шлунок і колонізації його слизової хелікобактерії викликають запальні явища (пилорит). З хелікобактерної інфекцією асоційовані з гастродуоденальні захворювання:
- виразка шлунка і 12-палої кишки;
- гастродуоденіт (запалення пілоричного відділу шлунка і 12-палої кишки);
- хронічний гастрит;
- диспепсичні розлади;
- рак шлунка;
- лімфома шлунка.
Дослідниками відзначається також взаємозв’язок хелікобактерної інфекції з захворюваннями іншої локалізації (залізодефіцитна анемія, тромбоцитопенічна пурпура, дефіцит вітаміну В12). Хвороби, що викликається бактерією, можуть протікати в різній формі – від безсимптомної до вкрай важкою. Незважаючи на високу поширеність інфекції, число пацієнтів з раком або виразкою шлунка, зумовлених хеликобактериями, не перевищує 10%. Безсимптомне носійство виявляється в більшості випадків. Тяжкість захворювання багато в чому залежить від патогенності штаму бактерії і наявністю цитотоксичних генів в її структурі. Механізм симбіотичного існування цих мікроорганізмів в тілі людини ще недостатньо вивчений.
У деяких людей навіть при наявності обсіменіння слизової оболонки шлунку, запальні зміни в органах травлення незначні. Деякі штами бактерій є непатогенними і не впливають на стан людей. У частині носіїв інфекції відзначається відсутність рецепторів до адгезинам бактерії, що відповідає за прикріплення бактерії до стінок шлунка, у зв’язку з чим ці пацієнти не схильні до запальних захворювань. Тому одного тільки наявності хелікобактерій в товщі шлункового слизу недостатньо для того, щоб виникла одна з перерахованих вище патологій.
При поєднанні факторів ризику і хелікобактеріозу розвивається тенденція до появи виразкових уражень. Виявлено взаємозв’язок захворювань з фенотипом крові – у людей, що мають II групу крові, найчастіше виникає виразка шлунка, а у пацієнтів з I групою – виразка 12-палої кишки. До розвитку атрофічного гастриту або раку шлунка після зараження у різних пацієнтів проходить від 2 до 20 років.
4 Симптоми
Симптомами ураження хелікобактер є наступні прояви:
- Больовий синдром. Є основною причиною звернення за медичною допомогою. Біль при хеликобактериозе не постійна, відсутня її чітка локалізація, у дорослих вона з’являється при зміні раціону харчування або пори року. Протягом перших 3-5 років больові відчуття можуть турбувати не сильно, у зв’язку з чим спостерігається пізнє звернення до лікаря. У дітей виявляється болючість при пальпації живота в 80% випадків. Біль носить завзятий характер і часто не пов’язана з прийомом їжі.
- Розлад травлення – запори, погіршення апетиту, печія (у більш ніж половини пацієнтів спостерігається підвищене кислотоутворення), часта гикавка, метеоризм, нудота.
- Розвиток дефіциту маси у дітей при тривалому перебігу захворювання.
- Синдром вегетативної дистонії: підвищена стомлюваність, часті головні болі, порушення сну, підвищена дратівливість, коливання артеріального тиску.
- Відсутність чіткої межі між періодами загострень і ремісії.
На тлі інфекції Helicobacter pylori у деяких пацієнтів з’являється хронічна кропив’янка, але в медичній науці зв’язок між двома цими захворюваннями поки залишається недоведеною. Висипання на шкірі проявляються у вигляді спонтанно утворюються пухирі на обличчі і тілі без наявності диагностируемой причини виникнення і тримаються від 6 тижнів і довше. Безсимптомний перебіг хвороби спостерігається у третини хворих. У дитячому віці хвороба прогресує більш швидкими темпами, ніж у дорослих, при цьому уражається не тільки антральний відділ шлунка, але і його тіло і звід, частіше утворюються виразкові ушкодження слизової.
5 Діагностика
Всі існуючі способи діагностики хелікобактеріозу можна розділити на 2 великі групи:
Перша група діагностичних методів є найбільш точною, так як дозволяє виявити безпосередньо бактерію (або продукти її життєдіяльності) і проводиться декількома способами:
- Бактеріологічне дослідження. Проводиться посів клітин біоптату в діагностичній середовищі з метою вирощування чистої культури Helicobacter pylori. Цей метод – єдиний, що володіє 100% специфічністю, що дозволяє вивчити всі властивості збудника, але він вимагає наявності спеціального обладнання і реактивів, а також високої кваліфікації фахівців. Вирощування культури для визначення її антибіотикорезистентності проводиться тривалий час – до 7 днів. З цих причин бактеріологічний спосіб діагностики не знаходить широкого застосування в клінічній практиці, а використовується для наукових досліджень штамів Helicobacter pylori.
- Гістологічний метод – «золотий стандарт » виявлення інфекції, специфічність складає 95%. Дозволяє визначити безпосередній вплив бактерії на тканини людини. Принцип виявлення заснований на фарбуванні бактерії в препаратах, взятих зі слизової шлунка або 12-палої кишки. Забір біологічного матеріалу під час проведення ФГДС з біопсією проводиться з місць з найбільшою набряком і почервонінням, з різних частин шлунка. При мікроскопічному дослідженні встановлюють 3 ступеня обсіменіння: до 20 бактерій у полі зору – слабкий, 20-50 – середня, більше 50 – висока. Перевагами методу є висока точність, доступність, зручність зберігання і транспортування біологічного матеріалу, відсутність високих вимог до лабораторного персоналу.
- Швидкий уреазний тест. В основі цього методу лежить зміна кислотності середовища під впливом аміаку і вуглекислого газу, що утворюються в процесі життєдіяльності бактерії. Залуження середовища біоптату фіксують за допомогою спеціального індикатора. Найбільш поширеним є CLO-тест, при якому шматочок біоптату кладуть на таблетку з індикатором кислотності, змінює своє забарвлення від жовтої до малинової. Результат дослідження може бути отриманий уже через 20 хвилин. Недоліком цього методу є те, що після проведеного лікування значно знижується її чутливість, що не дозволяє оцінити ефективність терапії.
- ПЛР-діагностика біопсійного матеріалу. Вважається експериментальної, тому не використовується в клінічній практиці.
Неінвазивна діагностика проводиться наступними методами:
- Дихальний тест. Перед дослідженням у пацієнта беруть дві проби повітря, що видихається. Після цього йому необхідно з’їсти легкий сніданок і спеціальний субстрат з радіоактивними ізотопами, після чого знову беруть проби. Пробірки з аналізами вивчають за допомогою газового хроматомасспектрометра або лазерного обладнання. Нормою є прирощення ізотопів вуглецю в повітрі, що видихається менше 5%. Перевищення цього значення говорить про обсіменіння бактеріями. В розвинутих країнах цей вид обстеження є еталонним, але так як обладнання для його проведення та ізотоп є дорогими, то його поширення обмежена в Росії.
- Серологічні тести і експрес-методи визначення Helicobacter pylori є більш простими, швидкими і дешевими, але відрізняються низькою точністю. Вміст антитіл класу G до хеликобактериям вище 42 імуноферментних одиниць в аналізі крові оцінюється як позитивний результат наявності інфекції. Ці способи застосовуються для визначення ерадикації після проведеного лікування. Існують також тести для виявлення бактерії в домашніх умовах.
- Одним з перспективних неінвазивних методів діагностики є ПЛР-аналіз з визначенням антигену бактерії в калі пацієнтів. Точність способу не поступається дихального тесту з сечовиною, а вартість його значно нижче. В даний момент цей метод знаходиться на стадії апробації.
Всім пацієнтам показане проведення ФГДС для виявлення локалізації та ступеня ураження слизової ШЛУНКОВО-кишкового тракту. Симптомами інфікування при ендоскопії є наступні ознаки:
- почервоніння слизової оболонки;
- наявність виразок на поверхні шлунка або 12-палої кишки;
- вибухання на стінках шлунку (нодулярный гастрит);
- скупчення каламутній слизу;
- набряк тканин;
- потовщення складок шлунка.
Для дослідження беруть не менше 3 біопсійних зразків з різних відділів шлунка. Якщо є кровоточиві ерозії, то взяття біоптату може призвести до того, що почнеться кровотеча, яке зупиняють промиванням холодною водою або накладанням щипців на 2-3 хвилини. Після проведеного лікування через 4-6 тижнів проводять контроль ерадикації інфекції не менш, ніж 2 різними методами.
6 Лікування
Ерадикаційної терапія проводиться при наявності захворювань, вказаних вище, а також в наступних випадках:
- гастрит або виразка, пов’язані із застосуванням нестероїдних протизапальних засобів (НПЗЗ);
- для профілактичного виключення виникнення виразок при тривалому прийомі НПЗЗ;
- після операції на шлунку з приводу раку;
- при довгому прийомі інгібіторів протонної помпи, що знижують кислотність шлунка;
- після ендоскопічного видалення злоякісних утворень на ранній стадії;
- при аутоімунній тромбоцитопенії;
- при залізодефіцитній анемії, не обумовленої іншими причинами;
- при наявності близьких родичів, хворих на рак шлунка і відсутності протипоказань для терапії.
Щоб повністю вилікувати хелікобактеріоз, необхідна комплексна терапія. Медикаментозне лікування базується на використанні наступних засобів:
- Похідні Нітроімідазолу (Метронідазол, Медазол, Ген-золерол, Метрогіл, Нидазол, Фазижин та інші).
- Амінопеніциліни (Аугментин, Флемоксин солютаб, Гоноформ, Хеликоцин, Оспамокс, Амиксициллин та інші).
- Макроліди (Кларитроміцин, Рокситромицин, Рулид, Реницин, Коаліціада).
- Азитроміцин (Сумамед).
- Тетрациклинн (Імекс, Тетрациклін-теба).
- Фторхінолони (Левофлоксацин).
5. Для відновлення кишкової флори після антибактеріальної терапії застосовують пробіотики і пребіотики: Ацилакт, Хілак Форте, Лактобактерин, Біфідумбактерин, Аципол, Лінекс та інші.
 Медичними дослідженнями встановлено, що монотерапія одним видом антибіотика не ефективна з-за впливу кислого середовища шлунка і поганого проникнення ліків в підслизовий шар. Повністю вбити мікроорганізм при монотерапії вдається не більше, ніж у 15-50% випадків. При подвійної терапії із застосуванням препаратів вісмуту та Метронідазолу позбутися назавжди від хелікобактеріозу вдається у 90% у хворих з підвищеною чутливістю до цього антибіотика і у 20% – у пацієнтів, нечутливих до нього. Тому найчастіше застосовується три – і чотирьохкомпонентні схеми лікування:
Медичними дослідженнями встановлено, що монотерапія одним видом антибіотика не ефективна з-за впливу кислого середовища шлунка і поганого проникнення ліків в підслизовий шар. Повністю вбити мікроорганізм при монотерапії вдається не більше, ніж у 15-50% випадків. При подвійної терапії із застосуванням препаратів вісмуту та Метронідазолу позбутися назавжди від хелікобактеріозу вдається у 90% у хворих з підвищеною чутливістю до цього антибіотика і у 20% – у пацієнтів, нечутливих до нього. Тому найчастіше застосовується три – і чотирьохкомпонентні схеми лікування:
7 Народна медицина і дієта
При лікуванні в домашніх умовах можна застосовувати не тільки таблетки, але і засоби народної медицини для більш ефективної ерадикації бактерії:
- 10 г подрібнених коренів аїру заливають 1,5 склянки окропу й настоюють 2-3 години в термосі, потім проціджують. Це ліки приймають тричі на добу, кожен день необхідно готувати свіжий складу. Загальний курс прийому становить 1 місяць в комплексному лікуванні з медикаментозними препаратами.
- Траву звіробою, деревію, квітки календули змішують в рівних пропорціях. 3 ст. л. збору заварюють 0,5 л окропу, настоюють 1 годину. Склад необхідно пити по ? склянки перед кожним прийомом їжі, 1 міс.
- Насіння чорного кмину перемелюють на кавомолці і перемішують з медом у рівній пропорції. Готову суміш можна тримати в холодильнику. Склад приймають по 1 ч. л. тричі на день до їжі протягом 2-3 місяців.
- 100 г свіжої брокколі змішують з 0,5 ст. кип’яченої води і дрібкою морської солі, збивають у блендері. Напій п’ють вранці і ввечері, свіжоприготованим, за годину до їжі, на протязі 30 днів. Ефективність брокколі обумовлена наявністю в капусті сульфорафана – речовини, що володіє антибактеріальними і протираковими властивостями.
- Сік свіжої журавлини здавна використовувався в якості природного антибіотика. Щоденне вживання 1 склянки соку сприяє зменшенню обсіменіння шлунка цією бактерією.
Останні два рецепту можна використовувати при шлунковій кровотечі та наявності ерозій у шлунку або 12-палої кишці. При лікуванні необхідно також дотримуватися дієти, яка виключає вживання продуктів, що подразнюють запалену слизову шлунка, утримуватися від алкоголю і куріння.



