Ієрсиніози — це група бактеріальних інфекцій з переважно фекально-оральним механізмом передачі, що викликаються мікроорганізмами роду Yersinia. Характеризуються поліморфізмом клінічних проявів, інтоксикацією, висипом на шкірних покривах, ураженням шлунково-кишкового тракту (ШКТ) і суглобів, схильністю до рецидивуючого, затяжного і хронічного перебігу з формуванням імунопатологічних синдромів. У цю групу входять 2 захворювання — кишковий ієрсиніоз (синонім – ієрсиніоз) і псевдотуберкульоз (далекосхідна скарлатиноподобная лихоманка). Інфекції зустрічаються як у дітей, так і дорослих.
1 Опис
У медичній практиці під иерсиниозом розуміють кишковий ієрсиніоз.
Збудник належить до сімейства Enterobacteriaceae, роду Yersinia, увазі Yersinia enterocolitica. Останній є грамнегативної паличкою, спор не утворює. Бактерії мають перитрихиальные джгутики (тобто розташовані по всій поверхні) у величезній кількості, що забезпечує їх рухливість. Ієрсинії відносять до гетеротрофным факультативно-анаеробних мікроорганізмів з олиготрофными і психрофильными властивостями. Вони ростуть на звичайних поживних середовищах і на середовищах з збідненим складом, або «голодних». Особливістю бактерій є те, що вони здатні розмножуватися при температурі -7 градусів, унаслідок чого названі “мікробами холодильника”.
Збудник гине при кип’ятінні, висиханні, під впливом сонячного світла і звичайних концентрацій дезінфектантів. Можна сказати, що він відносно стійкий у зовнішньому середовищі.
2 Джерело та шляхи зараження
Джерелом інфекції можуть служити гризуни (миші, щури, зайці), сільськогосподарські тварини (кролі, свині, рогата худоба), собаки і кішки, а також хвора людина (в тому числі носії).
Виділяють кілька шляхів передачі збудника:
- Харчовий (основний) — овочеві страви (салати з овочів) і продукти тваринного походження (молочні, м’ясні, продукція птахівництва), що вживаються в їжу у сирому або недостатньо обробленому вигляді, а також вдруге обсемененные.
- Водний — через інфіковану воду (зазвичай реалізується при вживанні води з відкритих джерел).
- Контактний — збудник передається від людини до людини через руки, посуд, предмети побуту, іноді при безпосередньому контакті з інфікованими тваринами.
Можливі й інші шляхи, але істотного значення вони не мають. Описані також випадки зараження иерсиниями після переливання інфікованої крові.
Основними вхідними воротами інфекції при кишковому иерсиниозе є ШКТ. Пік захворюваності припадає на зимово-весняний період (підйом спостерігається в березні, триває 4-5 місяців, різко знижуючись до серпня і повторно зростаючи в кінці року).
3 Класифікація
Єдиної класифікації захворювання не існує. Нижче наведено розподіл інфекції на клінічні форми:
На сьогоднішній день на території РФ використовується клінічна класифікація Ющука і співавторів, в основу якої покладено синдромний принцип. Вона представлена в таблиці:
Вдруге-вогнищева форма характеризується розвитком після будь-якої іншої форми єрсиніозу. Попереднє їй захворювання протікає клінічно або ж перші прояви і потім вогнищеві ураження відокремлені один від одного тривалим терміном (до декількох років).
4 Клінічні прояви
Інкубаційний період становить від 1 до 6 днів (частіше 2-3 дні). Починається хвороба гостро. З’являються озноб, висока температура тіла, головний біль, нездужання, слабкість, біль у суглобах та/або м’язах, першіння в горлі (виявляється також дифузне почервоніння зіва та інші катаральні явища), зниження апетиту. При промацуванні знаходять збільшені і болючі периферичні лімфатичні вузли. Температура переважно субфебрильна (до 38 градусів), іноді досягає 39-40 градусів.
Артралгії та артрити у дітей виникають рідше, ніж у дорослих. Артралгія відзначається в перші 3 доби хвороби, при цьому зовні суглоб не змінений. Артрит спостерігається на 3-й – 6-й день і характеризується ураженням міжфалангових, променезап’ясткових, ліктьових, колінних, гомілковостопних суглобів. Виявляються їх набряклість, почервоніння, порушення рухливості і функції, виражена болючість.
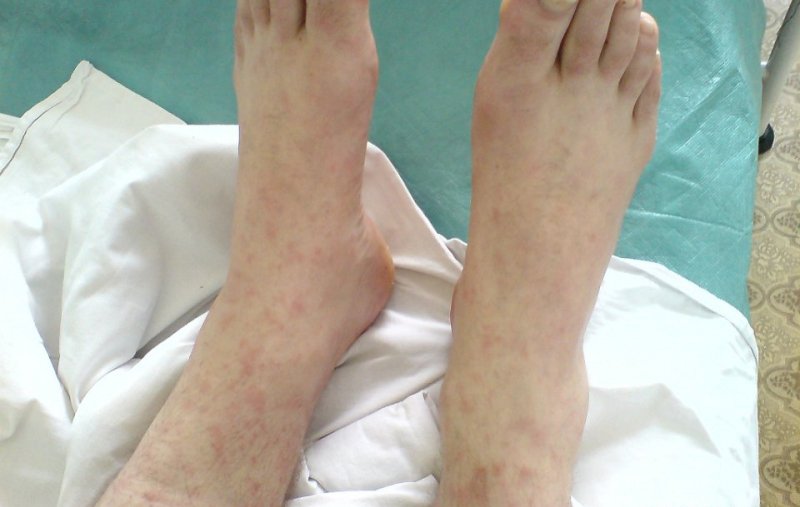
Артрит гомілковостопних суглобів при иерсиниозе
Ураження суглобів можуть розвинутися не у всіх пацієнтів.
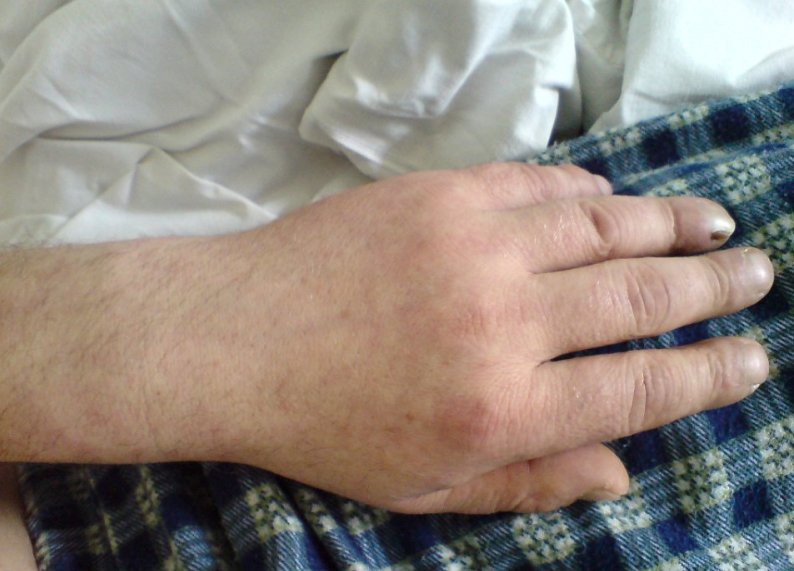
Артрит променево-зап’ясткового суглоба
З’являються симптоми ураження ШЛУНКОВО-кишкового тракту (нудота, болі в животі, блювота, пронос). Мова в перші дні хвороби обкладений білим нальотом, потім (до 3-го – 5-го дня) очищається і стає малиновим. Стілець буває близько 3-6 разів на добу, кашкоподібний або рідкий, з неприємним запахом, без патологічних домішок в перші дні. В подальшому може носити энтероколитический (втягнення в патологічний процес тонкого і товстого кишечника) характер, рідко з домішками крові та слизу.
У частини хворих на початку захворювання або через кілька днів з’являється висип. Вираженість екзантеми варіюється — від окремих петехій, рожевих плямистих елементів на обличчі, долонях до рясної висипки. Висипання можуть виникати на тлі почервонілої або незміненої шкіри, носити поліморфний характер: мелкопятністие та уртикарний елементи поєднуються з вузликовий і мелкопапулезными.
Часто спостерігаються одутлість і почервоніння обличчя, набряклість шкіри долонь з плямистими висипаннями на них. На стопах і гомілках висип нерідко має геморагічний характер. Тривалість висипань звичайно не перевищує 3 днів, рідко 5-6 діб. На 7-е – 10-е добу може з’являтися лущення: на долонях і стопах — крупнопластинчатое, на тулубі — висівкоподібному.
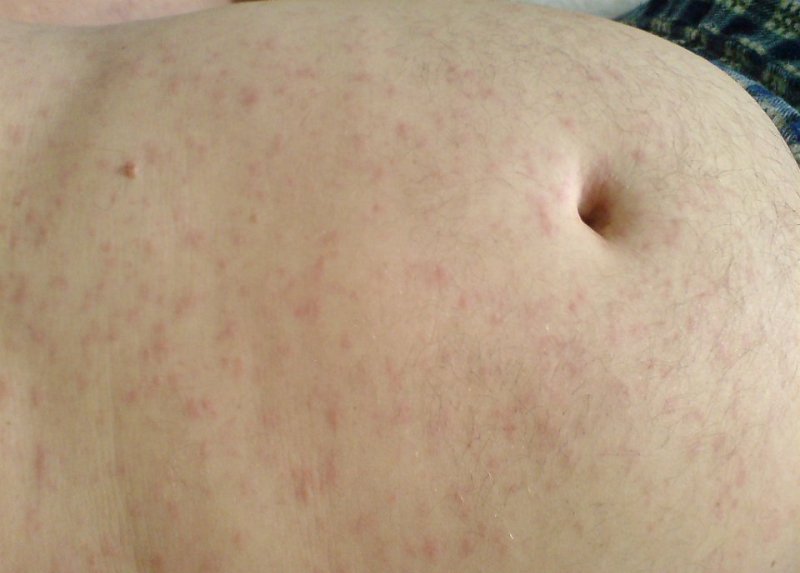
Плямисто-папульозний висип
Також можуть відзначатися симптоми «рукавичок» і «шкарпеток» (набряклість і гіперемія долонь і стоп, що супроводжуються почуттям печіння).
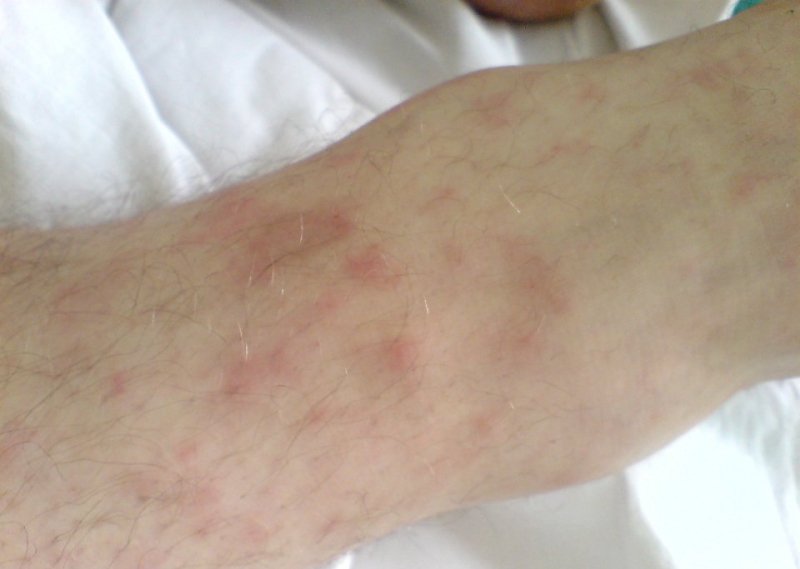
Можуть з’являтися скарги на біль і тяжкість у правому підребер’ї, потемніння сечі, жовтяничне забарвлення шкірних покривів і склер, збільшення розмірів печінки. Розвиваються інтенсивні головні болі, менінгіальні і осередкові неврологічні симптоми. Біль при сечовипусканні, зниження добового діурезу аж до анурії вказують на розвиток інфекційно-токсичної нирки.
При залученні в процес апендикса з’являються симптоми апендициту, що часом ускладнює діагностику кишкового ієрсиніозу.
Захворювання може ускладнитися наступними станами (частіше виникають на 2-й – 3-й тижні):
- різні алергічні реакції (кропив’янка, набряк Квінке та ін);
- артрит;
- міокардит;
- уретрит;
- кон’юнктивіт;
- апендицит.
5 Діагностика
Клінічно захворювання можна діагностувати на підставі гострого початку, ознак інтоксикації, підвищеної температури тіла, симптомів гострого гастроентероколіту в поєднанні з висипом, катаральних явищ, жовтяниці, артралгії. Також використовується інформація, отримана при опитуванні пацієнта – що він їв і пив протягом тижня (особливо за останні 2-3 дні), був контакт з гризунами та свійськими тваринами (епіданамнез).
Для постановки вірного діагнозу вищезазначених заходів недостатньо – необхідно вдатися до лабораторної діагностики, яка включає в себе:
- Бактеріологічне дослідження (основний метод) — посів біоматеріалу з подальшим виділенням збудника.
- Імунологічні методики — виявлення антигенів (ІФА та ін) в біоматериалі (слина, сеча, копрофильтраты, кров пацієнтів, органи дрібних ссавців і сільськогосподарських тварин, змиви з об’єктів навколишнього середовища у вогнищах).
- Серологічні способи — виявлення антитіл (дослідження крові з допомогою РПГА, РА або ІФА).
Інші методи дослідження (загальний аналіз крові та сечі, біохімічний аналіз сироватки крові) є неспецифічними і тільки вказують на наявність інфекції і ураження того чи іншого органу.
Для бактеріологічного дослідження використовують різний клінічний матеріал (залежно від термінів захворювання). У перші 6 днів найбільш результативно бактеріологічне дослідження випорожнень, меншою мірою — сечі.
В окремих пацієнтів можливе виділення іерсіній слизу з зіва, крові, якщо матеріал взято в перші 3 дні хвороби (у більш пізні терміни можливість висіву збудника значно зменшується). Мокроту, спинномозкову та синовіальну рідину, жовч і операційний матеріал (віддалені аппендикулярные відростки, мезентеріальні лімфатичні вузли, ділянки кишківника) досліджують за показаннями, тобто при підозрі на специфічне ураження відповідних органів.
Всі дослідження бажано проводити до початку антибактеріальної терапії.
Достовірним критерієм є наростання титру специфічних антитіл у 4 і більше разів у парних сироватках (РПГА), взятих з інтервалом в 10-14 днів.
6 Лікування
Лікування включає:
- вирішення питання про госпіталізацію пацієнта;
- дотримання визначеного режиму і дієти;
- призначення антибіотиків, засобів патогенетичної і симптоматичної терапії.
Госпіталізації підлягають хворі із середньотяжким, тяжкими та ускладненими формами иерсиниозных інфекцій, діти раннього віку і пацієнти, які проживають у несприятливих матеріально-побутових умовах.
Під час хвороби пацієнт повинен дотримуватися постільного режиму на весь гарячковий період, незалежно від тяжкості захворювання, а також дієту. Остання при всіх формах недуги повинна бути повноцінною, відповідної віку, легкозасвоюваній в межах столу № 5 по Певзнеру. Навіть при відсутності у пацієнта яскраво виражених симптомів ураження ШКТ не рекомендується вживати продукти, що підсилюють бродильні процеси (молочні та молочнокислі), що містять грубу клітковину, екстрактивні речовини, какао, шоколад.
З метою знищення бактерії вдаються до призначення антибіотиків. Препаратами вибору є фторхінолони (ципрофлоксацин, офлоксацин) або цефалоспорини 3-го покоління (цефтріаксон, цефотаксим). Курс етіотропної терапії зазвичай становить 7-10 днів, при ускладненому і тяжкому перебігу хвороби — до 2-3 тижнів. Показаннями для відміни антибіотиків є:
- стійка нормалізація температури тіла протягом 3-5 днів;
- відсутність симптомів інтоксикації;
- регрес патологічних синдромів хвороби;
- тенденція до нормалізації показників крові та сечі.
Також вдаються до дезінтоксикаційної і регідратаційної терапії (внутрішньовенне введення полііонних розчинів). Призначають антигістамінні препарати в якості десенсибілізації при алергічних реакціях: Клемастин, Лоратадин або Хлоропірамін протягом 10 днів. У разі ураження суглобів застосовують НПЗЗ (диклофенак або індометацин). Парацетамол або ібупрофен призначають з метою зниження температури.



