Холангіт являє собою запальне захворювання жовчних протоків. Цей стан може бути спричинене різними факторами, які об’єднує спільна риса – застій жовчі. Хвороба небезпечна розвитком тяжких наслідків, причому вона не завжди проявляється яскраво вираженими клінічними ознаками. Симптоми холангіту можуть відрізнятися в залежності від стадії і форми патології. Медикаментозне лікування здійснюється після ретельного діагностування лікарем.
1 Що таке холангіт?
Холангіт зазвичай пов’язаний з порушеним відтоком жовчі, що може бути спровокований різними причинами, в тому числі бактеріальної інфекцією. Це захворювання в чистому вигляді зустрічається вкрай рідко, оскільки у пацієнтів здебільшого відзначаються інші супутні патології, такі як гепатит і холецистит.
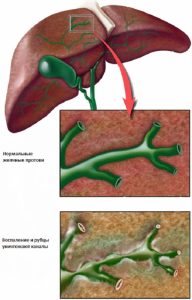
Холангіт класифікують за кількома принципами. За формами підрозділяють:
- гострий;
- хронічний;
- склерозуючий;
- бактеріальний.
У свою чергу, деякі з даних форм холангіту підрозділяють на види.
Гострий включає наступні підвиди:
Гострий холангіт лікують тільки в умовах стаціонару, хірургічним методом. Ця форма хвороби є загрозливою для життя, оскільки при несвоєчасному зверненні за допомогою до лікарів або при наданні неправильної терапії існує ризик зараження крові і навіть смерті.
Хронічний холангіт протікає приховано (латентно), з періодичними рецидивами, септичними або абсцедирующими проявами. При склерозирующей формі хвороби відзначається затвердіння, звуження і розширення жовчних проток. Це призводить до цирозу печінки і є наслідком аутоімунної реакції організму на самого себе.
Бактеріальний холангіт поділяють на види залежно від типу інфекційного збудника.
2 Причини
Механізм розвитку холангіту пов’язаний із застоєм жовчі в протоках. Головною причиною такого стану є закупорка канальців конкрементами.
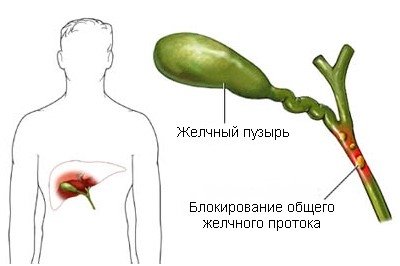
Однак виділяють і інші можливі провокуючі фактори запалення і рубцювання проток жовчі:
Холангіт здатний проявитися після видалення жовчного міхура. Це обумовлюється тим, що жовч повинна накопичуватися в ньому до певної концентрації. Після надходження їжі жовч направляється в дванадцятипалу кишку, де бере участь у переробці та засвоєнні жирів. Після холецистектомії жовч починає потрапляти в дванадцятипалу кишку безпосередньо з печінки. Однак у цьому випадку вона має меншу концентрацію і не здатна виконати необхідну функцію по переробці їжі.
Це призводить до того, що перетравлення різко порушується, в результаті чого пацієнту потрібно дотримуватися суворої дієти (харчуватися невеликими порціями до 6-7 разів на добу). В іншому випадку відбувається застій жовчі в печінці.
3 Симптоми
Холангіт є досить складним в діагностиці, оскільки одна форма хвороби здатна проявлятися по-різному у різних пацієнтів. Нерідко він маскується під інші патології або зовсім безсимптомний. Проте все ж виділяють певні ознаки, за якими можна встановити правильний діагноз.
Характерні симптоми встановлюють для гострій і хронічній стадії хвороби. Відмінні риси має і первинний склерозуючий холангіт.
3.1 Гостра форма
Гострий холангіт відрізняється тим, що виявляється не окремими симптомами, а їх певним поєднанням. При запаленні жовчних проток характерна тріада Шарко:
- озноб;
- виражена слабкість;
- головний біль;
- надмірна пітливість, в результаті якої пацієнт може втратити велику кількість рідини за добу;
- порушення апетиту;
- помутніння свідомості аж до непритомності.
Вищеописані симптоми не є єдиними. Холангіт гострої форми можуть супроводжувати і інші ознаки, такі як зниження артеріального тиску нижче значення 90/60 мм рт. ст., відчуття серцебиття і почастішання серцевого ритму (від 90 ударів в хвилину).
3.2 Хронічна форма
Симптоматика хронічної форми холангіту не настільки виражена, як при гострій стадії. Це обумовлюється тим, що при млявому перебігу захворювання у людини лише незначно погіршується самопочуття, тому він не звертається за допомогою до фахівців. Складність діагностування також полягає в тому, що для хронічної форми холангіту не встановлюється комбінація специфічних клінічних ознак, таких як тріада Шарко.
У певних випадках підозри на захворювання можуть з’явитися через перенесених раніше операцій, супутніх хвороб:
У пацієнтів з перерахованими факторами ризику різко зростає ймовірність переходу хвороби в хронічну стадію. На затяжний запальний процес в протоках жовчі можуть вказувати наступні скарги:
- Жовтяниця та шкірний свербіж. Ці стани переважно проявляються у вечірній і нічний час.
- Порушення стільця. Він стає кашкоподібним або рідким, набуває світлий окрас з блискучою поверхнею, важко змивається зі стінок унітазу.
- Астеновегетативний синдром – зниження працездатності, постійна слабкість, зменшення маси тіла.
- Болючість у верхній половині живота. Зазвичай відчувається дискомфорт у правому підребер’ї, але неприємна симптоматика може локалізуватися і зліва, і посередині між ребрами.
- Присмак гіркоти в роті після прийому їжі.
- Безпричинна лихоманка, озноб у другій половині дня.
3.3 первинний Склерозуючий холангіт
Примітно, що майже у 55% хворих ця форма холангіту не викликає симптомів або протікає з мінімальними проявами. В деяких випадках (у 20-60% пацієнтів від загальної кількості) патологія діагностується лише на початковій стадії розвитку цирозу печінки. У 20% випадків первинний склерозуючий холангіт призводить до холангиокарциноме (злоякісної пухлини).
Захворювання є досить небезпечним, при цьому важко діагностуються. У групі ризику знаходяться діти від 5 до 15 років та чоловіки від 30 до 50 років.
Первинний склерозуючий холангіт у більшості випадків (до 60-70%) супроводжується іншими хронічними хворобами травного тракту. У числі можливих «супутників» СПХ відзначаються хвороба Крона, гранулематозний илеоколит, неспецифічний виразковий коліт, гранулематоз Вегенера.
На початковій стадії розвиваються такі симптоми:
- втома;
- нав’язливий шкірний свербіж постійного характеру;
- виражена слабкість;
- короткочасне підвищення температури до 37-38 градусів.
На пізній стадії можуть проявлятися будь-які клінічні ознаки, характерні для класичної хронічної форми холангіту.
До можливих ускладнень холангіту відносять:
4 Діагностика
Найбільш переконливий показник холангіту – тріада Шарко. Але для встановлення точного діагнозу необхідні лабораторні та інструментальні дослідження. За допомогою біохімічних проб можуть виявити холестаз. При холангіті збільшується рівень білірубіну, лужної фосфатази та альфа-амілази.
Щоб виявити збудників запального процесу, пацієнтові призначають фракційне дуоденальне зондування спільно з бактеріологічним посівом жовчі. У більшості випадків відзначається змішана бактеріальна флора. Для виключення наявності паразитів призначають дослідження калу на яйця гельмінтів та інших найпростіших.
Особливе значення мають візуалізаційні методи. Зазвичай вдаються до УЗД печінки і черевної порожнини. З їх допомогою визначають наявність запалення і збільшення органів. У рідкісних випадках використовують комп’ютерну томографію, яка дозволяє встановити точне зображення проток і виявити ділянки розширення і осередкових змін.
Широко застосовують інструментальну діагностику, яка займає провідні позиції у визначенні патології, – ендоскопічну ретроградну і магнітно-резонансну панкреатохолангіографію. Дані методи дозволяють досліджувати жовчовивідні шляхи та виявити причину їх закупорки.
5 Лікування
Якщо у пацієнта відзначається порушення відтоку жовчі, він повинен бути негайно госпіталізований. Для усунення патології можуть використовувати консервативні або хірургічні методи. Спосіб терапії визначається стадією хвороби.
При виборі консервативної терапії пацієнту протягом перших 3 діб забороняється їсти, після чого потрібно вдатися до делікатної дієти. Це необхідно для придушення життєдіяльності збудників запального процесу. В доповнення до дієти призначають медикаментозні засоби антибактеріального, спазмолітичної дії та інші. При сильній інтоксикації вводять глюкозо-сольовий розчин.
Оперативне лікування призначається при необхідності трансплантації печінки. Показаннями до хірургічного лікування служать також:
- цироз;
- персистуюча жовтяниця;
- рецидивуючий бактеріальний холангіт.
5.1 Медикаменти
Пацієнту призначають антибіотики широкого спектру дії. Їх підбирають індивідуально, залежно від чутливості патогенної флори до того чи іншого препарату. Курс лікування триває до 2 тижнів.
Найбільш поширені препарати описані в таблиці:
Найменування
Опис
Фото


Крім того, використовують анальгетики, спазмолітики і протигельмінтні препарати. Виділяють кілька найбільш ефективних і популярних препаратів, опис яких наведено в таблиці нижче:
Найменування
Опис
Фото

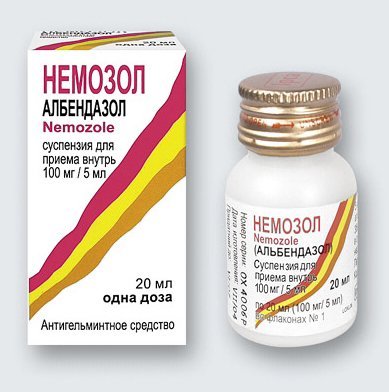

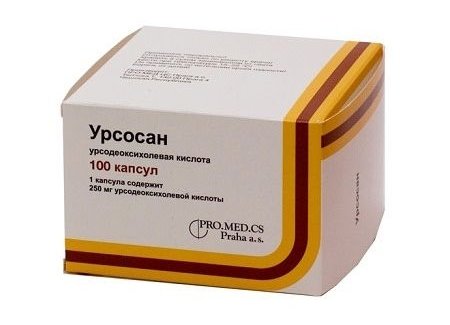
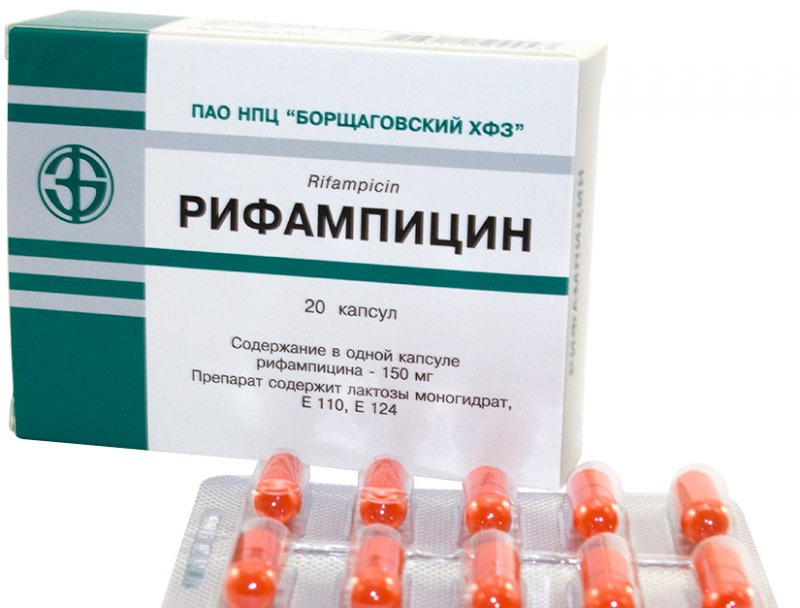
Гомеопатичні засоби починають набирати популярність в лікуванні холангіту, хоча підходять не для всіх пацієнтів: ефективність подібних препаратів здатна сильно варіюватися в кожному індивідуальному випадку. Виділяють наступні ліки:
5.2 Народні засоби
При холангіті сподіватися тільки на дію народної медицини категорично не рекомендується, оскільки при тривалій відсутності адекватного лікування захворювання може сильно прогресувати. При розвитку цирозу печінки та інших ускладнень виникає серйозна загроза для життя людини. Тому народні засоби можна використовувати лише з дозволу лікуючого лікаря і лише в якості додаткової, допоміжної терапії.
Виділяють кілька популярних рецептів для лікування в домашніх умовах:
5.3 Дієта
Якщо холангіт протікає в гострій формі то пацієнтам рекомендують дієту № 5. При хронічному перебігу захворювання підходить дієта № 5а. У першому випадку потрібно харчуватися до 5 разів на добу, але невеликими порціями. Переїдати перед сном заборонено.
З раціону слід виключити:
- часник;
- редьку;
- хрін;
- гострі та пряні страви;
- алкоголь;
- жирне м’ясо і рибу.
Протягом доби необхідно вживати до 3500 ккал. Причому співвідношення білків, жирів і вуглеводів в грамах має дорівнювати 90: 100: 140.
У щоденне меню рекомендується включити:
- гречку, вівсянку;
- пісне м’ясо і рибу;
- прісні овочі (картопля, морква, капуста);
- злегка підсушений хліб;
- настій з ягід;
- мед;
- сир.
Після поліпшення стану дозволяється переходити на овочеві та молочні супи.
Відміну дієти № 5а полягає в тому, що при ній дозволяється вживати будь-які крупи, але в сильно розвареному виді, м’ясо і рибу, приготовані на пару. Повна заборона також встановлюється на смажені страви, сирі фрукти і овочі. Рекомендується робити розвантажувальні дні на сирі або яблуках. Для запобігання запорів раціон збагачують буряком, овочевими соками і сухофруктами. Після покращання стану переходять до дієті № 5.



