Синдром гострого живота – патологія черевної порожнини, яка проявляється трьома основними групами симптомів. Діагностика цього стану проводиться гастроентерологом. Лікування здійснюється за допомогою операції. При появі перших ознак необхідно надати невідкладну допомогу хворому і викликати медиків з метою госпіталізації. Прогноз хвороби залежить від індивідуальних особливостей організму, а також своєчасності її виявлення.
1 Причини патології
Синдром гострого живота – комплекс різноманітних ознак, що виникають у дітей і дорослих, які свідчать про наявність хворобливого процесу в черевній порожнині та необхідності хірургічного втручання. До чинників розвитку цієї патології можна віднести хірургічні та нехірургічні причини. У гінекології, травматології та абдомінальної хірургії (хірургічне лікування захворювань і травм стінок і органів черевної порожнини) синдром гострого живота пов’язаний з внутрішньочеревною кровотечею, яке зустрічається при таких станах, як:
- позаматкова вагітність;
- травми живота;
- перфорація порожнистих органів (виникнення наскрізного дефекту).
Внутрішньочеревна кровотеча характеризується надходженням крові в черевну порожнину, що викликає подразнення очеревини. Якщо у пацієнтів спостерігається порушення кровообігу в органах черевної порожнини і малого тазу, то це пов’язано з появою кишкової непрохідності, защемленою грижею і перекрутом яєчка. При гострому апендициті, холециститі і панкреатиті відзначається гнійний запальний процес. До нехірургічним причин появи синдрому відносяться:
- гостра кишкова інфекція;
- гепатит;
- кетоацитоз (ускладнення цукрового діабету);
- гемохроматоз (порушення обміну заліза);
- інфаркт міокарда;
- плеврит (запальні процеси оболонки легень).
2 Основні симптоми
Синдром гострого живота складається з трьох основних симптомів:
- абдомінальний біль (біль у животі);
- напруження м’язів передньої стінки живота;
- розлад перистальтики кишечника.
Больовий синдром має різні місцезнаходження (локалізацію), поширеність і вираженість. Сильні болі з’являються при травмах черевної порожнини і панкреонекроз (захворюванні підшлункової залози). У літніх людей і дітей симптом, який розвинувся внаслідок інтоксикації, має неінтенсивний характер.
У більшості випадків гострий больовий синдром. Пацієнти скаржаться на поширення неприємних відчуттів в окремі галузі або весь живіт. Іноді біль має переймоподібний і пекучий характер. При кишкової непрохідності і апендициті відбувається чергування епізодів гострого болю і уявного благополуччя. Хворобливі відчуття супроводжуються гикавкою і блювотою. Запальна рідина і кров, які накопичуються в животі, подразнюють нервові рецептори. Вплив на закінчення призводить до виникнення позитивних симптомів:
- «ваньки-встаньки»;
- френікус-симптом.
Перший характеризується посиленням хворобливості при переході з положення сидячи в горизонтальне. Саме тому хворий відразу знову сідає. Френікус-симптом полягає в появі болю при натисканні між ніжками грудинно-ключично-соскоподібного м’яза.

Грудинно-ключично-соскоподібного м’яза
М’язи живота напружуються через подразнення листків очеревини ексудатом (рідиною, яка виділяється при запаленні), вмістом травного тракту і кров’ю. Відзначаються зміна характеру калу, запори і затримка відходження газів, що свідчить про наявність порушень роботи кишечника. Спостерігається рідкий стілець (при апендициті), відсутність дефекації і газів виникає на тлі кишкової непрохідності.
Синдром гострого живота іноді проявляється у вигляді анемії (недокрів’я). При цьому відзначаються блідість шкіри, холодний піт і відчуття мерзлякуватості. У деяких пацієнтів спостерігається байдужість до всього, що відбувається, загальмованість, загострення рис обличчя і поява землисто-сірого відтінку шкірних покривів.
2.1 Особливості патології у дітей
Тріада симптомів у дітей може бути відсутнім. Якщо у дитини немає основних ознак, але при цьому він завжди лежить, підігнувши коліна до живота, не дозволяє доторкатися до живота і сам постійно тримається за нього, то слід звернутися до лікаря. При цьому відзначаються млявість, примхливість і підвищена стомлюваність.
Прогноз захворювання у дітей несприятливий. Висока ймовірність летального результату. При своєчасному виявленні цієї недуги (протягом 6 годин з моменту початку) захворювання протікатиме з мінімальними наслідками для здоров’я дитини.
3 Діагностика
Діагностика хвороби здійснюється на основі анамнестичних даних, скарг хворого та огляду. Необхідно з’ясувати характер болю, а також місце її локалізації та зв’язок з прийомом їжі. Наявність блювоти свідчить про порушення проходження (пасажу) їжі по кишечнику.
Лікар повинен з’ясувати, чи не змінився стілець і не з’явилися домішки крові або слизу в калових масах. Підвищення або зниження артеріального тиску і частоти серцевих скорочень (ЧСС) свідчать про наявність кровотечі або шоку. Слід оцінити форму живота і визначити розташування джерела болю.
Спостерігається розширення меж печінки. Також проводять ректальне дослідження, при якому у пацієнта виникає болючість при натисканні пальцем на стінки прямої кишки. За допомогою лабораторних методів виявляються гнійно-запальні зміни в організмі і анемія (недокрів’я).
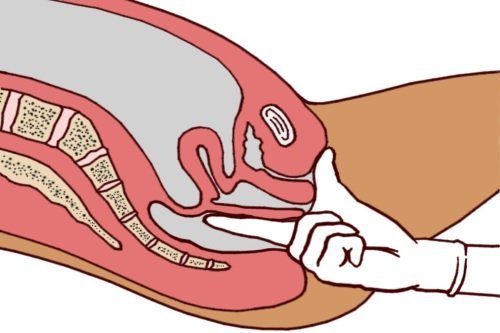
Проведення ректального дослідження
Рентген ОЧП (шлунка, кишечника та підшлункової залози) проводиться у горизонтальному положенні (при тяжкому стані хворого) або у вертикальному. За допомогою цього методу визначаються вільний газ у животі, запальна рідина та газ за очеревиною. Щоб виявити перфорацію порожнистого органу, який необхідно ввести контрастну речовину і визначити попадання його в черевну порожнину. Якщо контраст зміщується допереду і до передньої черевної стінки, то це свідчить про панкреонекроз.
За допомогою УЗД можна виявити наявність рідини в черевній порожнині. В деяких випадках застосовують лапароскопію (дослідження органів черевної порожнини за допомогою лапароскопа – трубки, яка складається з лінз і приєднана до камери).

Лапароскоп
4 Лікування
Лікування цієї патології здійснюється в хірургічному відділенні. Якщо у хворого виявлена псевдоабдомінальний синдром (сукупність ознак, які імітують прояви цієї недуги), то він переводиться у відділення гастроентерології. Підготовка до операції у важкому стані здійснюється протягом кількох годин.
До постановки діагнозу не можна є і пити, застосовувати знеболюючі препарати, седативні і робити клізми. Використання анальгетиків сприяє ослаблення болю і розслабленню м’язів. Це призводить до помилок діагностики та безпричинному відкладанню хірургічного втручання. Після встановлення точного захворювання пацієнти можуть приймати спазмолітики (Папаверин).
Операція проводиться протягом 6 годин після початку розвитку хвороби. У цьому випадку прогноз захворювання буде сприятливим, а ризику виникнення негативних наслідків і ускладнень не буде. Якщо пацієнт поступив в стаціонар у агональном стан (етап вмирання), то операція здійснюється відразу, минаючи підготовку.
4.1 Невідкладна допомога
Надання першої медичної допомоги здійснюється згідно наступного алгоритму:
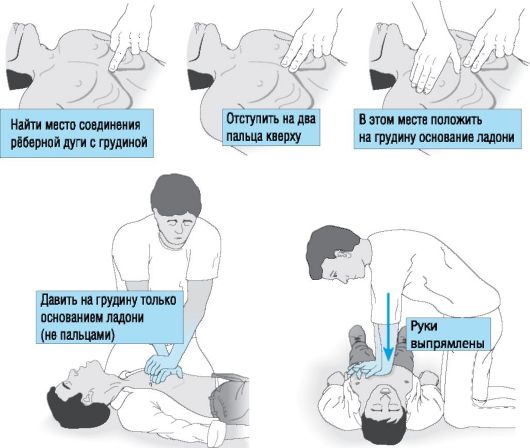
Виконання непрямого масажу серця
Пацієнту не можна приймати їжу і пити, гріти живіт. Не рекомендується вживати антибіотики і знеболювальні препарати, а також робити клізму і промивати шлунок. Якщо хворому належить тривале транспортування, то можна дати йому антибіотик, щоб продовжити життя.
Одночасно з проведенням непрямого масажу серця слід здійснити штучне дихання відповідно до певних правил:
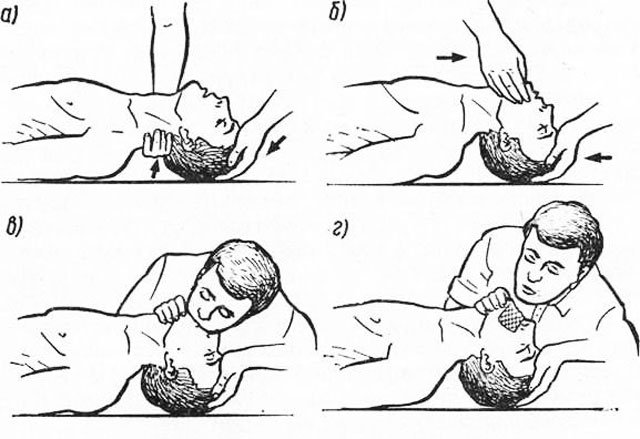
Виконання штучного дихання
5 Профілактика і прогноз
Прогноз цього синдрому залежить від причини його виникнення, віку хворого і часу від початку появи ознак до госпіталізації та операції. Він вважається несприятливим при перитоніті і некрозі кишечника. Ці патології небезпечні для літніх людей і дітей.
Специфічної профілактики синдрому гострого живота не існує. Летальний результат від нього в 5-8 разів нижче серед тих людей, які були прооперовані в перші 6 годин після дебюту хвороби. Щоб уникнути виникнення цієї недуги, необхідно проходити щорічно профілактичний огляд і своєчасно починати терапію різних соматичних захворювань.



