Проривна виразка — патологія, яка характеризується утворенням отвори в шлунку або дванадцятипалої кишці. Через нього вміст органу виводиться назовні, супроводжуючись розвитком гнійного перитоніту. Медики виділяють 3 стадії прориву. На перших двох пацієнтові ще може допомогти оперативне втручання. Третя стадія практично неминуче призводить до смерті. Звернення до лікаря повинно здійснюватися в невідкладному порядку.
1 Перфораційна виразка шлунка
Проривна виразка шлунка – важке і небезпечне для людського життя захворювання, під час якого происходит утворення отвору в стінці органу, і його вміст потрапляє назовні, провокуючи перитоніт. Хворому потрібне негайне хірургічне втручання.
Захворювання частіше схильні чоловіки, рецидиви трапляються в 6% випадків. Жінки рідше страждають від патології з-за їх вироблення організмом гормону естрогену, який впливає на діяльність секреторних залоз шлунка.
Ризику виникнення дефекту стінки шлунка схильні люди з хронічною виразковою хворобою і хворі, які пережили гостру форму патології.
Ініціювати недугу можуть:
- Переїдання. У цьому випадку шлунок не може впоратися з надмірною кількістю їжі.
- Підвищення кислотності. Воно призводить до виникнення активного середовища.
- Надмірне вживання гострої їжі та алкоголю.
- Запалення навколо основного вогнища пошкодження слизової.
- Надмірна і раптова фізичне навантаження.
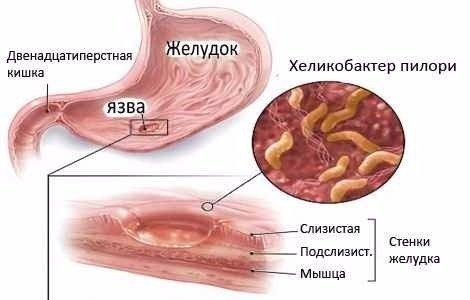
Дослідження показують, що збудником є бактерія Helicobacter pylori. Майже 50% людства заражені нею, але це не єдина причина. Будь-яке порушення захисної функції активізує патогенний вплив мікроорганізмів. До факторів, які підвищують ризик утворення виразок, відносять:
- пригнічення імунітету;
- порушення якості і тривалості сну;
- тривалий стрес;
- прийом деяких ліків.
Щоб уникнути розвитку патології не допускається тривале лікування нестероїдними протизапальними засобами, аспірином. При короткочасному впливі вплинути на слизову можуть антикоагулянти, кортикостероїди, хіміотерапія.
Не останнім за важливістю є спосіб життя. Формування виразки сприяють наступні шкідливі звички:
- Куріння. Викликає підвищення соляної кислоти та мікроциркуляції крові в слизових оболонках.
- Алкоголь. Безпосередньо руйнує слизисті оболонки.
- Зниження якості продуктів і порушення режиму прийому їжі. Вплинути на слизову можуть надлишок копченостей і жиру, дуже холодна або гаряча їжа, їжа всухом’ятку.
- Спадкові чинники.
- Наявність супутніх патологій ШКТ.
1.1 Симптоми
При типовій формі хвороби вміст шлунка викидається у вільну черевну порожнину.
Існують три періоду прогресування захворювання, які описані нижче.
1.1.1 Період хімічного перитоніту
Тривалість складає від 3 до 6 годин, залежить від таких параметрів, як:
- діаметр отвору в шлунку;
- обсяг вытекаемой рідини.
Супроводжується болем в епігастрії. Можливі больові відчуття в сегменті близько пупка і в правому підребер’ї, що охоплюють область всього живота.
Якщо перфорація відбувається в передній стінці шлунка, це може проявитися болями в області лівої сторони живота та передпліччя. Рідко проявляється блювання. Артеріальний тиск звичайно знижений, але пульс залишається в межах норми. Спостерігаються поверхневе і прискорене дихання, блідість шкірних покривів, підвищення потовиділення. М’язи живота напружуються, спостерігається скупчення газів.
Перша допомога на цьому етапі – виклик лікаря і госпіталізація.
1.1.2 Період бактеріального перитоніту
Настає через 3-6 годин від прориву. Розслаблюються м’язи живота, дихання поглиблюється, різкі болі зникають, відчувається полегшення. Цей етап супроводжується обсіменіння бактеріями.
У цій фазі температура збільшується, пульс частішає, відбувається подальша зміна показовіше артеріального тиску. Період наростаючої інтоксикації призводить до збільшення обсягів газів, паралічу шлункової перистальтики.
Язик стає сухим, спостерігається наліт на передній і бічній його частинах. Змінюється поведінка хворого: в цей період притаманні ейфорія та полегшення. Пацієнт менш критично ставиться до свого становища, не хоче, щоб його турбували. Якщо у період зростання інтоксикації не виявляється допомога, людина переходить у третій період хвороби.
1.1.3 Період гострої інтоксикації
Починається найчастіше після 12 годин від початку прориву. Базовим проявом є неприборкана блювота, яка через деякий час призводить до зневоднення. Шкіра стає сухою. Висока температура змінюється зниженням до норми. Частота серцевих скорочень доходить до 120 ударів в хвилину. Систолічний артеріальний тиск – до 100 мм ртутного стовпа.
Загальний стан характеризується уповільненою реакцією, млявістю, безучастием. Живіт збільшується за рахунок скупчення газів і рідин. Порушується і припиняється процес виділення сечі.
На цій стадії перитоніту практично неможливо врятувати людині життя.
1.2 Класифікація
Виділяють наступну класифікацію проривної виразки шлунка за клінічними ознаками:
За патолого-анатомічним ознаками розрізняють:
- прорив гострої, хронічної виразки;
- перфорації внаслідок пухлинного захворювання;
- перфорації при паразитарної інвазії;
- поява дефекту через порушення кровообігу в цій області.
1.3 Методи діагностики
Прободению властивий напад різкого болю. При наявності в анамнезі виразкової хвороби чи гастриту завдання постановки діагнозу полегшується. Для діагностики застосовується диференціальний метод. Організм обстежується для виключення наявності таких патологій, як:
- апендицит;
- гострий перитоніт;
- перфорація пухлини;
- печінкова коліка;
- панкреатит;
- тромбоз.
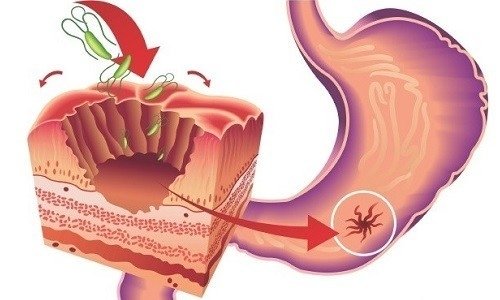
Постановка правильного діагнозу залежить від наступних параметрів:
- наявність інших патологій;
- ступінь прояви перитоніту та його поширення;
- вік пацієнта;
- технічні особливості лікарні і рівень кваліфікації лікарів.
З інструментальної діагностики використовують УЗД або рентген спільно з тугим наповненням або подвійним контрастуванням.
1.4 Лікування
Поділяють операції, спрямовані на збереження органа, і радикальні хірургічні втручання (резекція частини шлунка, висічення виразки та інші).
Ушивання перформативного отвори показано при:
- високий ризик проведення операції;
- відсутність анамнезу у хворих молодшого віку;
- наявності поширеного перитоніту.
Виконується наступним чином: краї виразки січуться і зшиваються двома рядами швів. Це дає можливість зберегти форму органу і діаметр просвіту. По завершенні процедури встановлюються дренажі. Призначається подальша терапія противиразковими препаратами.
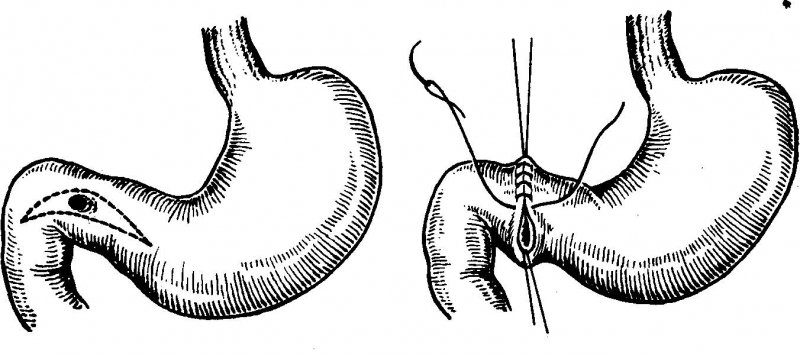
Ушивання виразки
Резекція шлунка – це оперативне втручання, яке передбачає видалення великої частини органу. Вона призводить до інвалідності. Показаннями є:
- хронічна виразкова хвороба з утворенням дефекту великого діаметру;
- можливе наявність ракових пухлин;
- вік пацієнта до 65 років при відсутності патологій у період декомпенсації;
- гнійний перитоніт і гостре запалення.
При відсутності перитоніту проводиться ушивання стінки отвору з селективною проксимальною ваготомією. Відсутність хірургічного втручання призводить до летального результату найближчим часом.
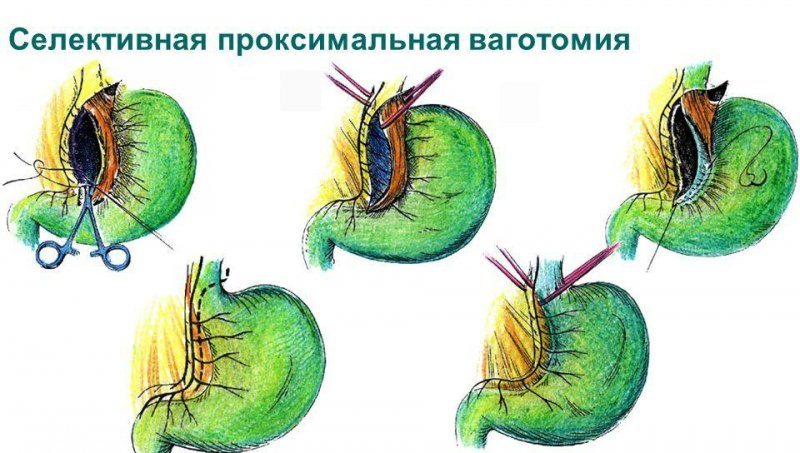
1.5 Дієта після операції
Перше правило для зниження ризику рецидиву – дотримання призначень лікаря. Ніяких винятків бути не може. На післяопераційний період, який може тривати від 3 місяців до півроку, призначається суворе обмеження в харчуванні. Далі відбувається поступове ускладнення раціону.
Основні принципи дієти після операції:
- необхідно приймати їжу 6 разів на добу маленькими порціями;
- продукти повинні бути пюреподібними;
- їжа повинна бути звареної або приготованої на пару;
- необхідно обмежити вживання солі;
- скоротити прийом простих вуглеводів: шоколаду, цукру, випічки;
- зменшити обсяг випивається рідини.
На 2-у добу після оперативного втручання вирішуються мінеральна вода, киселі з фруктів, неміцний підсолоджений чай. Через 2-3 доби можна додати відвар із шипшини, перетерті рисові або гречана каші, овочеві супи-пюре (гарбуз, морква, кабачок, буряк, картопля). Далі вводять яйце некруто і суфле з перетертого сиру. На 10-ту добу з цих овочів додають пюре. Також можна м’ясні страви: парові котлети, фрикадельки з нежирних сортів м’яса. Можна їсти сирники, запіканки із сиру, нежирні некислі молочні продукти. Через місяць допускається вживання хлібних виробів в сушеному вигляді. Через 2 місяці додаються сметана і кефір.
При проривної виразці шлунка не можна вживати наступні продукти:
- жирне м’ясо та рибу;
- м’ясні бульйони;
- здобу;
- субпродукти;
- копченості;
- консерви;
- солоні та пряні страви;
- маринади;
- бобові;
- гриби;
- соуси;
- варення;
- мед;
- какао-продукти;
- морозиво;
- алкоголь і газовані напої;
- овочі з грубою клітковиною: щавель, ріпу, редис, капусту, перець, шпинат.
У міру поліпшення стану раціон можна розширювати за рахунок страв з м’яса і молочних і кисломолочних продуктів. Гострі та копчені страви, а також консерви виключаються.
2 Виразка дванадцятипалої кишки
Перфоративна виразка дванадцятипалої кишки виникає через формування рубцевого зміни або невдалої консервативної терапії. Замість загоєння утвориться наскрізний отвір.
Хвороби схильні чоловіки до 40 років з історією виразкової хвороби протягом не менше 3 років.
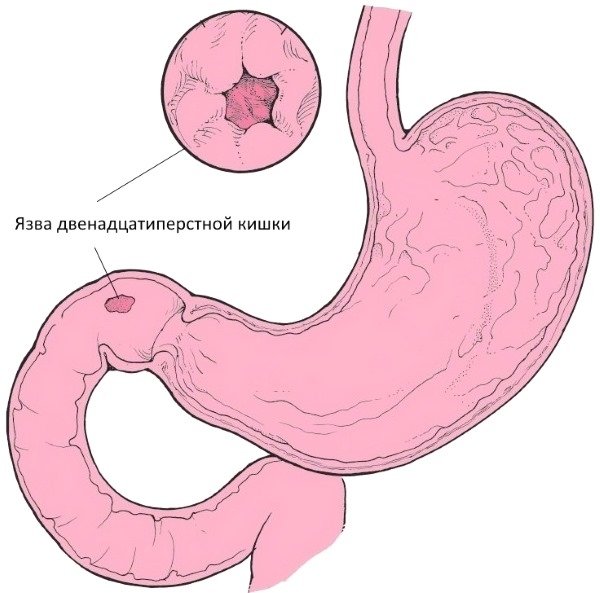
Як і при виразці шлунка, вміст органу потрапляє назовні, у черевну порожнину. Перфоровані отвір оточується фіброзними відкладеннями. У ряді випадків процес супроводжується кровотечею.
Найбільш часта локалізація – цибулина органу. У 10% випадків прорив відбувається в подпеченное простір або область за очеревиною. Розвивається підпечінкової або зачеревний абсцес.
2.1 Симптоми і стадії хвороби
Перфорація 12-палої кишки призводить до стрімкого розвитку симптомів. Як і з виразкою шлунка, розрізняють 3 стадії перебігу недуги.
2.1.1 Перша
Починається захворювання з прояви гострого болю, переважно відчуття описуються пацієнтами як ріжучі. Клінічна картина на цій стадії супроводжується шоком: шкіра блідніє, знижується тиск, хворий покривається потім. При пальпації відчувається, що м’язи черевної стінки напружені. Пацієнт скаржиться на появу болю і утруднення при диханні.
Порівняно з проривом виразки в шлунку перитоніт розвивається повільніше. Блювота для нього невластива, хоча іноді може проявлятися перед болем.
Людина змушена прийняти характерне для даного захворювання положення – лежачи на правому боці, ноги притиснуті до живота. Набагато рідше він залишається лежати на спині.
2.1.2 Друга
На цьому етапі настає полегшення. Інтенсивність болю зменшується, стає легше дихати, поліпшується колір обличчя, знижується напруження м’язів очеревини.
Як і при перфорационной виразці шлунка, у фазі полегшення пацієнти нерідко вважають, що скоро видужають, і не звертаються за допомогою або відмовляються від оперативного втручання. Тривалість цього періоду становить 6 годин. Вміст кишки поширюється по черевному простору, розвивається запалення.
2.1.3 Третя
До настання цього періоду проходить близько 12 годин. Стан знову різко погіршується. З’являється блювання, шкіра стає сухою, з сіруватим відтінком. Температура тіла підвищується.
Симптоми нагадують сильну інтоксикацію – прискорене поверхневе дихання, збільшення частоти серцевих скорочень.
При пальпації спостерігається болючість черевної стінки. Мова пересихає і покривається нальотом білого кольору. Розвивається картина розлитого перитоніту з ознаками подразнення очеревини.
2.1.4 Атипова форма
Близько 5% випадків проривної виразки розвиваються за нестандартним сценарієм. Це пов’язано з локалізацією дефекту, який знаходиться на задній стінці кишки.
Нетипові прояви: біль помірна, складно визначити її походження. Утворюється абсцес, при розтині якого визначається перфоративное отвір.
2.1.5 Прикрита перфорація
Після короткочасного видалення вмісту кишечника отвір закривається сальником або стінкою предлежащего органу, яким може бути печінку або кишечник. Така патологія зустрічається в 15% випадків перфорацій. Для її створення необхідно виконання ряду умов:
- Отвір повинен мати невеликі розміри.
- Необхідно, щоб під час розвитку перфорації ШКТ був мало наповнений.
- Отвір повинен розташовуватися близько до сальнику, печінки або петель кишечника.
У клініці захворювання цього типу розрізняють три стадії:
- Прорив. Настає стрімко, характеризується різким болем, схожою на удар ножа, можливий розвиток колапсу. У місці прориву розвивається м’язовий дефанс, біль поширюється в верхній епігастрії.
- Затихання клінічних симптомів. Перфораційний отвір закривається, клінічні прояви зменшуються, спадає напруга м’язів живота. Больовий синдром зберігається, але його інтенсивність знижується.
- Фаза ускладнень. На цьому етапі перфорація ускладнюється гнійними процесами – найбільш часто мають місце непоширені абсцеси, картина розлитого перитоніту спостерігається рідко.
Часто клініка захворювання спостерігається така ж, як і при звичайній виразкової хвороби, що призводить до неправильної діагностики.
2.2 Принципи терапії
При проривної виразці 12-палої кишки показана операція. Консервативна терапія застосовується у виняткових випадках.
Перший етап полягає в госпіталізації пацієнта в хірургічне відділення. При перебуванні хворого у вкрай важкому стані призначаються інгаляції киснем і інфузійна терапія. Не рекомендується прийом анальгетиків, оскільки вони можуть спотворити картину захворювання і привести до неправильних висновків лікарів.
2.2.6 Хірургічне лікування
Для лікування проривної виразки застосовується лапаротомія під загальним наркозом. Черевна порожнина висікається, гнійний вміст витягується за допомогою відсмоктування.
На стінці кишки виявляється инфильтрованный білий ділянка діаметром до 3 див. В центрі – невелике округле отвір до 5 мм в діаметрі з рівними краями. Якщо виражений спайковий процес, операція ускладнюється. Після виявлення перфорационного отвори приймається рішення про метод проведення операції.
Спосіб вибирається лікарем в залежності від розташування і діаметра перфорації. Враховуються ступінь вираженості перитоніту, вік і загальний стан пацієнта, наявність супутніх патологій.
У більшості випадків приймається рішення про ушиванні отвори.
Показаннями є:
- розлитий перитоніт;
- висока ступінь ризику повторного прориву виразки;
- наявність хвороби без анамнезу, що утворилася на тлі стресу у молодої людини.
При проведенні операції у молодих пацієнтів кишечник заживає швидко. Прогноз сприятливий, частота виникнення повторного дефекту низька. У хворих в літньому віці виразки схильні до малігнізації, тому методом вибору є резекція.
Рану зашивають швом в поперечному напрямку, минаючи слизову оболонку. Це дозволяє запобігти стеноз. Якщо тканини пухкі або при ушиванні прорізаються, використовуються прилеглі зв’язки або листки сальника.
2.3 Післяопераційний догляд
В післяопераційному догляді в індивідуальному порядку підбирається меню. Дієта може бути сувора та щадна. Харчування рекомендовано дробове, їжа приймається невеликими порціями через кожні 3 години.
Дієта включає страви у вареному або запеченому вигляді.
Кожен продукт подрібнюється за допомогою блендера, кількість солі – мінімальне. Раціон повинен містити такі продукти, які будуть дратувати слизову кишечника або шлунка.



