Холедоха є кінцевим желчевыводящим шляхом. З анатомічної точки зору це не самостійний орган, але всі захворювання холедоха виділені в самостійні нозологічні одиниці (окремі хвороби). Те, що всі вони торкаються одне і те ж анатомічне утворення, пояснює загальний підхід до лікування. Воно не обходиться без хірургічного втручання, але включає в себе і застосування лікарських препаратів.
1 Морфологія
Холедоха — кінцевий жовчовивідний проток (тракт). Він утворений шляхом злиття двох жовчних шляхів: загального печінкового (гепатикохоледох), що є продовженням біліарного тракту, і протоки. Після чого він йде до фатеровому сосочку дванадцятипалої кишки. Там же проходить протока підшлункової залози.
Обидва тракту відкриваються в просвіт двеннадцатиперстной кишки. Так відбувається приблизно у половини всіх здорових людей. В інших можливий інший варіант норми — просвіт підшлункової залози входить в холедоха, який вже після цього проходить в фатєров сосочок і відкривається в порожнину кишки.

У будь-якому разі, процес надходження жовчі та панкреатичного соку з проток регулює сфінктер Одді — група гладких м’язових волокон, оточуючих обидва протоки у їх виходу в кишкову порожнину. Тонус цих клітин регулюється травними рефлексами.
Головна функція холедоха — виведення жовчі в порожнину кишечника. Таким чином, він відіграє важливу роль при травленні.
Норми холедоха наступні:
- Довжина. Найбільш варіабельний показник, так як в нормі він є індивідуальним і коливається від 4 до 11-12 див. Середнє значення у більшості дорослих людей становить 60 мм.
- Ширина. На всьому протязі протоки — 1,5 див.
- Товщина стінок. Вона залежить від ділянки: 5 мм в області з’єднання міхурової і загального печінкового проток, 2 мм в товщі фатерового сосочка, 3-4 мм на інших ділянках. Дані показники постійні. Середнє значення, яке береться лікарями, — 3 мм. Саме такий розмір вказують багато апарати УЗД.
2 Патології
Всі захворювання загального жовчного протоку умовно поділяються на кілька груп:
- Функціональні порушення.
- Механічні пошкодження.
- Новобразования і метастази.
- Запальні захворювання.
2.1 Функціональні порушення
Дана група патологій анатомічно не зачіпає холедоха і не викликає яких-небудь змін в його структурі. Основні порушення стосуються нервових клітин, що регулюють роботу холедоха і фатерового сосочка.
При даних патологіях загальний жовчний проток не може нормально здійснювати свою основну функцію. Жовч або не тече зовсім (наприклад, при спазмі сфінктера Одді), або йде в зворотному напрямку (перистальтика протоки спрямована до початку холедоха).
2.2 Механічні пошкодження
Пов’язані з порушенням в анатомічній будові загального жовчного протоку. Вони є наслідком внутрішніх та/або зовнішніх впливів.
До першої групи причин відносять наступні патології:
- Жовчнокам’яна хвороба. При ній розвивається одне з найбільш частих захворювань протоки, для якого характерна наступна ситуація. Всередині холедоха знаходяться один або декілька конкрементів (каменів). Кожен утрудняє відтік жовчі і призводить до розширення протоки.
- Стриктури холедоха. Це звуження протоки за рахунок утворення сполучнотканинних рубців. Не є окремими нозологіями (хворобами), а виступають в ролі ускладнень тих чи інших патологій.
- Деформація фатерового сосочка. Вона відбувається при різних запальних і виразково-некротичних патологіях двеннадцатиперстной кишки. Деформація утворюється при розвитку рубцевої тканини. Це утрудняє відтік жовчі з холедоху.
- Механічне здавлення холедоха:
- Травматичні причини пов’язані з чужорідним тілом черевної порожнини і підпечінкової простору. Сюди ж відноситься гематома, що утворюється в області жовчовивідних шляхів (найчастіше при пораненні печінки). Так само в цю групу включають ускладнення медичних маніпуляцій на холедохе: поранення, випадкова перев’язка або видалення, поперечний або поздовжній розтин.
- Нетравматичні причини пов’язані із захворюваннями підшлункової залози. Це набрякла форма панкреатиту, рак головки підшлункової залози, обтурація (закупорка) протака паразитами, камінь в холедохе.
2.3 Новообразовани і метастази
Онкологічні патології самого холедоха зустрічаються вкрай рідко. Найчастіше в порожнині міхура розвиваються метастази з сусідніх органів. До найбільш частих відносять наступні: печінку, підшлункову залозу, двеннадцатиперстную кишку.
Онкологічні процеси призводять до порушення відтоку жовчі шляхом здавлення холедоха, звуження просвіту. З цієї точки зору дані причини можна відносити до групи механічних.
2.4 Запальні захворювання
Виникають при розвитку запальних процесів в протоці. До цього можуть призвести різні причини (камені печінки і жовчного міхура, пошкодження, паразити, виразкова хвороба), але все це відноситься до однієї самостійної нозології (окремо виділеному захворювання) — холангиту. Це пов’язано як з спільністю клінічних проявів, так і єдиним характером лікування.
Холангіт має кілька форм:
- Гострий перебіг. Протікає по класичній схемі всіх запальних патологій. На першому етапі розвиток хвороботворних мікроорганізмів викликає реакцію з боку імунної системи. Вона запускає процеси запалення, які або призводять до одужання, або переходять у хронічну стадію. Час тривалості вимірюється роками і навіть десятиліттями.
- Хронічне протягом. Практично завжди є результатом перенесеного гострого процесу. У ньому також провідна роль відводиться клітинам імунної системи. Але замість гострого розвитку всіх реакцій спостерігається їх повільну течію і одночасно йдуть процеси утворення сполучнотканинних волокон.
2.5 Клініка захворювань
Все патології холедоха мають кілька загальних ознак:
- Біль. Вона локалізована в правому підребер’ї. Характер болю залежить від захворювання.
- Порушення процесів травлення. Це виражається в кашкоподібному, маслянистом і світлому (аж до білого) стільці. Можливо здуття живота через бродильних процесів у товстому кишечнику. Вони відбуваються в результаті розкладання жирних кислот бактеріальною мікрофлорою. При нормально функціонуючому холедохе дані речовини розщеплюються жовчю і всмоктуються в тонкому кишечнику, а кал набуває нормальний колір за рахунок стеркобіліна (продукт перетворення уробіліногену, що виробляється в печінці).
Всі інші симптоми характеризують те або інше захворювання загальної жовчної протоки. Найголовніші з них наведені в таблиці:
Патологія
Клінічна картина
Холангіт
Жовтушність шкірного покриву, склер. Лихоманка з температурою до 38,5-39°. Болі в правому підребір’ї постійні ниючі, тупі. Часто турбує гіркота у роті
Холедохолітіаз
Жовтушність тільки склер. Температура тіла нормальна. Болі коликобразные, непостійні. Часто віддають в праву половину грудної клітки, під лопатку, шию
Стриктури холедоха
Непостійні, коликобразные болі в провом підребер’ї. Виникають лише після прийому їжі. Найбільш інтенсивні болі спостерігаються при вживанні жирів і спецій
Розширення холедоха (синдром)
Постійні тупі болі в правому підребер’ї. Білий колір калових мас. Через 3-5 тижнів (залежить від вираженості патологічного процесу) приєднується механічна жовтяниця: пожовтіння шкіри і склер
3 Діагностика
Провідні місця в діагностиці захворювань загального жовчного протоку належать двом методам — УЗД і холангіографії.
Ультразвукова діагностика дозволяє візуалізувати жовчний проток і приблизно оцінити його структуру. Спосіб хороший для виявлення патології холедоха і проведення контролю за лікуванням. Він є рутинним методом обстеження при будь-яких ситуаціях, пов’язаних з болями в животі, так як не шкідливий для організму і технічно нескладний.
З іншого боку, сучасні апарати УЗД мають високу роздільну здатність. Тому можуть фіксувати навіть незначна зміна товщини стінок холедоха.
Холангіографія — дослідження жовчних шляхів за допомогою контрастної речовини з використанням рентгена. Суть методу полягає в наступному: в порожнину потоку вводиться рентгеннегативоне (здатне затримувати промені) речовина, після чого виконується ряд знімків з інтервалом у 5-10 хвилин. Це дозволяє оцінити перистальтику протоки і візуалізувати його порожнину.
В залежності від способу введення рентгенконтрастної речовини розрізняють кілька варіантів методу:
- Черезкожная холангіографія. Контраст вводиться через катетер, який ставиться в холедоха через передню черевну стінку. Пункцію проводять під контролем ультразвуку або рентгена. Виконується для передопераційної діагностики.
- Черезпеченочная холангіографія. Контраст вводиться через катетер печінкового жовчної протоки. Проводиться під час оперативного втручання. Мета дослідження полягає в уточненні патології холедоха.
- Ретроградна холангиопакреатография. Контраст вводиться в фаетров сосочок. Для цього ендоскоп підводять до нього впритул. Метод дозволяє оцінити провідність жовчних проток, підшлункової залози та функционировние сфінктера Одді.
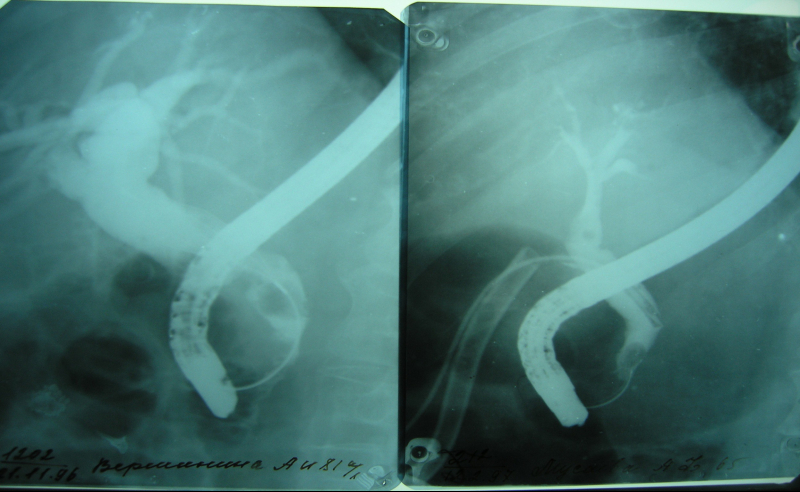
Знімки показують приклад ретроградної холангіопанкреатографії. Перший знятий в перші хвилини введення контрастної речовини. Добре видно дилатація (розширення) холедоха. Другий зроблений через кілька хвилин. Видно потрапляння контрасту в міхурову протоку. Просвіт холедоха неоднорідне забарвлення. В даному випадку у пацієнта є паразити загального жовчного проходу. На УЗД буде зафіксована товщина холедоха 6 мм при нормі з боку інших показників.
4 Лікування
Лікування захворювань холедоха проводиться методами комплексної терапії. Все обов’язково включають оперативне втручання на жовчному протоці, проведення якого залежить від характеру патології.
Найчастіше операція проводиться відкритим доступом — через розріз передньої черевної стінки в області правого підребер’я. Обсяг операції може включати наступні маніпуляції:
- Холедохотомію — розтин порожнини протоки. Проводиться при наявності конрементов і паразитів, що призводять до обструкції (закупорці) холедоха.
- Зондування — постановку катетера в порожнину міхура. Виконується для зниження тиску жовчі або підготовки для холангоиграфии.
Нехірургічне лікування проводиться з урахуванням причин, що викликали захворювання холедоха. Наприклад, при запальних патологіях необхідно застосування антибактеріальних засобів, таких як тетрациклін, Левоміцетин, Тієнам та деякі інші.
Якщо ж у пацієнта є паразитарні захворювання, то, крім антибактеріальних засобів, потрібні етіотропні препарати. Зараз використовують наступні речовини: пірантел, албендазол, метронідазол, празиквантел.



