Псевдомембранозний коліт – запалення товстого кишечника, яке виникає із-за тривалого і неправильного самостійного лікування, а також паразитів. Ця патологія частіше зустрічається у дітей. При несвоєчасному виявленні можлива поява ускладнень, що збільшує ризик розвитку летального результату. Діагностика і терапія здійснюється гастроентерологом. У лікуванні використовуються препарати, дієти і оперативне втручання.
1 Псевдомембранозний коліт: опис захворювання
Псевдомембранозний коліт – запальний процес товстого кишечника, який розвивається через паразитів і на тлі прийому лікарських засобів. Основною причиною його розвитку є порушення нормальної мікрофлори кишечнику, що супроводжується надмірним розмноженням патогенної бактерії Clostridium difficile. Іноді це захворювання з’являється з-за прийому антибіотиків і проносних препаратів.
Товстий кишечник
До застосовуваних антибіотиків відносяться:
- кліндаміцин;
- амоксицилін;
- ампіцилін;
- лінкоміцин;
- левоміцетин;
- еритроміцин;
- тетрациклін;
- пеніцилін.
Розмножуються бактерії виробляють токсичні речовини, які негативним чином впливають на слизову оболонку кишечника. При тривалому прийомі антибіотиків його стінка втрачає захисні властивості і починає активно виділяти рідину в просвіт кишки. Токсичні сполуки всмоктуються, і розвивається інтоксикація: рідина переміщається в просвіт кишечника і виникає зневоднення організму.
Іноді відбувається порушення білкового обміну, страждає серцево-судинна система.
Рідко на фоні псевдомембранозного коліту виникає перитоніт, що призводить до летального результату. Це захворювання виникає при лікуванні в стаціонарі, особливо, якщо хворий знаходиться в палаті з особами, які страждають цією патологією. Існують групи ризику, у яких це захворювання розвивається частіше, ніж у інших:
- літній вік;
- захворювання шлунково-кишкового тракту;
- ниркова недостатність;
- злоякісні пухлини;
- імунні порушення (СНІД);
- ослаблення імунної системи після операції.
2 Основні клінічні прояви
При легких формах захворювання виникають проноси і переймоподібні болі в животі. Пацієнти скаржаться на рясний і водянистий стілець з домішками слизу. Спостерігається підвищення температури тіла, слабкість, головний біль, нудота і блювота.
При важкій формі запалення товстої кишки виникає такий симптом, як діарея, а калові маси набувають жовтий чи зелений відтінок. Іноді у калі спостерігаються домішки слизу і крові. З-за того, що відбувається втрата великої кількості рідини і розлад водно-електролітного обміну, відзначається почастішання пульсу, зниження артеріального тиску, а також порушення м’язового тонусу. Рідко виникають судоми.
Відзначається зменшення кількості сечі, що виділяється. Спостерігаються болі в лівій половині живота. Одним з ускладнень псевдомембранозного коліту є патологічне розширення кишечника (мегаколон), розрив кишки і перитоніт. Ця патологія супроводжується підвищенням температури тіла до 39 °С, збільшенням об’єму живота і зниженням частоти дефекацій.
Іноді виникає реактивний артрит – невоспалительное ураження кишечника, яке поєднується з порушеннями білкового обміну. У деяких випадках розвивається зневоднення організму і наступна зупинка серця. До ускладнень цього захворювання також відносяться:
- захворювання нирок;
- нестача калію в крові;
- ентероколіт (захворювання травного тракту, що проявляється у вигляді болю в животі, нудоти, запору).
3 Особливості патології в дитячому віці
Значна частина хворих псевдомембранозним колітом – це немовлята й малята перших років життя. Захворювання проявляється через 1-2 тижні від моменту початку лікування. Ця патологія починається гостро і бурхливо.
Спостерігається підвищення температури тіла, з’являються болі в животі, блювота і зригування. Відзначається зниження апетиту, діарея, здуття живота. У дітей шкірні покриви бліді з сірим відтінком. Калові маси являють собою густу слиз або містять її домішки, а також сліди крові або гною. Відзначається швидке зневоднення організму і порушення кровообігу.
4 Діагностика
Діагностика хвороби здійснюється проктологом і гастроентерологом на основі збору анамнезу, скарг, огляду пацієнта, лабораторних та інструментальних методів дослідження. Лікарі з’ясовують, які препарати приймав до появи симптомів. Фахівці визначають наявність/відсутність підвищення температури тіла, зниження артеріального тиску, збільшення об’єму живота, болючості при пальпації (обмацуванні).
Загальний аналіз крові свідчить про лейкоцитозі (підвищеної кількості лейкоцитів), а при бактеріологічному дослідженні калу виявляються Clostridium difficile.
З допомогою ендоскопічного методу діагностики спостерігається стан слизової оболонки, яка покрита жовтуватими плівкам. Іноді проводиться ректороманоскопія (дослідження прямий і нижній частині товстого кишечника, так як захворювання характеризується ураженням саме цих відділів). Застосовується колоноскопія (дослідження всього товстого кишечника). При підозрі на розвиток мегаколона призначають комп’ютерну томографію, рентген.
5 Лікування
Лікування цього захворювання здійснюється за допомогою медикаментів, операцій і дієти. До призначуваних препаратів належать антибактеріальні засоби (Ксенікал, Фестал, Реліф, Де-Нол). У важких випадках використовують метронідазол, що дозволяє позбавитися від патогенних бактерій в організмі. При наявності непереносимості цього ліки прописують ванкоміцин.

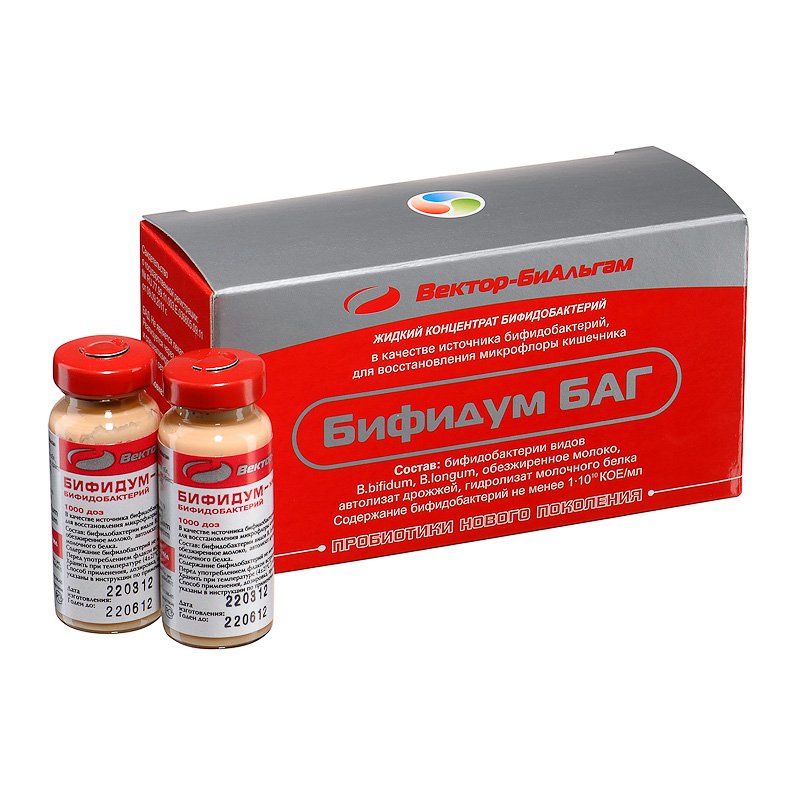
Щоб відновити нормальну мікрофлору кишечника, застосовують Біфідум. Якщо псевдомембранозний коліт ускладнений мегаколоном, то вдаються до оперативного втручання – резекції (видалення) ураженої частини. Після цього слід промити черевну порожнину, щоб уникнути розвитку перитоніту.
6 Дієта
Паралельно з медикаментозним лікуванням лікар призначає пацієнтові дієтотерапію. До рекомендацій відноситься відмова від солоної, гострої і копченої їжі, алкоголю, шоколаду, спецій і капусти. Не можна вживати ковбасу, крупи і нерозбавлені соки з фруктів. Харчування має бути дробовим (по 5-6 разів у добу) і невеликими порціями. Рекомендується обмежити кількість овочевих, рибних і м’ясних бульйонів.
Пацієнту слід вживати варені овочі або приготовані на пару. Можна запікати сливи і груші. Перші страви повинні бути у вигляді пюре або крему. Дозволяється підсушений хліб. Не можна їсти занадто гарячі або холодні страви, а соки з фруктів треба розбавляти водою.
У перші два дні слід вживати слизові каші, кисіль і пшеничний хліб. В перші 12 годин після виникнення цього захворювання потрібно відмовитися від прийому їжі. Можна пити відвари з шипшини, чорниці та черемхи. З раціону необхідно виключити чай, кава і цукор.
Відвар із шипшини можна приготувати таким чином:
Схема прийому: по дві склянки на добу.
Можна пити холодний чорничний настій. Для цього слід 10 г сушених ягід залити 200 мл води і настоювати протягом 12 годин. Приймати це засіб потрібно по 5-6 разів на день невеликими ковтками.
Відвар з черемхи можна приготувати за наступним рецептом:
Схема прийому: три рази на добу по одній чайній ложці.
Дієта призначається на 1 тиждень. Можна вживати в їжу кефір, сир, ряжанку, сметану і йогурт. М’ясо курки повинно бути вареним або приготованому на пару. Не можна їсти кислі овочі та фрукти.
7 Профілактика і прогноз
При легких формах захворювання прогноз сприятливий: одужання настає після проходження курсу лікування антибіотиками. При патології середньої тяжкості іноді виникають рецидиви навіть після закінчення терапії. Важкі (ускладнені) форми супроводжуються летальним результатом.
В якості заходів профілактики слід відмовитися від самолікування і звертатися до лікаря за допомогою. Необхідно враховувати індивідуальні протипоказання. При тривалому застосуванні препаратів необхідно одночасно пити ліки, які відновлюють мікрофлору кишечника. Рекомендується кожні 6 місяців проходити обстеження з метою своєчасного виявлення та лікування цього захворювання.



