Підшлункова залоза належить до органів травлення і виконує дві важливі функції: зовнішню і внутрішню. Перша полягає у виділення панкреатичного соку, необхідного для повноцінного процесу травлення. Друга – у виробленні певних гормонів для нормалізації обмінних процесів. Порушення нормальної роботи підшлункової залози сильно відбивається на сусідніх органах: печінці і селезінці, що призводить до їх дисфункції.
1 Розташування і функції
Підшлункова залоза у людини виконує ряд важливих функцій, необхідних для нормального травлення і регулювання вуглеводних, жирових та білкових обмінних процесів. У добу вона здатна виробляти до одного літра панкреатичного соку, що складається з особливих ферментів, солі та води. Ферменти, що містяться в соку, називаються «проферменты», вони беруть участь в процесі розщеплення їжі в дванадцятипалої кишці і виробляються в неактивній формі постійно. Активна форма вироблення починається при попаданні шлункового соку в тонку кишку.
Найважливішою функцією підшлункової залози є виділення двох гормонів:
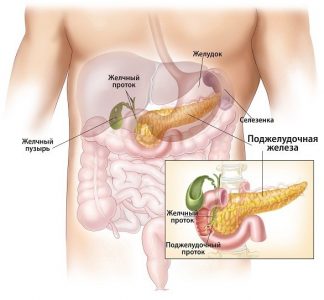
Знаходиться підшлункова залоза в черевній порожнині, впритул примикаючи до дванадцятипалої кишці на рівні першого і другого поперекових хребців. Якщо дивитися прямо на живіт, то її розташування трохи вище пупка. Залоза складається з трьох частин: головки, тіла і хвоста. Має альвеолярно-трубчасту будову.
Головка залози розташована в дванадцятипалої кишці і по формі виглядає як підкова. Вона відокремлена від іншої частини залози неглибокої борозною, по якій проходить ворітна вена. Через неї відбувається відтік крові, яка надходить через артерії, розташовані в порожнині кишки. Тіло підшлункової залози ділиться на три частини. Одного вона примикає до черевній аорті, по якій проходять судини до селезінці, іншою частиною з поперечною кишкою. Хвіст залози тягнеться до селезінки і має конусоподібну форму.
Підшлункова залоза є другим за розмірами органом, що виділяють гормони і ферменти, після печінки. З-за того, що вона розташована глибоко в тілі, діагностика і своєчасне виявлення патологій утруднено. З цієї причини 70% проблем підшлункової залози реєструються тільки після появи супутніх хвороб.
2 Симптоми порушення роботи підшлункової залози
Частими та розповсюдженими порушеннями роботи підшлункової залози є:
- панкреатит;
- аденокарцинома залози;
- діабет;
- некроз тканин.
3 Панкреатит
Симптомами гострого панкреатиту є сильний біль, яка починається раптово і швидко охоплює всю ліву сторону живота, що віддає у поперек. Характерною ознакою такого болю є неможливість її зняття спазмолітиками і анальгетиками. Вона трохи вщухає при нахилі тіла вперед в положенні сидячи. При ходьбі у хворого з’являється тиск в області ребер, яке утруднює дихання і збільшує задишку.
При посиленні болю виникає блювота, найчастіше вона починається вранці під час сніданку і викликана сильним шлунковим спазмом. Характерною ознакою блювоти служить гіркий смак. Після нападу настає невелике полегшення. Найчастіше “ниє” в області правого підребер’я, а напади носять періодичний характер і виникають після прийому жирної, смаженої, солодкої, гострої їжі. Але можливі й системні напади панкреатиту, при яких спостерігаються сильні спазми шлунка і безперервна блювота. Людина не може випрямитися і нормально дихати. З’являються жовтуваті плями на шкірі висипання, які турбують хворого свербінням і лущенням. У такому разі необхідна швидка медична допомога у вигляді промивання шлунка та введення всередину нього спеціальних ферментів, які зменшують кислотність шлунка і запобігають можливі повторні напади.
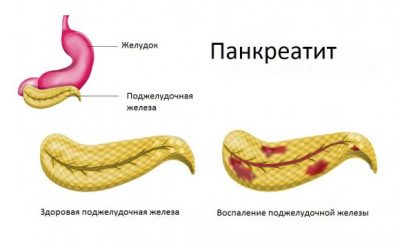
Якщо панкреатит носить хронічний характер, болі можуть бути виражені не так сильно, як при гострому перебігу хвороби і з’являються при вживанні жирної їжі або алкоголю. Алкоголь негативно впливає на відтік панкреатичного соку з підшлункової залози, тим самим провокуючи запальний процес у ній. При хронічному панкреатиті у 5% випадків є ризик появи ракової пухлини в підшлунковій залозі. У цьому випадку у хворого розвивається хронічний больовий синдром, а в залозі відбуваються патологічні зміни, починається некроз тканин. Процес тривалий час не виявляє себе, але на певному етапі можливість регулювання обмінних процесів підшлунковою залозою буде порушена повністю, що призведе до дисфункції органу.
4 Аденокарцинома підшлункової залози
Причини розвитку цього захворювання до кінця не з’ясовані. Його пов’язують з наявністю супутніх патологій, таких як:
- хронічний панкреатит;
- діабет;
- цироз печінки.
Має значення і наявність у хворого шкідливих звичок або генетичної схильності. Пухлина являє собою ущільнення діаметром 10-12 сантиметрів. Вона швидко розвивається, заміщаючи епітеліальну тканину органу фіброзної. Подібний патологічний процес може перекинутися на сусідні органи через лімфатичну систему, викликаючи в них освіта метастазів.
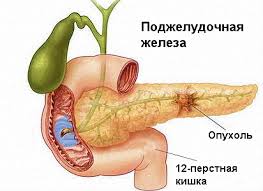
Симптоми захворювання сильно залежать від місця локалізації пухлини та ступеню її розвитку. На всіх етапах можна виділити наступні ознаки:
- нудота, діарея;
- втрата апетиту;
- зниження маси тіла;
- пожовтіння і свербіж шкіри;
- збільшення селезінки та жовчного міхура;
- наявність крові в сечі і калі.
Деякі стани можуть проявлятися і при незначних розмірах пухлини, але часто хворий не пов’язує їх з проблемами підшлункової залози. Пухлина дає метастази, які здавлюють жовчні протоки, що призводить до погіршення або повного припинення струму жовчної рідини і панкреатичного соку. В такому випадку спостерігається різке погіршення стану хворого і потрібне проведення термінового оперативного втручання.
5 Діагностика
При підозрі на панкреатит, аденокарциному або інші захворювання підшлункової залози необхідний огляд лікарем і здача аналізів. Зовнішній огляд допоможе встановити локалізацію болю і загальний стан пацієнта. Якщо біль відчувається в правому підребер’ї трохи вище пупка, значить, патологічний процес розвивається в голівці залози, якщо в лівому підребер’ї – у хвості.
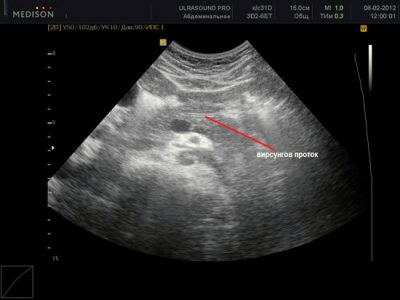
Після огляду лікарем пацієнту необхідно пройти ряд обстежень:
- рентгенографію (для визначення розміру залози);
- МРТ (для виявлення некрозу тканин);
- УЗД (для дослідження структури залози, стану вивідних каналів і наявності жовчних каменів).
Лабораторні аналізи визначають рівень вмісту ферментів (амілази, ліпази, трипсину) в крові хворого. Досліджується їх активність для визначення наявності панкреатиту.
6 Лікування
Для лікування захворювань підшлункової залози застосовується медикаментозна терапія ліб хірургічне втручання. При нападі гострого панкреатиту людини потрібно терміново доставити в лікарню. Для запобігання виснаження організму ставиться крапельниця і призначаються болезаспокійливі препарати, які колються внутрішньом’язово перші 3-4 дні після госпіталізації, а в подальшому приймаються у вигляді таблеток перорально. Застосовують знеболюючі препарати (Ібупрофен, Аспірин), спазмолітичні (Баралгін, Но-Шпа, Папаверин) та антигістамінні засоби (Атропін та Димедрол).
Для усунення подразнення слизової шлунка призначають лікарські суспензії і гелі для прийому всередину (Альмагель, Контралок, Гастрозол). Для відновлення нормальної ферментації та роботи органів травлення застосовують Панкреатин, Мезим, Фестал. Приймаються вони строго за призначенням лікаря. Пацієнту призначають дієту. Курс лікування досить тривалий, а в деяких випадках пити ліки хворому доведеться впродовж усього життя. Терапія захворювань підшлункової залози в домашніх умовах народними засобами неприпустима, так як може привести до некрозу тканин залози, закупорці кровоносних судин і жовчних проток, для усунення якої потрібно проведення хірургічного втручання.
7 Висновок
Підшлункова залоза-одна з найважливіших органів в людському тілі, порушення діяльності якої може призвести до серйозних проблем з іншими органами. Лікувати такі захворювання можливе тільки медикаментозними препаратами для відновлення функцій залози та усунення проявів патології. Лікування народними засобами (відварами, травами, примочками) неприпустимо.



