Ранкова гіркота в роті може бути симптомом, який свідчить про проблеми з шлунково-кишковим трактом. Такі захворювання особливо часто виникають у людей старше 30 років. Але по одному симптому встановити діагноз і визначити причину неможливо — потрібна консультація спеціаліста-гастроентеролога. При комплексному підході і правильно призначеному лікуванні від захворювання і цього неприємного симптому можна досить швидко позбутися.
1 Чому з’являється гіркий присмак у роті?
Причинами появи гіркоти у роті вранці в більшості випадків є три фактори:
- захворювання шлунково-кишкового тракту;
- вживання шкідливих продуктів харчування;
- шкідливі звички — куріння і зловживання алкоголем.
Якщо гіркота в роті після сну турбує вкрай рідко і одноразово, то слід звернути увагу на раціон харчування: що було з’їдено за 1-2 доби до появи симптому, проводилася гігієна ротової порожнини. Зазвичай разове поява цього симптому не є причиною для занепокоєння — це нормальна реакція організму людини на порушення звичного режиму харчування. Гіркота в роті з ранку провокує не тільки прийом жирної і гострої їжі, але і рясний прийом солодощів або несвіжої продукції. До іншим фізіологічним причин появи неприємного гіркого присмаку відносяться:
- тривале вживання алкоголю;
- вагітність — короткочасна гіркоту при ній є нормою (це зв’язано з підвищеною активністю прогестерону на ранніх термінах і зі зміщенням органів шлунково-кишкового тракту дитиною на пізніх строках);
- переїдання;
- порушення гігієни ротової порожнини;
- тривалий стрес;
- алергія на продукти харчування або ліки;
- надмірне вживання горіхів, звіробою, обліпихової олії;
- прийом деяких лікарських засобів.
Антибіотики — група препаратів, прийом яких часто призводить до появи гіркоти у роті
У випадках гіркоту проходить швидко і самостійно, не вимагаючи додаткового лікування, і вона не повторюється. Однак якщо гіркота в роті переслідує день у день щоранку, слід звернути увагу на стан шлунка і кишечника — не виключається наявність хронічної патології.
2 Захворювання, при яких з’являється гіркота
Незважаючи на безліч фізіологічних причин гіркоти, найчастіший фактор розвитку цього симптому — хвороби шлунка і кишечника. До них відносять:
- дисфункція жовчного міхура і жовчовивідних шляхів по гіперкінетичному типу;
- гастроэофагальная рефлюксна хвороба (ГЕРХ);
- виразки шлунка і кишечника;
- хронічний панкреатит;
- камені жовчного міхура;
- лямбліоз і гельмінтози;
- хвороби ротової порожнини — гінгівіт, пародонтит, стоматит;
- злоякісні пухлини шлунка і кишки;
- цироз печінки та хронічні гепатити;
- постхолецистектомічний синдром — стан після видалення жовчного міхура.
Точний діагноз встановлюється по поєднанню певних симптомів і тільки після результатів додаткових обстежень. Клінічна картина може бути самою різною. Зустрічаються такі симптоми, як печія і печіння за грудиною, больовий синдром в різних ділянках живота (найчастіше це біль у правому боці), тяжкість або відчуття розпирання. Крім цього, пацієнта часто турбує відрижка гірким або кислим, нудота, зміни кольору і консистенції стільця. У рідкісних випадках живіт роздутий і збільшений у розмірах.
Патологічні зміни спостерігаються і в ротовій порожнині: пацієнтів турбує жовта слина і наліт на язиці, зазвичай біло-жовтого кольору.
Всі ці клінічні прояви строго індивідуальні і залежать від першопричини захворювання.
3 Діагностика
При зверненні до гастроентеролога необхідні певні обстеження. До них відносять загальний аналіз крові та сечі, аналіз калу, біохімічний аналіз крові (глюкоза, холестерин, АЛТ, АСТ, лужна фосфотаза, білірубін загальний і прямий і деякі інші показники) та інструментальні методики. На перший план виходить УЗД печінки і жовчного міхура. Лікар оцінює функцію жовчного міхура, у разі активного викиду жовчі присмак гіркоти буде пояснюватися тим, що жовч закидається в вищерозміщені відділи.
Ще одна найчастіша методика — гастроскопія (ФГС). З її допомогою оцінюють внутрішній стан стравоходу, шлунка і дванадцятипалої кишки та їх функцію, що також допомагає визначити патологічний закид жовчі у напрямку ротової порожнини.
Рідше застосовуються інші більш точні методи діагностики — ендоскопічна ретроградна холангіопанкреатографія (ЕРХПГ), комп’ютерна томографія (КТ) та магнітно-резонансна томографія (МРТ).
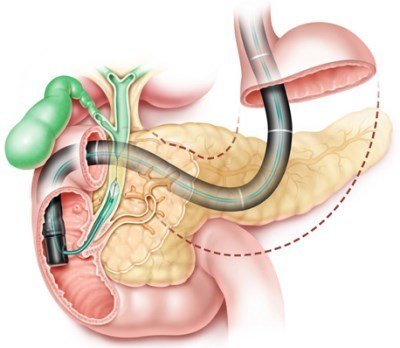
Методика дослідження функції підшлункової залози та жовчного міхура і проток — ЕРХПГ
Після комплексного обстеження лікар встановить остаточний діагноз і підбере індивідуальну схему терапії захворювання.
4 Лікування та профілактика
Перше, що необхідно для успішного лікування, — це консультація гастроентеролога. Він призначить препарати у відповідності з виявленою патологією і дасть рекомендації щодо немедикаментозного лікування. Воно не повинно бути єдиним методом терапії, але обов’язково повинно бути в комплексі лікувальних заходів.
Ліків для лікування хвороб системи травлення неймовірно багато, тому займатися самолікуванням дуже ризиковано і неприпустимо.
Насамперед до немедикаментозної терапії відноситься дотримання принципів правильного харчування. Необхідно виключення жирних, копчених і смажених продуктів, зниження вживання солодощів і хлібобулочних виробів. Фастфуд знаходиться під суворою забороною, так як в таких продуктах перевищено вміст жиру, барвників і канцерогенів. Рекомендовано готувати страви на пару, варити або тушкувати. Щодня в раціоні повинні бути м’ясні продукти або риба, а також овочі і фрукти.
Лікування народними засобами також допускається тільки в комплексі з лікарською терапією. Серед трав і інших рослинних компонентів рекомендується використовувати настої з насіння льону, календули, кукурудзяних рилець, вівса. Позитивний ефект чинять валеріана, пустирник і ромашковий чай. Дозування настою на добу прописує лікар, так як при надмірному вживанні трав можливі небажані явища.
До профілактичних заходів появи гіркоти у роті відносять:
- здоровий спосіб життя і дотримання принципів правильного харчування, а у разі якого-небудь захворювання органів травлення — лікувальної дієти;
- дотримання лікування, призначеного гастроентерологом: зазвичай воно проводиться курсами два рази щорічно;
- правильний догляд за ротовою порожниною;
- вживання достатньої кількості рідини;
- виняток вечерь в пізній час (або менш ніж за три години до сну);
- прийом ліків за рецептом лікаря;
- перебування на диспансерному обліку в поліклініці у необхідних фахівців.



