Геморагічний васкуліт – захворювання судин, яке поєднується з ураженням шкіри, суглобів, живота і нирок. Ця патологія виникає у дітей, дорослих і вагітних жінок. У дітей в перебігу захворювання присутні деякі відмінності від дорослих.
При несвоєчасному та неправильному лікуванні, а також наявності ускладнень можливий летальний результат. Щоб запобігти виникненню цієї хвороби, потрібно дотримуватися заходів профілактики.
1 Геморагічний васкуліт: опис захворювання
Геморагічний васкуліт (хвороба Шенлейна-Геноха, алергічна пурпура, капіляротоксикоз) – системне запалення судин мікроциркуляторного русла з ураженням шкіри, суглобів, шлунково-кишкового тракту і ниркових клубочків. Це захворювання зустрічається переважно у дітей віком від 5 до 14 років. Середня захворюваність у дітей цього віку становить 23-25 осіб на 10000. Найбільш схильні до цієї патології діти у віці від 7 до 12 років.
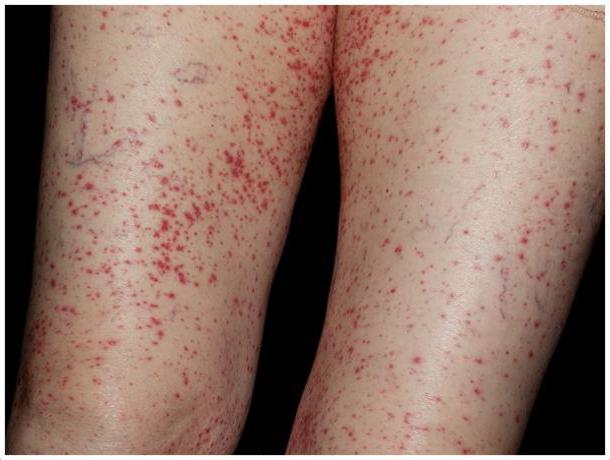
Прояви геморагічного васкуліту
Існує велика кількість причин виникнення цього захворювання. Геморагічний васкуліт розвивається на тлі вірусних інфекцій (герпес, ГРВІ, грип), бактеріальних і паразитарних патологій. На формування цієї хвороби впливає алергічна реакція на препарати, вакцинація та переохолодження.
Вважається, що ці фактори призводять до геморагічного васкуліту, якщо у людини спостерігається генетична схильність організму до імунних реакцій. В основі механізму формування хвороби лежить утворення імунних комплексів. Вони циркулюють в крові, відкладаються на внутрішню поверхню стінки дрібних судин і викликають її пошкодження з виникненням запального процесу та підвищення її проникності.
2 Основні клінічні прояви і види
У перебігу цього захворювання виділяють дві фази:
- гостра (початковий період або загострення);
- стадія стихання (поліпшення).
Існує кілька форм геморагічного васкуліту, кожна з яких відрізняється своїми переважаючими симптомами: проста (шкірна), ревматоїдная (суглобова), абдомінальний (страждає черевна порожнина), ниркова та комбінована (шкірно-суглобова).
Відбувається ураження артерій, які постачають пальці рук.
Відзначається некроз (відмирання тканин) навколо нігтів, іноді з’являється язва і гангрена.
Пацієнти скаржаться на відчуття оніміння, поколювання та біль у кінцівках.
Іноді у хворих виникають парези (часткове порушення рухової функції) і почервоніння білкової оболонки очного яблука, а також підвищена чутливість до світла.
Спостерігається поява кашлю, задишки, біль у грудях.
У деяких хворих відзначається озноб, лихоманка (підвищення температури тіла), надмірна пітливість в нічний час доби, зниження ваги і слабкість
Виникають висипання на шкірі у вигляді червоних плям. Вони симетричні і з’являються на разгибательной поверхні кінцівок (гомілках), стегнах.
ступнях і сідницях.
Іноді вони з’являються на обличчі і передпліччя.
Пацієнти скаржаться на головний біль, втрату апетиту, млявість, слабкість та підвищення температури тіла
Спостерігається поява болю в животі, нудоти і блювоти.
Іноді виникає шлунково-кишкова кровотеча, що супроводжується тахікардією (прискореним серцебиттям), блювота кольору кавової гущі і зниженням артеріального тиску.
Виникають шкірні висипання
Відбувається ураження нирок і з’являються шкірні висипання.
Іноді розвивається ниркова недостатність
Розрізняють три ступеня тяжкості геморагічного васкуліту:
- легка;
- середня;
- важка.
Захворювання легкого ступеня тяжкості характеризується тим, що висип носить необільний характер, а симптоми захворювання слабовыраженны. Середня тяжкість проявляється у вигляді рясних висипів і болю в животі. Важкий геморагічний васкуліт проявляється сильними висипаннями, некрозом, захворюванням нирок і шлунково-кишковими кровотечами.
За характером перебігу виділяють кілька форм геморагічного васкуліту.
2.1 Симптоми
Всі симптоми цієї патології виділено наступні синдроми:
- шкірний;
- суглобовий;
- абдомінальний;
- нирковий;
- анемічний;
- інші симптоми.
Шкірний синдром проявляється області суглобів, кистей, стоп, стегон, сідниць, обличчя та тулуба. Після зникнення крововиливів на їх місці з’являється потемніння ділянки шкіри. Суглобовий синдром характеризується болями в суглобах, набряклістю і зміною забарвлення шкіри. Цей симптомокомплекс триває один тиждень.
Абдомінальний синдром полягає в тому, що спостерігається біль у животі, яка локалізується в області пупка і носить нападоподібний характер. Відзначається блювота і рідкий стілець з прожилками крові. Мова хворого відрізняється сухістю, шкіра – бліда, а очі запалі. Больовий синдром проходить самостійно або в перші 2-3 дні після початку терапії.
Нирковий синдром характеризується появою крові в сечі, підвищенням артеріального тиску і набряків особи.
Крім цього, зустрічається анемічний синдром, при якому виникає задишка, болі колючого характеру в грудях, шум у вухах, слабкість, зниження працездатності, непритомність і запаморочення.
Для цього захворювання характерний гострий початок з підвищенням температури тіла. На самому початку його розвитку у всіх пацієнтів спостерігається шкірний синдром, тобто виникають висипання. При хронічному перебігу з частими рецидивами після зникнення висипки можливо лущення шкіри.
Суглобовий синдром розвивається у 70% випадків хворих геморагічним васкулітом. Ураження судин можуть носити короткочасний характер або зберігатися протягом декількох днів з інтенсивним болем. У деяких пацієнтів відзначається почервоніння шкірних покривів і набряклість.
Абдомінальний синдром може виникати перед появою шкірного і суглобового, або розвиватися одночасно з ними. Відзначається порушення стільця, а в калових масах виявляють домішки крові. Нирковий синдром розвивається у 25-30% випадків.
У деяких хворих на геморагічний васкуліт супроводжується пневмонією у вигляді кашлю з прожилками крові в мокроті, задишки. Відзначаються патології серцевої системи. При ураженнях судин головного мозку виникає запаморочення, підвищена дратівливість, головний біль та епілептичні напади. Це може привести до появи менінгіту або крововиливу в речовину головного мозку (геморагічного інсульту).
2.2 Особливості патології в дитячому віці
Геморагічний васкуліт у дітей, на відміну від дорослих, пов’язаний з інфекцією верхніх дихальних шляхів. Патологія розвивається на тлі наступних захворювань:
- перенесеного грипу;
- ангіни;
- ГРВІ;
- вітряної віспи;
- скарлатини.
Переохолодження, травми, непереносимість лікарських препаратів або їх окремих компонентів, алергія і вакцинація також можуть призвести до розвитку цієї патології.
У дітей спостерігаються суглобової, шкірний, печінковий та абдомінальний синдроми, які можуть бути виражені в різному ступені і комбінації. Найбільш поширеним є шкірний синдром. На руках, ногах, сідницях і торсі з’являється несиметрична висип. Порушення роботи нирок виникає рідко і в основному без наслідків.
Висип у дитини розташовуються в дистальних відділах нижніх кінцівок, які в міру прогресування хвороби поширюються на:
- стегна і сідниці;
- живіт;
- спину;
- верхні кінцівки.
Через кілька днів висип починає бліднути. У міру поліпшення стану вони зникають, і залишається пігментація. Першими симптомами є ураження суглобів (59-100% випадків) і шлунково-кишкового тракту (65%). У першу чергу страждають великі суглоби нижніх кінцівок.
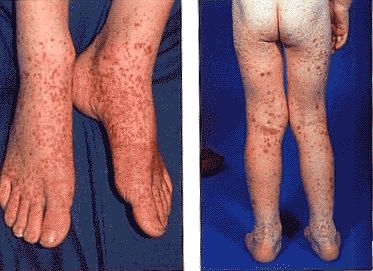
Прояви геморагічного васкуліту у дітей
Іноді виникають некрози, а висипання покриваються корочками. Після того як висип проходить, на цих ділянках тіла залишається пігментація. При захворюванні геморагічним васкулітом у дитини суглобовий синдром виникає разом з шкірним. Спочатку з’являється шкірний, а потім – суглобової (через 2-3 години – 2-3 дні).
Відзначається біль у великих суглобах, яка зникає через кілька днів. Якщо у дитини виникають нові висипання, то суглобовий синдром з’являється знову. Абдомінальний синдром зустрічається у 75% випадків і розвивається перед шкірним. Виникають болі в області живота переймоподібного або постійного характеру.
Абдомінальний синдром триває кілька днів і розвивається на тлі кровотеч у стінку кишечника. Іноді з’являється кривава блювота і кал. Інтенсивні кровотечі можуть призвести до гострої анемії (недокрів’я) і втрати свідомості. Геморагічний васкуліт може вплинути на виникнення апендициту, гострої кишкової непрохідності та виразки кишечника.
У дітей іноді виникають судинні ураження легень та легеневі кровотечі. Можливі ураження головного і спинного мозку. Якщо васкуліт протікає в церебральної (мозковий) формі, то відзначаються головні болі. При різних формах у пацієнтів може з’являтися кров у сечі.
2.3 Особливості хвороби в період вагітності
Геморагічний васкуліт може розвинутися на будь-якому терміні вагітності, а протягом вагітності залежить від тяжкості захворювання і наявності ускладнень. Ця патологія у вагітних жінок проявляється вищеописаними синдромами. Крім цього, зустрічаються ускладнення геморагічного васкуліту.
Ускладнення під час вагітності у хворих геморагічним васкулітом зустрічаються частіше, ніж у здорових жінок. Відзначаються порушення нормального перебігу вагітності (гестоз), передчасні пологи та затримка розвитку плода. На цьому тлі іноді виникають такі негативні наслідки:
- викидень – мимовільне переривання вагітності;
- відшарування нормально розташованої плаценти (порушення її прикріплення до матки з розвитком кровотечі);
- плацентарна недостатність (порушення доставки до плоду кисню і поживних речовин через плаценту – орган, який здійснює зв’язок матері і плоду).
У вагітних можуть розвинутися ускладнення:
- легенева кровотеча;
- кишкова непрохідність (порушення транспорту вмісту по кишечнику);
- хронічна ниркова недостатність (порушення роботи нирок);
- зниження рівня гемоглобіну;
- загибель ділянки кишечника і розвиток перитоніту (запалення очеревини).
3 Діагностика
Діагностика хвороби здійснюється лікарем-ревматологом. При обстеженні і постановці діагнозу необхідно враховувати вік хворого, анамнез захворювання, скарги й анамнез життя, наявність хронічних або спадкових патологій, шкідливих звичок, виконання вакцинацій і присутність/відсутність контактів з токсичною речовинами.
Крім цього, діагностику здійснюють на підставі лабораторних та інструментальних методів дослідження.
3.1 Лабораторні методи
В аналізі крові зустрічається лейкоцитоз (збільшення кількості лейкоцитів в крові) і підвищення ШОЕ (швидкість осідання еритроцитів), а також підвищення рівня тромбоцитів і еозинофілів. Аналіз сечі дозволяє виявити гематурію (збільшення кількості крові), протеїнурію (поява білка в сечі) і цилиндрурию (підвищений вміст циліндрів у сечі – зліпків з білка). За допомогою біохімічного аналізу можна визначити збільшення імуноглобуліну А та СРБ (білок, який свідчить про наявність запального процесу в організмі).
Завдяки коагулограмме (дослідження гомеостазу) можна виявити відсутність порушення згортання при наявності ознак геморагічного синдрому (підвищена кровоточивість судин). При розвитку кровотечі з нирок чи сечовивідних шляхів з’являються еритроцити в аналізі сечі.
Можна взяти кров для біохімічного аналізу. Він дозволяє визначити рівень холестерину, глюкози, креатиніну (продукт розпаду білка), сечової кислоти та електролітів (калій, натрій, кальцій) для виявлення супутніх патологій. Необхідно провести імунологічне дослідження на наявність антитіл до бактерій і вірусів. Після аналізів крові і сечі хворому потрібно призначити інструментальні дослідження.
3.2 Інструментальні методи дослідження
Якщо у пацієнта спостерігається нирковий синдром, то йому необхідно звернутися за консультацією до нефролога, пройти УЗД нирок і УЗДГ ниркових судин для виявлення аномалій розвитку судин нирок та ниркових артерій. Проба Зимницьким застосовується для оцінки здатності нирок до концентрації сечі. Потрібно здати сечу на біохімічний аналіз.
При абдомінальному синдромі слід проконсультуватися у хірурга-гастроентеролога, провести УЗД черевної порожнини. Якщо у пацієнта виявлені домішки крові в калових масах, то треба провести аналіз калу на приховану кров.
Іноді застосовується біопсія шкіри і нирок (взяття невеликої кількості матеріалу для подальшого морфологічного дослідження) з метою виявлення уражень судин у вигляді запалення і руйнування стінок.
Фізикальний огляд полягає у визначенні кольору шкіри, роботи і розмірів суглобів. Якщо у пацієнта стався набряк обличчя, то це свідчить про ураження нирок. З допомогою вірусологічного дослідження можна виявити віруси гепатиту В і С (в якості причини геморагічного васкуліту).
Для оцінки тривалості кровотечі проколюють пальця або мочку вуха. Для цього захворювання характерне збільшення показника. Час згортання крові оцінюється появою згустку в крові, яка набрана з вени пацієнта.
Іноді використовуються ендоскопічні методи дослідження для виявлення джерела кровотечі:
- колоноскопія (дослідження товстого кишечника);
- бронхоскопія (дослідження дихальних шляхів);
- лапароскопія (дослідження черевної порожнини);
- ФЕГДС (дослідження стравоходу, шлунка і дванадцятипалої кишки).
3.3 Проби
Крім цього, активно використовуються проби:
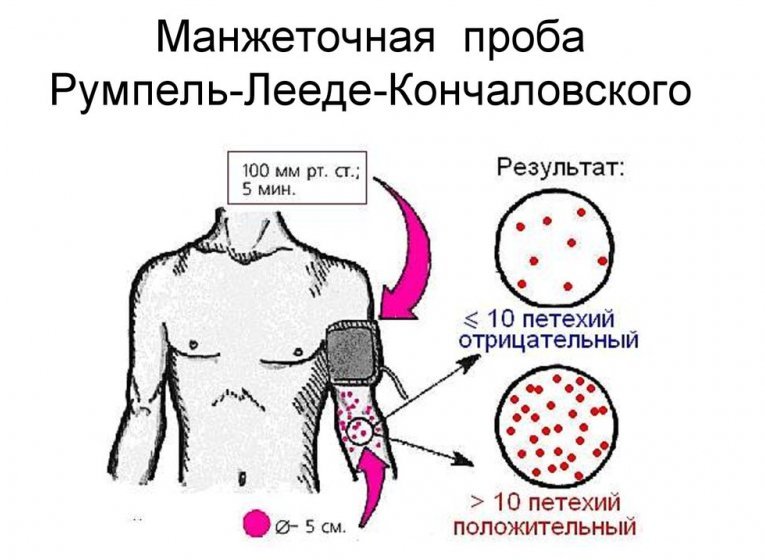
4 Лікування
Пацієнтам з цим захворюванням потрібно дотримувати постільний режим, дієту. Необхідно виключити прийом антибіотиків та інших препаратів, які можуть посилювати сенсибілізацію (чутливість) організму. Основним медикаментом при лікуванні ниркового синдрому, згідно з клінічними рекомендаціями, є гепарин або варфарин.
Іноді вдаються до використання преднізолону. Щоб позбутися від суглобового синдрому, потрібно застосовувати протизапальні препарати (індометацин та ібупрофен). При ураженнях шкіри слід використовувати сульфасалазин (по 500-1000 мг двічі на добу) або колхіцин (1-2 мг на добу).

Пацієнтам призначають антигістамінні препарати (Цетрин, Фексадин). Щоб придушити зростання пухлин, необхідно використовувати цитостатики (тіотепа, етопозид, топотекан). Активно застосовуються вітаміни з метою відновлення мембрани клітин.
Спазмолітичні лікарські засоби призначають при вираженій інтенсивності болю при абдомінальному синдромі (Но-Шпа).
Крім медикаментозного лікування вдаються до хірургічного втручання. Якщо у пацієнта розвивається ниркова недостатність, то необхідно провести трансплантацію нирки. Іноді здійснюють видалення ділянки кишечника при тяжкому перебігу хвороби.
Можна видалити шкідливі речовини з крові (плазмаферез).
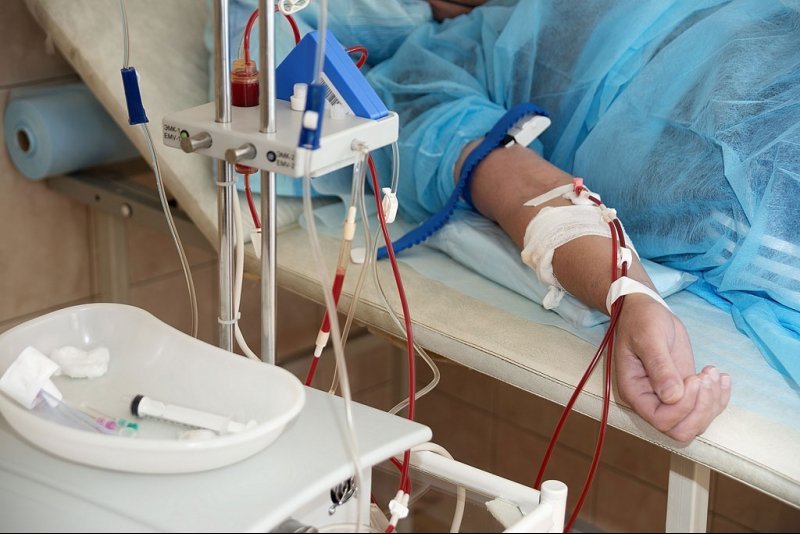
Плазмаферез
4.1 Дієта
Пацієнтам з геморагічним васкулітом треба дотримуватися дієти. При будь-якій формі захворювання потрібно виключити з раціону продукти, які можуть викликати алергічні реакції. Заборонено вживати какао, цитрусові (апельсини, лимони, мандарини), ананаси, персики, манго, гранати, виноград, ягоди, шоколад і яйця. Їжу слід ретельно пережовувати. Їжа повинна бути приготованою на пару або відварний.
Прийом їжі здійснюється дробовим маленькими порціями (по 5-6 разів у день). Не можна вживати надто гарячі та холодні страви. Їжа повинна бути багата вітамінами і мінералами, які зміцнюють судини. Необхідно обмежити кількість споживання солі до 8 г на добу.
До дозволених продуктів відносяться:
- рослинна олія;
- пудинг;
- овочеві пюре;
- яйця всмятку;
- фрукти (яблука і груші);
- кисіль;
- суп з овочів;
- білий хліб;
- молоко;
- кефір;
- нежирний сир;
- компот;
- нежирне м’ясо і риба.
4.2 Народні засоби
Крім медикаментозного і хірургічного лікування можна використовувати терапію народними засобами в домашніх умовах. До них відносяться:
Рекомендується вживати по 30-40 крапель спиртових настоянок елеутерококу, женьшеню або заманихи.
Іноді особи, які страждають геморагічним васкулітом, вдаються до застосування соку кропиви. Схема вживання: 2 столові ложки в день.
5 Профілактика і прогноз
Геморагічний васкуліт рідко призводить до смерті. У 50% випадків наступає повне одужання, а у інших пацієнтів відзначається повторне виникнення захворювання через кілька місяців або років. Легкі форми цієї патології схильні до мимовільного одужання після першої атаки. Частота рецидивів залежить від однієї за кілька років до щомісячних. З часом захворювання набуває моносиндромный характер (тобто виникає один синдром).
При своєчасному виявленні і правильному лікуванні пацієнт одужує протягом 1 місяця. У деяких випадках можлива смерть хворого протягом декількох діб від початку виникнення хвороби. Летальний результат трапляється на тлі:
- уражень судин ЦНС;
- внутрішньомозкового крововиливу;
- ниркового синдрому з приєднанням ускладнень.
Профілактика захворювання полягає в позбавленні від шкідливих звичок (алкоголізм та куріння).
Рекомендується загартовуватися і купатися в ополонці, щоб судини організму були в тонусі. Рекомендується здійснювати щоденні піші прогулянки на свіжому повітрі. Можна займатися фізичною культурою, але неприпустимі надмірні навантаження.
Первинна профілактика полягає у своєчасному лікуванні інфекцій (карієс, ангіна). Не можна займатися самолікуванням, тому що невірна дозування і тривалість терапії може призвести до негативних наслідків для організму.
Вторинна профілактика захворювання полягає у своєчасному виявленні геморагічного васкуліту. Для цього потрібно кожні півроку проходити повне обстеження.
Профілактика ускладнень при геморагічному васкуліті полягає в правильному і повному лікуванні цього захворювання. Треба уникати контакту з алергенами, які можуть викликати алергічну реакцію. Профілактичні щеплення також заборонені.



