У сучасній медицині терміном “гастропатия” позначають цілий ряд захворювань шлунка, які діагностуються при відповідних дослідженнях. Наприклад, виділяється еритематозна гастропатия, ерозивна, застійна форма захворювання і т. д. Для гастриту характерні запальні зміни слизової оболонки шлунка, а діагноз “гастропатия” ставлять тоді, коли дослідження показують почервоніння поверхонь, пошкодження епітеліального покриву, наявність судинної патології. А ось запалення слизової може і не бути, або воно буде протікати в легкій формі. Але за МКХ-10 код гастропатії такий же, як і у гастриту – К29. Іноді можна зустріти діагноз “гастродуоденопатия”. Це одна з форм гастропатії, що представляє собою поєднання гастриту і дуоденіту.
1 Причини
Сьогодні різні види гастропатії у медичній практиці зустрічаються досить часто. Вважається, що в тій чи іншій формі патологія діагностується у половини населення планети. Причини розвитку захворювання можна розділити на зовнішні і внутрішні. До екзогенних (тобто зовнішніх) чинників відносяться:
- неправильне харчування, в якому переважає жирна і гостра їжа;
- регулярне вживання алкоголю та куріння;
- інфекційні захворювання.
До внутрішніх факторів відносять:
- тривалий прийом деяких лікарських препаратів (в основному – нестероїдних протизапальних засобів);
- застійні явища;
- травми;
- наявність внутрішніх патологій, які призводять до недостатнього постачання кров’ю стінок шлунка;
- спадковість.
Додатковими факторами ризику є похилий вік і наявність хронічних захворювань (наприклад, ревматоїдного артриту). Слід врахувати, що у жінок гастродуоденопатия і будь-які інші форми розвиваються частіше, в тому числі і у зв’язку з гормональними проблемами.
2 Симптоми
Діагноз “гастропатия” ставлять, коли ендоскопічне дослідження показує які-небудь зміни в структурі слизової оболонки шлунка, які призводять до порушення його травної функції. Тобто, по суті, це гастрит хронічного типу, при якому запальний процес або незначна, або відсутня. Такі патології протягом тривалого часу протікають безсимптомно. Іноді ознаки гастропатії непомітні з-за того, що їх заступають прояви інших хронічних захворювань. Але через деякий час все одно виникають класичні для симптоми гастриту:
- важкість у шлунку;
- відчуття переповненості;
- болі в епігастральній області;
- відрижка з кислим присмаком і печія;
- метеоризм і здуття живота;
- порушення стільця;
- нудота, що іноді супроводжується блюванням.
Гастропатия антрального відділу шлунка супроводжується періодичними шлунковими кровотечами. Стілець набуває темний відтінок, спостерігається сильна блювота, в якій помітні домішки крові.
Гастропатия може розвиватися і у дітей. Причому по частоті поширення вона займає друге місце після ГРВІ. У дітей захворювання зазвичай протікає в гострій формі, з’являється раптово, причому це трапляється навіть у малюків першого року життя при наявності харчової алергії або при переході на штучні суміші. До цього додаються й інші фактори ризику. Наявність інфекційних захворювань, прийом лікарських препаратів і т. д. Хоча у дітей гастропатия проявляється такими симптомами, малюки ще не можуть розповісти про те, що у них болить, тому батькам необхідно уважно стежити за станом дитини, щоб помітити перші ознаки захворювання. Це загальне нездужання, при якому дитина стає неспокійним і примхливим, відсутність апетиту. У дітей гостра стадія завжди супроводжується болями навколо пупка і шлунка, що часто бувають порушення стільця.
3 Ступеня гастропатії та її види
Існує кілька класифікацій цього захворювання. Одні дослідники ділять її тільки на гостру і хронічну форми, які розрізняються тривалістю перебігу і типом змін слизової. Є й інша класифікація, яка передбачає певні ступеня запалення:
Діагноз “гастропатия” ставлять на основі даних гастроэндоскопии, з урахуванням клінічної картини та результатів біопсії. Виділяють наступні форми гастропатії:
Є форма гастропатії, пов’язана з закидом вмісту шлунка назад в стравохід. Це дуоденогастральний рефлюкс. Слід згадати і індуковану гастропатию, тобто захворювання, викликане впливом лікарських препаратів. Захворювання може носити змішаний характер, коли розвивається відразу декілька його форм.
4 Лікування
Лікування гастропатії повинно враховувати характер патології та причини її розвитку. При гострій гастропатії потрібно усунути пошкоджуючий фактор, тобто промити шлунок, адже часто це захворювання викликане неякісними продуктами та харчовими отруєннями. Зрозуміло, що при хронічній формі промивання робити марно. Але потрібно пройти обстеження, щоб виявити наявність бактеріальної інфекції. Якщо будуть знайдені її збудники, то потрібно приймати антибіотики.
Є препарати, які приймають при будь-якій формі гастропатії. Це штучні ферменти, гастроцитопротекторы, знеболюючі засоби і т. д. Приймають ліки для того, щоб знизити вироблення шлункового соку. Це можуть бути так звані інгібітори протонної помпи – Омепразол та його аналоги. Є ефективні препарати, які вибірково блокують гістамінові Н2-рецептори і тим самим перешкоджають вироблення соляної кислоти. Це Ранітидин.
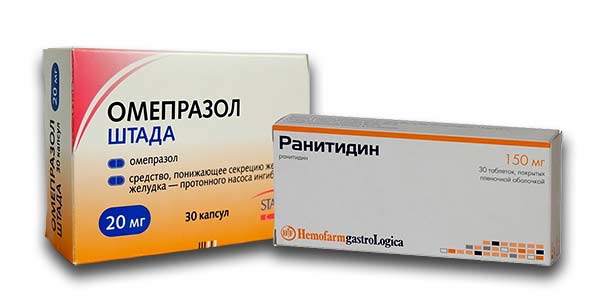
При наявності бактерій приймають такі препарати, як Амоксицилін або Метронідазол. Що стосується гастроцитопротекторов, то вони захищають слизову шлунка. Це Маалокс і Алмагель.
Оперативне лікування гастропатії проводиться тільки в тому випадку, якщо відкривається шлункова кровотеча, яку неможливо зупинити (або якщо медикаментозна терапія не дала потрібного результату).
5 Народна медицина
Гастропатию часто лікують народними засобами – поряд зі звичайними фармацевтичними препаратами. Мова йде про трав’яних зборах. Найефективнішими вважаються ромашка, календула, звіробій, шавлія, чебрець, листя подорожника і кора дуба. Вони використовуються і окремо, і у складі збору (тоді їх змішують у рівній пропорції). Такі кошти заварюють в пропорції 1 ст. л. рослинної сировини на склянку окропу, остуджують, проціджують і п’ють замість чаю. Але треба проконсультуватися з лікарем, щоб підібрати правильну дозу.
Існує багато рецептів на основі продуктів бджільництва, але слід врахувати, що вони можуть викликати алергію, так що застосовувати їх треба з обережністю. Можна використовувати аптечну настоянку прополісу. Її приймають по 30-40 крапель натщесерце. Це засіб володіє загоюючою і антисептичною дією. Часто приймають сік алое, змішаний в рівних пропорціях з рідким медом – по 1 ст. л. перед кожним прийомом їжі.
6 Гомеопатія
Деякі фахівці пропонують гомеопатичні препарати. Такі кошти часто рекомендують вагітним, оскільки вони дозволяють лікувати гастропатию без серйозних побічних ефектів, якими володіють більш сильні фармацевтичні препарати. До числа найбільш популярних гомеопатичних засобів відносяться:
- Амарин – краплі, які приймають при наявності патологій, викликаних порушенням секреторної функції шлунка та його моторики (але при виразці їх пити не можна).
- Гастрікумель – таблетки для нормалізації секреторної функції шлунка.
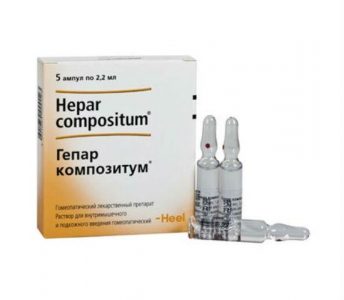
- Гепар композитум розчин для ін’єкцій комплексної дії, використовуваний для лікування захворювань травних органів.
7 Дієта
Дієта при гастропатії є найважливішою частиною терапії. Вона передбачає максимальне хімічне, механічне і термічне щадіння шлунка. Багато чого залежить від форми захворювання. Так, при гострій гастропатії рекомендується лікувальний стіл № 1а з поступовим переходом до основної дієти № 1 по мірі усунення больових симптомів. При інших формах призначається дієта № 2, а якщо гастропатия супроводжується порушенням стільця – дієта № 3. Але призначати її може тільки лікар.
Принципи дієтичного харчування можна звести до наступного:
- дробове харчування: добовий обсяг ділиться на невеликі порції, значні перерви між їжею не допускаються;
- кулінарна обробка включає в себе варіння, приготування на пару, в період загострення всі страви подають в рідкому або напіврідкому вигляді, протертими;
- страви повинні бути теплими, але не гарячими і не холодними;
- кількість білків і жирів має відповідати фізіологічним нормам – це сприяє відновленню тканин слизової;
- виключаються продукти, які відіграють роль подразників для секреторної функції шлунка – це різні прянощі, міцні м’ясні бульйони, будь-які гострі, жирні страви, консерви, свіжі хлібобулочні вироби;
- не можна вживати продукти, багаті грубою рослинною клітковиною, – редиску, бобові, житній хліб;
- обмежується кількість солі (це дає протизапальний ефект).
При більшості форм гастропатії забороняються сирі овочі і фрукти. Яблука можна їсти в запеченому вигляді.



