Дифузні зміни в підшлунковій залозі є эхографическим ознакою, що виявляється при ультразвуковому дослідженні органу. Більше половини пацієнтів у віці після 40 років мають подібні зміни, що свідчить про наявність патологічного процесу. Враховуючи, що залоза виконує не тільки травну функцію, але й ендокринну, страждає відразу кілька систем організму. Поступове зниження вироблення інсуліну призводить до розвитку цукрового діабету. У більшості випадків при компетентному і комплексному лікуванні вдається частково відновити роботу органу і відновити його основні функції. Наявність змін органу рідко вдається компенсувати повністю, тому пацієнту вкрай важливо переглянути харчування, відмовитися від шкідливих звичок і дотримуватися режиму праці та відпочинку. В іншому випадку захворювання здатна прогресувати.
1 Опис
Підшлункова залоза виконує функцію ферментообразующего органу. Серед екзокринних ферментів виділяють:
- трипсин – розщеплює білки і пептиди, бере участь у гідролізі ефірів;
- ліпазу – входить до складу підшлункового секрету, бере участь у розщепленні жирів;
- амілазу – бере участь у метаболізмі вуглеводів;
- протеазу – відповідає за переробку білків;
- лактазу – перетворює лактозу в глюкозу і галактозу.
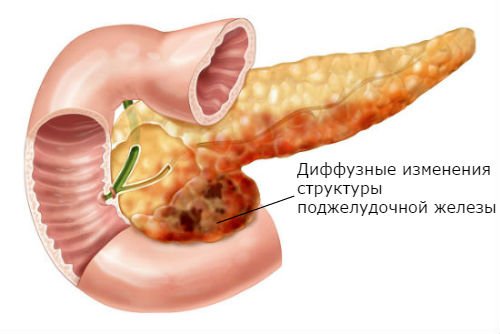
Дифузні зміни підшлункової залози – досить широкий термін, який включає в себе різні види патологічних станів. При більшості хвороб зміни в органі специфічні, що дозволяє поставити конкретний діагноз при детальному обстеженні.
Неоднорідна структура тканин, коли знижується їх ехогенність і збільшується сама підшлункова залоза, дозволяє говорити про гострому панкреатиті. Під дією певних провокуючих факторів відбувається максимальне вироблення протеолітичних ферментів. За умови великого запалення залоза працює на максимальних власних резервах. По УЗД визначається нечіткість контуру, наявність сліпих ділянок, які свідчать про некрозі або крововиливі. При вираженому запаленні визначається наявність патологічної рідини в самій залозі і в оточуючих її органах, у тому числі в черевній порожнині.
Помірні дифузні зміни можуть відбуватися за рахунок збільшення жирових клітин в паренхімі. Такий стан називається липоматозом. Розвиваються зміни за типом жирової інфільтрації. Даного стану часто передують:
- інфекційне ураження;
- наявність злоякісних пухлин;
- тривало поточний цукровий діабет.
Якщо людина регулярно вживає великі дози спиртного, розвиваються незворотні зміни, жирові клітини витісняють власні тканини органу. Даний вид змін також характерний для осіб похилого і старечого віку.
Подібні зміни можуть спостерігатися і при розвитку фіброзу. Для цього стану характерне зменшення підшлункової залози в розмірах і ущільнення ехоструктури.
Дифузні зміни присутні і при хронічному панкреатиті, коли запалення носить постійний характер з періодичними загостреннями. У результаті клітини органу відмирають, поступово організовуються в пошкоджені сегменти і зверху покриваються фіброзною тканиною. При наявності декількох різних факторів патогенного впливу розвиваються зміни за типом фибролипоматоза неспецифічного характеру.
2 Причини
Дифузні зміни підшлункової залози є наслідком якого-небудь процесу, це не самостійне захворювання. До нього призводять порушення обмінних механізмів, дистрофічні зміни тканин, порушення харчування за рахунок недостатності кровопостачання та іннервації.
Серед основних причин розвитку дифузії в підшлунковій залозі виділяють:
- нерегулярне харчування, систематичне переїдання;
- надмірне вживання жирної, гострої, солоної, солодкої, жирної і багатою спеціями їжі;
- порушення функціонування печінки, жовчного міхура і інших органів травної системи;
- хронічний стрес, депресивний стан і перевтома;
- вживання алкоголю, наркотичних засобів та тютюнопаління;
- генетичну схильність;
- вік більше 45 років.
Серед провокуючих факторів також можна виділити порушення обміну речовин, захворювання судин, гормональний дисбаланс, тривалий прийом деяких лікарських препаратів, травми черевної порожнини, паразитози.
3 Симптоми
Клінічна картина повністю залежить від захворювання, яке стало причиною розвитку дифузних змін. До найбільш поширених симптомів відносять:
- больовий синдром;
- диспептичні розлади;
- стомлюваність.
Інші ознаки специфічні для кожного окремого захворювання.
У дітей дифузні зміни структури залози можуть бути вродженими або набутими. Серед останніх принципове значення має наявність паразитарної інфекції. Якщо у дитини недостатньо розвинені навички особистої гігієни, він найбільш вразливий перед глистовими інвазіями. Багато паразити локалізуються в органах травної системи. Розвиток дифузії може бути спровоковано і наявністю гострого панкреатиту – через порушення харчування і надмірного вживання солодкого.
4 Особливості діагностики
Враховуючи, що дифузні зміни підшлункової залози є эхографическим ознакою, то основним методом, що дозволяє встановити причину патології, є ультразвукове дослідження. Кожне окреме захворювання має певні ознаки за результатами УЗД. Іноді потрібне дообстеження за допомогою магнітно-резонансної томографії (МРТ), в процесі якого виявляється рівень ураження, ступінь поширеності процесу й більш тонкі деталі, які видно при пошаровому скануванні органу. Ця процедура потрібна при онкологічних захворюваннях або кістах, коли проводиться диференціальна діагностика. Також спосіб дозволяє хірургові більш точно відстежити локалізацію процесу і вибрати менш травматичний доступ в момент оперативного втручання.
Сама по собі дифузія говорить про наявність запального процесу в паренхімі органу. Підшлункова залоза складається з залозистої тканини, яка через особливості будови швидко втягується в патологічний процес. Після проведення діагностики мова йде про дифузному зміну всієї залози, а не якоїсь її частини.
5 Лікування
Визначити схему лікування і необхідність проведення оперативного втручання можна тільки після повної і комплексної діагностики. При наявності хронічного панкреатиту в період відсутності симптоматики пацієнт отримує загальні рекомендації з дотримання дієти і продовжує спостерігатися амбулаторно 2 рази в рік. Принципове значення для початку консервативного лікування має наявність загострення.
Терапія гострого панкреатиту проводиться виключно в стаціонарі цілодобового перебування, так як даний стан є небезпечним для життя людини. Важливе значення має усунення больового синдрому, який негативно позначається на інших органах і системах. У деяких випадках не вдається обійтися без застосування наркотичних анальгетиків, таких як Промедол і Морфін. Для зняття спастичних болів та покращення відтоку підшлункового секрету призначаються спазмолітики. Але-шпа і Платифілін володіють найбільшим ефектом у лікуванні даних порушень.
Золотим стандартом лікування гострого панкреатиту є принцип “холод, голод і спокій”. Такий стан свідчить про необхідність зниження секреторної та ферментної функції підшлункової залози. З цією метою на область проекції органу накладається пов’язка з льодом. Пацієнту рекомендовано перебувати переважно у положенні лежачи та категорично заборонено вживати їжу, навіть щадну.
З метою лікування ферментної недостатності призначаються Креон, Мезим, Фестал. Всі ці торгові найменування створені на основі головного ферменту – панкреатину. Він необхідний в максимальних дозах. Призначається мінімум за 25 000 одиниць кілька разів на добу протягом усього періоду лікування. Після зняття основних симптомів і переходу в ремісію пацієнт продовжує приймати препарати панкреатину, але дозування будуть дещо нижчими.
Для усунення провокуючих факторів нерідко потрібна призначення протипаразитарних та антибактеріальних препаратів. Їх дозування, кратність і курс застосування залежать винятково від збудника і ступеня інфікування. Підбирати схему може тільки лікар після детального обстеження.
Фіброз і ліпоматоз, залежно від ступеня вираженості, нерідко піддаються оперативному лікуванню: уражені частини органу повністю видаляються внаслідок некрозу відмерлих тканин. Подальше продукування ними ферментів не представляється можливим.
Комплексна терапія передбачає посилене вживання поживних речовин, серед яких виділяють:
- амінокислоти;
- вітаміни;
- мікроелементи;
- деякі гормони;
- препарати, що поліпшують метаболізм.
При вираженому перебігу патологічного процесу, коли порушується ендокринна функція і разом з нею знижується вироблення власного інсуліну, пацієнту необхідно введення цукрознижувальних препаратів або їх прийом таблетованих формах. В іншому випадку є ризик настання летального результату від гіперглікемії, яка розвивається в результаті наростання кількості глюкози в крові.
5.1 Дієта та принципи харчування
Правильне, збалансоване та раціональне харчування займає ключову позицію при захворюваннях підшлункової залози. Категорично виключаються смажені, жирні, гострі, солоні, солодкі і копчені продукти. Після виявлення дифузних змін підшлункової залози пацієнту допустимо вживати в їжу тільки приготовані на пару і варені страви. Основу раціону повинні складати пісні супи і бульйони.
Рекомендовані продукти:
- білий хліб;
- перші страви з застосуванням курки, індички і кролика;
- риба і морепродукти;
- кисломолочні напої, сир;
- свіжі овочі та фрукти.
Пацієнтам рекомендується вживати в день не менше 2 л води. В якості теплого пиття можна заварювати слабкий чорний або зелений чай, варити киселі і компоти з ягід і сухофруктів з невеликою кількістю цукру, хоча краще повністю від нього відмовитися.
5.2 Нетрадиційна медицина
Дифузні зміни в підшлунковій залозі свідчать про наявність необоротних змін, з якими людині доведеться прожити решту життя. Підтримку в такій ситуації можуть надати народні засоби, з допомогою яких вдається стабілізувати життєдіяльність органу. Лікування в домашніх умовах за допомогою нетрадиційної медицини носить допоміжний характер.
Серед найбільш ефективних представлені наступні рецепти:
Дифузні зміни печінки вимагають перегляду способу життя: людині необхідно дотримуватися режиму праці та відпочинку, захистити себе від стресових і конфліктних ситуацій. Необхідно регулярне спостереження з боку лікарів, у зв’язку з цим проводиться діагностичне УЗД кожні 6 місяців, а при необхідності і частіше.



