Жовчний міхур за формою нагадує мішок, всередині порожнистий орган. У складі він має так звані дно, шийку та тіло. При цьому може бути деформована яка-небудь частина органу або весь жовчний міхур. Такі зміни не є хворобою, це особливість організму, яка має як придбаний, так і вроджений характер, проте вона призводить до небажаних процесів. Людям з деформацією жовчного міхура потрібно ретельно стежити за своїм раціоном і фізичними навантаженнями.
1 Причини деформації
Причин, які приводять до змін форми жовчного міхура, багато. Зазвичай до них відносяться наступні фактори:
- спадковість;
- опущення органів (внаслідок хірургічного втручання);
- хронічний холецистит, дискінезія жовчних проток;
- конкременти в протоках і жовчному міхурі;
- спайки внутрішніх органів;
- віковий фактор;
- ослаблення діафрагми;
- чергування дієт з періодичними переїдання, нераціональний підхід до харчування;
- патології органів травної системи;
- дуже великі навантаження на м’язи преса;
- новоутворення в органах ШКТ (доброякісного або злоякісного характеру).
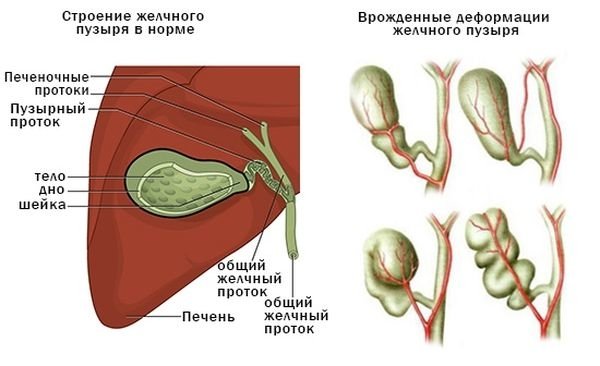
2 Симптоми
Прояви відрізняються в залежності від того, де відбувається деформація (в шийному відділі, на дні або тілі). Якщо зміна виникає між дном і тілом, то можуть спостерігатися наступні симптоми:
- нудота;
- збільшене потовиділення;
- схуднення;
- гострі больові відчуття справа під ребрами, які віддають в зону ребер і лопаток;
- жовтизна шкірних покривів.
Контурне зміна (тобто порушення обрисів внутрішнього органу) супроводжується больовими відчуттями, особливо після важких навантажень або прийняття їжі.
Подвійний перегин, або S-подібна деформація жовчного міхура буває вродженою і часто протікає безсимптомно, але іноді зустрічаються наступні прояви:
- гіркота у роті;
- порушення стільця;
- тупий біль в зоні печінки;
- «порожня» відрижка.
Деформація стінок жовчного міхура в декількох місцях характеризується наступними ознаками:
- спайки;
- збільшення розмірів органу;
- диспепсичні розлади;
- порушення кровопостачання в ділянці печінки;
- формування калькульозного холециститу;
- больові відчуття.
Перегин в області шийки жовчного міхура відбувається з причини запалення внутрішнього органу, що має хронічний характер, і супроводжується такими проявами:
- зміна складу жовчі;
- розлад травлення;
- порушення кровопостачання в жовчному міхурі.
Якщо порушений відтік жовчі, то можливі диспепсичні розлади, збільшене газоутворення і проблеми з засвоюваність жирів. Деформація тіла жовчного міхура не приносить дискомфорту, проте періодично відзначаються порушення моторної функції кишечника, виникнення конкрементів у внутрішньому органі або холецистит.
Після важких фізичних навантажень можливий розвиток тимчасової зміни жовчного міхура, яке зазвичай ніяк себе не проявляє і проходить з плином часу.
Якщо є які-небудь з перерахованих симптомів або підозра на деформацію органу, щоб уникнути серйозних ускладнень необхідно звернутися до лікаря. Некроз шийки несе в собі найбільшу небезпеку, оскільки в такому випадку можливе проникнення жовчі в шлунок, що є причиною перитоніту.
2.1 Прояви у дітей
Патологія у дитини частіше є вродженою. Поширеність такого стану складає 25% від загальної кількості пацієнтів. Вроджена деформація ніяк не проявляється або супроводжується такими ознаками, як:
- больові відчуття в області правого підребер’я;
- підвищене газоутворення;
- блювота, нудота;
- збільшене потовиділення;
- диспепсичні розлади.
У новонароджених цей стан розвивається внутрішньоутробно. Це відбувається з-за інфекційних захворювань матері під час вагітності є наслідком серйозних порушень здоров’я жінки, що в більшості випадків трапляється в першому триместрі, коли у плода формуються органи.
3 Терапія
Тільки при відсутності дискомфорту вроджена деформація жовчного міхура не вимагає спеціальної терапії. У деяких випадках пацієнти протягом усього життя не підозрюють про наявність у них патології. В інших ситуаціях лікування обов’язково. Основна терапія спрямована на відновлення виведення жовчі, усунення симптомів і попередження запалення.
Лікувати недугу можна з допомогою наступних принципів:
- постільний режим (під час загострення);
- рясне питво (але не мінеральна вода);
- дотримання дієти;
- в період загострення — прийом спазмолітиків і анальгетиків внутрішньом’язово (Но-Шпа, Баралгін, Папаверин, введення 0,1%-ного атропіну сульфату, Трамадол);
- вживання антибактеріальних, пробіотичних і протигрибкових медикаментозних засобів (Ампіцилін, Аугментин);
- якщо виявлені симптоми інтоксикації, то проводять детокс-терапію;
- після періоду загострення і антибактеріальних препаратів — прийом жовчогінних засобів, але тільки при відсутності конкрементів в жовчному міхурі (Гепабене, Фламін, Никодин);
- зміцнення захисних функцій організму, вживання полівітамінних або вітамінних комплексів (вітаміну Е, А, С, групи В);
- фізичні вправи, масаж черевної порожнини (навантаження не повинні бути надмірними);
- під час ослаблення патології — фізіотерапія (ультразвук, електрофорез), лікування травами.
4 Харчування
Щоб попередити розвиток ускладнень, у період загострення слід дотримуватися таких правил:
В інший час слід виключити заборонені продукти.



