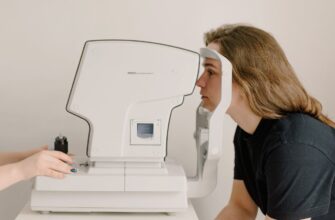
Будь-яка вагітна жінка несе подвійну відповідальність: стан здоров’я малюка майже повністю залежить від неї. Розвиток систем і органів плоду зобов’язує будь-які дії робити подвійною акуратністю. Лікарі постійно контролюють стан здоров’я плоду, матері. Обов’язковою процедурою є прослуховування серцебиття через стінку матки або живіт.
Несприятливі фактори, що оточують жінку, можуть зробити істотний вплив на здоров’я дитини. Іноді у малюка виникає збій серцевого ритму — тахікардія. Причини можуть бути різними: від некомфортного розташування до наявності серйозної патології. Щоб запобігти небажаному стан, варто ознайомитися з варіантами виникнення і вирішення проблеми.
Зміст
- Чому виникає тахікардія?
- Діагностика
- Форми тахікардії у плода на різних термінах
- Клінічні симптоми
- Лікування тахікардії у матері і плоду
- Заходи профілактики
Чому виникає тахікардія?
Під час вагітності організм матері стає набагато вразливішим, ніж у звичайному стані. Будь-який несприятливий фактор може призвести до серйозних наслідків. Причини тахікардії часто пов’язані зі здоров’ям жінки. Іноді слабко простежується зв’язок: впливають спадковість і хронічні хвороби.
Погіршити здоров’я плоду, підвищивши частоту ритму серця, мама здатна в наступних випадках:
- при частих перевтоми, надмірній нервовій навантаженні і стресах, коли серце починає битися набагато швидше. У таких ситуаціях серцебиття малюка теж частішає;
- при зміні гормонального складу крові, збільшення кількості гормонів, що виробляються щитовидною залозою;
- якщо з-за гострої нестачі вітамінів або мікроелементів у їжі виникає анемія;
- коли зменшилася кількість електролітів у крові. Виникає таке при частих блювота, інших варіантах надмірної втрати рідини з організму;
- в результаті частого прийому ліків, кава, інших тонізуючих або алкогольних напоїв;
- при інтоксикації організму: куріння, перебування у місцях з забрудненим повітрям.
Вплинути на виникнення тахікардії може неправильне розташування плода. Матка починає тиснути на діафрагму малюка, знижується її рухомість. Серце змінює положення, значно нахиляється, в результаті чого ритм збивається.
Матері іноді мають хронічні хвороби, про яких самі не підозрюють. Проявлятися вони починають при вагітності, коли імунітет значно слабшає. Захворювання, здатні вплинути на серцевий ритм:
Причини, мало пов’язані з матір’ю і неправильним веденням вагітності лікарями:
Найяскравіше тахікардія плода проявляється на останніх місяцях вагітності. В цей час сильно зростає кількість необхідного кисню для малюка. Безпосередньо перед пологами формується самостійний механізм дихання.
Діагностика
Діагностичні заходи проводяться, якщо виявлені ознаки тахікардії у малюка або матері. Зазвичай проблема виявляється при оглядах, прослуховуваннях. Якщо виникають підозри, необхідно відправляти пацієнтку на додаткове обстеження. Частіше інших використовуються для виявлення УЗД, ЕКГ, рентген, кардіотокографія.
При необхідності проводиться допплерівське дослідження, при якому з’ясовується стан стінок шлуночків, передсердь. Метод допомагає визначити правильність руху еритроцитів, що дає можливість виявити проблеми в будь-якому органі.
Якщо заходи проводяться правильно, вдається визначити ступінь розвитку тахікардії. Приблизно в третині випадків лікарі визначають тріпотіння передсердь. Відмінна риса хвороби — постійно надмірно високий ритм, досягає 400 ударів в хвилину. Інші форми патології припускають менший збій ритму, досягає 250 ударів, з’являється рідко. Тахікардія у плода на 32 тижні вже повинна бути вилікувана. В іншому випадку висока ймовірність народження дитини з хронічною хворобою.
У другому триместрі особливо важливо визначити проблему, якщо вона є. В цей час яскраво проявляється надшлуночкові форма. Поширеною причиною прискореного ритму є запальний процес. Обстеження повинно проводитися ретельно, щоб патологію вдалося виявити і вилікувати.
Форми тахікардії у плода на різних термінах
Тахікардія має 3 різновиди:
Клінічні симптоми
Найчастіше ознаки патології нічим не відрізняються від звичайного перевищення серцевого ритму. Підвищена частота серцебиття вважається, якщо спостерігається більш 120 ударів в хвилину. У плода серце б’ється частіше, досягаючи 220 ударів. Тахікардія буває сигналом, що настає кисневе голодування для дитини.
Перша стадія патології припускає виникнення невеликих вогнищ. Спостерігаються вони у легеневих венах або передсерді. Ранній термін вагітності дозволяє усунути проблему значно простіше. Основним симптомом вважається нудота, збій серцевого ритму, який слабо відчувається. Щоб зменшити ймовірність виникнення тахікардії, варто знизити фізичну активність, не допускати стресів. Якщо виникло підвищення тиску, часто потрібна допомога медиків.
Окремим проявом вважається синусова тахікардія плода при вагітності. Вона свідчить про наявність проблем в організмі дитини, найчастіше, пов’язаних з серцем. Якщо ігнорувати підвищений серцевий ритм, висока ймовірність виникнення у малюка пороку серця.
При відсутності лікування патології, коли вона починає турбувати постійно виникає ряд характерних симптомів: порушується сон, виникають постійні занепокоєння. Імунітет ще сильніше слабшає, відчувається слабкість, занепад сил. Важливою ознакою тахікардії вважається оніміння різних частин тіла у вагітної жінки. Може відчуватися біль в грудях, що свідчить про збої серцевого ритму.
Лікування тахікардії у матері і плоду
Щоб вилікувати тахікардію у плода на пізніх термінах, потрібно врахувати багато особливостей. Враховується стан організму жінки, ступінь розвитку недуги, присутність інших патологій, термін вагітності. Зазвичай проблема тимчасова, так що серйозне втручання не проводиться, все проходить самостійно. Якщо збій не проходить, турбує постійно, може бути проведено стаціонарне лікування. Медикаменти призначають, в основному, якщо виникає порушення роботи серця і клапанів одночасно.
Важливо: препарати не приймаються самостійно. Всі заходи проводяться під суворим контролем лікаря, самолікування неприпустимо. Ліки впливають на відновлення серцевого ритму, так що бездумно їх використовувати забороняється. Небезпека створюється не тільки для матері, але і для дитини.
Тахікардія лікується різними способами, залежно від форми. Виділяють наступні терапевтичні методи:
- використання лідокаїну, магнію, якщо хвороба вплинула на роботу шлуночків;
- якщо ритм у плода перевищує 220 ударів, використовується соталол і аміодарон. Препарати приймаються під контролем лікаря. Більшою силою володіє препарат флекаїнід, який при неправильному застосуванні може призвести до втрати дитини. Дозування повинна суворо дотримуватися;
- іноді спостерігається неправильне час проходження електричного імпульсу в серце через нервові закінчення. Пароксизмальна тахікардія разом з порушенням згаданого вище показника, який відображається на кардіограмі показником QT, є серйозною патологією. Лікування проводиться в стаціонарних умовах під суворим контролем. Підбирається спеціальний препарат, який справляється з тахікардією і збільшує інтервал проходження імпульсу;
- якщо передбачається наявність міокардиту, призначається дексаметазон.
Додаткова інформація: тахікардія шлуночків добре відгукується на лікування ліками. Якщо курс лікування вірний, відновлення ритму відбувається в 90 % випадків.
Іноді використовуються бета-блокатори. Препарати знижують серцевий ритм, але вважаються малоефективною заміною інших ліків: активні речовини слабо проникають крізь плаценту.
Заходи профілактики
Щоб народити здорового малюка, профілактичні заходи потрібно дотримуватися задовго до вагітності. Планування дитини зобов’язує батьків відмовитися від шкідливих звичок, жінка на момент зачаття повинна пройти обстеження, що показує відсутність хронічних хвороб, інфекцій. Важливо правильно харчуватися до вагітності і під час виношування. Організм, щоб успішно справлятися з вірусами, повинен отримувати всі необхідні вітаміни і мікроелементи.
Додаткова інформація: наркотичні речовини, алкоголь, інші шкідливі звички особливо негативно впливають на стан дитини, часто викликають збій ритму. Дані фактори повинні бути повністю виключені. Невылеченная тахікардія плода на 33 тижні зазвичай виливається в народження хворої дитини.
Лікування медикаментами не може пройти безслідно. Враховуючи можливі ризики, лікуватися в будь-якому випадку варто. Залишати проблему невирішеною небезпечно. При терапії виникає високий ризик негативного впливу ліків на плід. Щоб усунути можливі проблеми, потрібно починати лікування усіх виявлених патологій до вагітності.

Спеціальної профілактики проти тахікардії не передбачено. Впливати на стан дитини до пологів може погана екологія, спадковість, багато інші фактори. Природно, якщо жінка не має шкідливих звичок, шанс появи дитини без патологій істотно зростає.