Кардіоміопатія – це патологія міокарда неуточненого генезу, яка не обумовлена ураженням коронарних артерій, серцевих клапанів, перикарда, змінами загальної та легеневої гемодинаміки, і характеризується кардиомегалией, прогресуючою хронічною серцевою недостатністю.
Термін «кардіоміопатія» охоплює гетерогенну групу уражень міокарда з різною етіологією, але мають схожу клініку.
Зміст статті
- Етіологія
- Класифікація та патогенез
- Клініка і симптоми
- Діагностика
- Лікування
- Прогноз і подальший скринінг пацієнтів
- Висновки
- Відео по темі
- Коментарі
Етіологія
Фактори, які провокують виникнення КМП:
 спадковість;
спадковість;- спорадичні генні мутації;
- вірусні, бактеріальні, грибкові інфекції;
- метаболічні порушення;
- аутоімунні захворювання;
- вроджені та набуті вади серця;
- пухлини серця;
- гормональні збої;
- вплив токсинів;
- зловживання алкоголем;
- стрес.
Класифікація та патогенез
Існує безліч класифікацій кардіоміопатій. Найбільш повною є клінічна класифікація.
Серед кардіоміопатій виділяють:
I. Нозологічні форми:
- ідіопатична;
- аутоімунна;
- постинфекционная;
- ішемічна;
- клапанна;
- гіпертензивна;
- дисметаболічна:
- дисгормональна (тиреотоксикоз, гіпотиреоз, надниркова недостатність, феохромацитома, акромегалія, цукровий діабет);
- спадкові хвороби накопичення (гемохроматоз, глікогенози, хвороба Німана-Піка та ін);
- дефіцити електролітів, порушення харчування, дефіцит білка, розлад метаболізму калію, дефіцит магнію, анемія, дефіцит вітаміну В1 і селену;
- Амілоїдоз;
- М’язові дистрофії;
- Нейром’язові розлади;
- КМП під час вагітності;
- Алергічні та токсичні (алкогольна, радіаційна, лікарська).
II. Некласифіковані кардіоміопатії:
Дилатаційна кардіоміопатія (ДКМП). Це найбільш поширений форма кардіоміопатії у дорослих. У 20-30% має сімейну історію захворювання. Частіше зустрічається у чоловіків середнього віку.
Прогресування дистрофічних процесів у кардиомиоцитах веде до дилатації порожнин серця, зниження здатності міокарда до скорочення, порушення систолічної функції, і надалі закінчується хронічної серцевої недостатності. Можливо приєднання мітральної недостатності, порушень кровотоку в коронарних артеріях, ішемії міокарда, дифузного фіброзу серця.
ДКМП – захворювання з множинною етіологією. У кожного пацієнта можна визначити одночасно декілька чинників, що провокують захворювання, таких як вплив вірусів, алкогольна інтоксикація, куріння, аутоімунні порушення, зміни гормонального фону, алергії та ін
Гіпертрофічна кардіоміопатія (ГКМП). Це генетично обумовлена форма захворювання з аутосомно-домінантним типом успадкування і високою пенетрантністю. Генна мутація веде до гіпертрофії міоцитів, що розташовуються в міокарді хаотично. Збільшується кількість пухкого интерстиция.
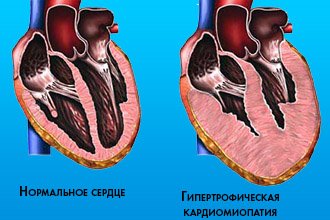 В основу патогенезу поставлена гіпертрофія стінок міокарда лівого (правого) шлуночка. Обсяг шлуночка не змінюється або зменшується незначно. Гіпертрофія зазвичай асиметрична і залучає міжшлуночкову перегородку. При проведенні Ехокг виявляють присутність систолічного градієнта тиску у виносному тракті.
В основу патогенезу поставлена гіпертрофія стінок міокарда лівого (правого) шлуночка. Обсяг шлуночка не змінюється або зменшується незначно. Гіпертрофія зазвичай асиметрична і залучає міжшлуночкову перегородку. При проведенні Ехокг виявляють присутність систолічного градієнта тиску у виносному тракті.
Рестриктивна кардіоміопатія (РКМП). Цей вид зустрічається найбільш рідко і залучає в патологічний процес эндокард. Виникає як первинна патологія (эндомиокардиальный фіброз і синдром Леффлера), так і вторинним варіантом внаслідок інших захворювань (амілоїдоз, системна склеродермія, гемохроматоз, токсичні пошкодження міокарда).
В основі патогенезу РКМП – накопичення в інтерстиціальної тканини бета-амілоїду, гемосидерину або продуктів дегрануляції еозинофілів навколо судин. Надалі це веде до фіброзірованія і деструкції серцевого м’яза. Ригідність стінок міокарда викликають порушення діастолічного наповнення шлуночків, підвищення системного тиску і тиску в малому колі кровообігу. Систолічна функція і товщина стінок міокарда практично не змінюється.
Аритмогенная правошлуночкова кардіоміопатія. Цей вид кардіоміопатій має спадковий характер (аутосомно-домінантний), хоча описані випадки відсутності сімейного анамнезу. Перші ознаки кардіоміопатії з’являються в дитячому і юнацькому віці. Виникає в результаті генної мутації порушується синтез структурних білків серцевої тканини. Основу патогенезу складає поступове витіснення міокарда ПШ фіброзною та жировою тканиною. Це призводить до розширення його порожнини і зниження скорочувальної функції. Патогномонічний діагностичний ознака – утворення аневризми ПЖ.
Клініка і симптоми
Клінічна картина визначається основний тріадою:
 Симптомокомплекс ХСН;
Симптомокомплекс ХСН;У 70-85% пацієнтів з ДКМП першим проявом виступає прогресуюча ХСН.
Головні симптоми:
- задишка при фізичних навантаженнях, з часом і в спокої
- болісні ядухи вночі;
- набряки кінцівок;
- серцебиття;
- хворобливі відчуття в правому підребер’ї, збільшення живота;
- перебої в роботі серця;
- вертиго;
- непритомність.
При ГКМП на перший план виступають:
- задишка;
- тиснуть болі за грудиною;
- непритомність.
Пацієнти з РКМП пред’являють скарги на:
- серцебиття, перебої в роботі серця;
- набряки;
- болі в правому підребер’ї.
При аритмогенною правошлуночкової КМП на перший план виступають:
- напади запаморочення;
- часті непритомність;
- перебої в роботі серця.
Діагностика
Найважливішим скринінговим діагностичним методом є Ехокг. Головний критерій постановки діагнозу – виявлена систолічна, діастолічна або змішана дисфункція міокарда.
При фізикальному обстеженні відзначаються:
 перкуторне розширення меж серця в обидві сторони;
перкуторне розширення меж серця в обидві сторони;- систолічний шум на верхівці і під мечоподібним відростком;
- тахікардія, миготлива аритмія, екстрасистолія, ритм галопу;
- ознаки лівошлуночкової недостатності – периферичні набряки, асцит, набухання яремних вен, збільшення печінки;
- ознаки легеневої гіпертензії – акцент II тону над легеневою артерією, вологі хрипи в нижніх відділах легень;
Інструментальні методи:
На Ехокг, залежно від різновиду захворювання виявляють:
- ДКМП – дилатацію порожнин серця, зниження скоротливої здатності, гипокинезию задньої стінки ЛШ зменшення ФВ, МК у вигляді «риб’ячого зіву».
- ГКМП – асиметричну гіпертрофію ЛШ (товщина 15 мм і більше), предсистолическое рух МК, динамічний градієнт тиску у виносному тракті.
- РКМП – потовщення заднебазальной стінки ЛШ, обмеження рухомості задньої стулки МК, потовщення ендокарда, тромбоутворення в порожнині шлуночків.
Для уточнення діагнозу і диференціації з іншими захворюваннями проводять:
- ЕКГ, цілодобовий моніторинг ЕКГ – наявність порушень провідності, аритмії, екстрасистолія;
- Рентгенограма ОГК;
- Зондування серцевих порожнин, вентрикулографию;
- Біопсію міокарда;
- Функціональні кардиопробы;
- Лабораторні обстеження – клінічний аналіз крові, сечі, визначення АЛТ, АСТ, креатиніну, сечовини, коагулограму, електроліти.
Лікування
Заходи з лікування кардіоміопатії у маленьких дітей і дорослих спрямовані головним чином на поліпшення загальноклінічного стану, зменшення проявів ХСН, підвищення стійкості до фізичних навантажень, якісне поліпшення життя.
Протокол ведення хворих з ДКМП поділяє методи лікування на обов’язкові і додаткові.
Обов’язкові:
Додаткові (при наявності показань):
Пацієнтам з ГКМП призначають:
 Основні:
Основні:Для терапії РКМП використовують глюкокортикостероїди (преднізолон), цитостатики та иммуносупресанты. У разі вираженого фіброзу виконують эндокардэктомию з протезуванням клапанів.
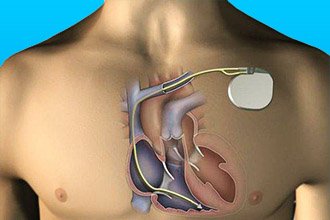
Лікування аритмогенною правошлуночкової КМП спрямоване на усунення і профілактику аритмій. Використовують кордарон, бета-блокатори. При неефективності – імплантація автоматичного кардіовертера-дефібрилятора, радіочастотна деструкція аритмогенною зони, установка штучного водія ритму. У важких випадках проводять вентрикулотомию.
Критерії якісного лікування:
Прогноз і подальший скринінг пацієнтів
Трирічна виживаність у хворих з ДКМП – 40%.
Тривалість життя пацієнтів з ГКМП трохи довше, однак річна смертність все ж досягає 4% (до 6% у дітей). У 10% пацієнтів спостерігається спонтанний регрес захворювання. Найбільш високі показники летальності у хворих РКМП – смертність за 5 років досягає 70%.
Найбільш сприятливий результат при дисгормональної (в т. ч у жінок в період клімаксу) кардіопатії. За умови адекватної гормональної корекції основного захворювання дистрофічні процеси регресують.
 В цілому, при дотриманні рекомендацій, регулярному прийомі препаратів, своєчасному хірургічному втручанні і корекції основного захворювання якість життя можна значно поліпшити.
В цілому, при дотриманні рекомендацій, регулярному прийомі препаратів, своєчасному хірургічному втручанні і корекції основного захворювання якість життя можна значно поліпшити.
Пацієнти з КМП повинні знаходиться під диспансерним наглядом, проходити обстеження 1 раз в 2 місяці. Обов’язковий контроль ЕКГ, Ехокг, коагулограми, МНО.
Специфічної профілактики виникнення КМП не існує. Дуже важливо проведення генетичного аналізу членів сім’ї пацієнта з встановленою КМП з метою ранньої діагностики захворювання.
Висновки
Незважаючи на численні дослідження, спрямовані на пошук причин виникнення тієї чи іншої форми КМП, розробку скринінгових методів діагностики, актуальною залишається проблема запізніле виявлення захворювання. Кардіоміопатія у дорослих має хронічний прогресуючий перебіг. Тому важливо дотримуватися лікувальний режим, чітко слідувати рекомендаціям кардіолога і своєчасно звертатися за медичною допомогою.

 спадковість;
спадковість; перкуторне розширення меж серця в обидві сторони;
перкуторне розширення меж серця в обидві сторони;

