Асцит при серцевій недостатності – це досить часте явище, яке сигналізує про прогресування патології серця і судин. Характеристика «застійна» СН передбачає накопичення крові в печінці, нижніх кінцівках і легенів. Такі умови виникають, коли серце втрачає здатність перекачувати необхідний організму об’єм крові.
Відновлення функціонування цього життєво важливого органу вимагає великих зусиль як з боку лікаря, так і пацієнта.
Зміст статті
- Що таке асцит?
- Причина освіти асциту при хронічній серцевій недостатності
- Динамічне спостереження пацієнта з асцитом
- Консервативна і хірургічна допомога хворому
- Висновки
- Відео по темі
- Коментарі
Що таке асцит?
Асцит (водянка) – це стан, коли відбувається накопичення рідини в черевній порожнині.
Ймовірні причини асциту:
- перитоніт;
- алкогольний цироз печінки;
- рак печінки;
- хронічний панкреатит;
- гепатити;
- рак підшлункової залози;
- рак яєчника, серцева недостатність;
- перикардит;
- неходжскинская лімфома;
- карциноматоз.
Причина освіти асциту при хронічній серцевій недостатності
Органи живота знаходяться в оболонці, яка називається очеревиною. Черевна порожнина в нормі містить невелику кількість рідини (близько 20 мл), об’єм якої може варіювати у жінок в залежності від фази менструального циклу. Аномальне збільшення її кількості виникає з різних причин, одна з яких – хронічна серцева недостатність. При цьому захворюванні рідина застоюється ще в грудній клітці і нижніх кінцівках.
Серцева недостатність виникає, коли серце з якихось причин втрачає здатність адекватно забезпечувати організм насиченою киснем кров’ю, таким чином, забезпечуючи метаболічні потреби клітин. СН буває гострою і хронічною; одним з ознак другої є асцит.
Симптоми асциту:
- збільшення живота
- швидкий набір ваги
- біль у животі
- задишка
- метеоризм
- нудота
- швидка стомлюваність
- обмеження звичної фізичної навантаження
- кахексія
Крім симптомів асциту, ХСН має такі ознаки:
- диспное (задишка) при навантаженні або в спокої;
- слабкість, млявість;
- набряки стоп, гомілок і ніг
- прискорене серцебиття;
- нездатність виконувати звичні фізичні навантаження;
- постійний кашель зі світлою або рожевою мокротою;
- необхідність помочитися вночі;
- втрата апетиту або нудота;
- акроціаноз;
- нездатність сконцентруватися, неуважність;
- біль у грудях;
- раптові напади задухи з кашлем і відділення рожевого пінистого мокротиння.
Ускладнення хронічної серцевої недостатності:
- утворення гриж внаслідок підвищеного внутрішньочеревного тиску;
- спонтанний бактеріальний перитоніт.
Динамічне спостереження пацієнта з асцитом
Для діагностики характеру, причини і ступеня тяжкості водянки необхідні такі лабораторні та інструментальні дослідження: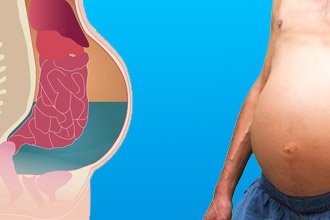
- загальноклінічні дослідження (загальний аналіз крові, сечі, вміст глюкози і білка в сироватці, печінкові проби, коагулограма);
- тестування на гепатити В і С;
- рентген грудної та черевної порожнин (дозволяє оцінити кількість рідини, та перевірити наявність гідроторакс);
- УЗД ОЧП дозволяє виявити наявність випоту на ранніх стадіях, аж до 5-10 мл;
- аналіз асцитичної рідини, який проводиться за такими критеріями: еритроцити, лейкоцити, білок;
- мікроскопія дозволяє визначити наявність патологічних клітин;
- бактеріологічні дослідження – мікроскопія і бакпосів.
Для аналізу рідини, яка знаходиться в черевній порожнині, необхідно провести абдомінальний парацентез (лапароцентез).
Цей найбільш інформативний метод діагностики також може грати роль лікувальної процедури.
Ведення пацієнта з серцевою недостатністю вимагає уважного спостереження. Для цього виконуються такі діагностичні заходи:
- електрокардіографія дає інформацію про зміни характеру серцевого ритму (прискорення або нерегулярність), свідчить про патологічну провідності внаслідок порушення роботи пейсмейкеров або потовщення стінок серця. Також ЕКГ дозволяє оцінити наслідки інфаркту міокарда;
- эхококардиография – це запис шумів, вироблюваних серцем за допомогою УЗД-апарату. Завдяки цьому методу кардіолог оцінює роботу клапанів, серцевого м’яза і струму крові;
- сцинтиграфія міокарда з велоэргометрией (якщо навантаження не протипоказана) – дозволяє оцінити кровопостачання короноїдними судинами і їх реакцію на стрес.
Консервативна і хірургічна допомога хворому
Пацієнт з СН, у якого розвинулися набряки, вимагає негайної госпіталізації в кардіологічний стаціонар.
Комплекс дій, спрямованих на допомогу хворому з асцитом, передбачає:
- лікування основного захворювання;
- обмеження вживання солі;
- поповнення дефіциту білка;
- терапія діуретиками;
- лапароцентез.
Терапія ХСН:
- інгібітори АПФ: розширюють судини, знижують тиск, покращують кровообіг і зменшують навантаження на серце;
- Блокатори рецепторів до ангіотензину: принцип дії схожий з попереднім препаратом. Призначаються при непереносимості інгібіторів АПФ;
- Бета-блокатори: уповільнюють частоту серцевих скорочень;
- Діуретики: виводять рідину, що формує набряки, завдяки чому знижують тиск і поліпшують дихання
- Дигоксин: посилює скорочення серця, урежая їх;
- Нітрогліцерин: покращує кровотік в міокарді;
- Статини: застосовуються для лікування атеросклерозу;
- Антикоагулянти: нормалізують згортання крові;
З терапевтичною метою пункцію черевної порожнини проводять у таких випадках:
- порушення дихальної діяльності;
- біль у черевній порожнині внаслідок тиску рідини (абдомінальний компартмент-синдром);
- невдача консервативної терапії;
Техніка проведення парацентезу:
Під час лікувального парацентезу обов’язково проводиться забір перитонеальній рідини для цитологічного і біохімічного аналізу для уточнення його генезу.
Лапароцентез може ускладнюватися утворенням спайкового процесу та інфікування, оскільки є втручанням у стерильне середовище черевної порожнини.
Аспірацію рідини проводять за необхідності повторно. Однак потреба відновлювати пункції говорить про те, що патологічний процес прогресує і не піддається лікуванню. У такому разі важливо надати повноцінну паліативну допомогу, полегшити страждання, зробити життя хворого максимально комфортною і підготувати до гідного догляду.
Висновки
Прогноз щодо здоров’я і життя хворого, у якого розвинувся асцит при серцевій недостатності, можна поліпшити, прийнявши активні терапевтичні дії. Однак, незважаючи на досягнення сучасної медицини, він залишається несприятливим. Наявність супутньої патології, вік, складні порушення серцевого ритму, висока артеріальна гіпертензія і наявність випоту в плевральній порожнині, говорять про те, що летальний результат неминучий. У такому разі важливо забезпечити гідне завершення життєвого шляху і полегшити страждання хворого.



