Інфекційний ендокардит (ІЕ) – це запалення внутрішньої оболонки серця, яке викликається мікроорганізмами, яке являє собою своєрідну форму сепсису. Бактерії, віруси, грибки завдають непоправної шкоди клапанів і вистилки камер, а також призводять до тромбозів, спричинюючи загрозливі для життя наслідки.
Лікування інфекційного ендокардиту повинно проводитися з урахуванням чутливості збудника до антибіотиків, під контролем лікаря-кардіолога в спеціалізованому відділенні. В залежності від стадії та наслідків захворювання може бути призначено хірургічне втручання по заміні клапана.
Зміст статті
- Етіопатогенез захворювання
- Симптоми та клінічні прояви
- Діагностика та диференціація
- Лікування, спостереження і реабілітація пацієнта. Особливості ведення патології у дітей
- Можливі ускладнення
- Висновки
- Відео по темі
- Коментарі
Етіопатогенез захворювання
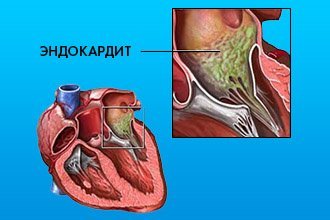 Різні форми ИЭ викликаються різними збудниками і описані в такій класифікації:
Різні форми ИЭ викликаються різними збудниками і описані в такій класифікації:
- Підгострий ІЕ (триває більше 2 місяців) – викликається в основному стрепто – і стафілококами. Останні є винуватцями 25% випадків, і, як правило, набагато агресивніше по відношенню до эндокарду.Часто розвивається внаслідок попадання в кровотік бактерій з інфікованих ясен і шлунково-кишкового тракту. Має стертий перебіг і погано розпізнається.
- Гострий ІЕ (триває менше 2 місяців) – зазвичай є наслідком інфікування золотистим стафілококом, пневмококами й гонококом (збудником гонореї). Вражає, як правило, перш здорові клапани, утворюючи на них фибропластические нарости.
- ИЭ протезированных клапанів – патогенез етіологія і пов’язані з ненавмисним попаданням стійких штамів мікробів під час операції. Такі грибки, як кандиди і аспергілли, а також епідермальний стафілокок, дифтерійні і гемофільні палички можуть звести нанівець старання хірургів.
- ИЭ правого серця – пошкоджує трикуспідального клапан і клапани легеневої артерії при використанні внутрішньовенних наркотичних засобів, а також при катетеризації центральних вен з метою інтенсивної інфузійної терапії. Як правило, винуватцями є умовно-патогенні організми, в нормі живуть на шкірі, а також грибки – кандидозний, стафілококовий ІЕ. Постановка діагнозу ендокардиту у таких пацієнтів може виявитися складним завданням, дві третини не мають в анамнезі захворювань серцево-судинної системи.
Отже, мікроорганізми можуть проникати в кровотік такими шляхами:
- З ротової порожнини – такі щоденні дії, як чищення зубів, використання зубної нитки (флоссинг), які можуть порушити цілісність ясен, викликаючи кровоточивість.
- Інфекції шкіри та венеричні захворювання.
- З травного тракту – під час токсикоінфекцій і при синдромі подразненого кишечника, коли порушується клітинний та імунний бар’єр, що захищає від мікробної інвазії.
- За катетерам – ускладнення найчастіше виникають, коли катетер встановлений на тривалий час.
- Через голки, що застосовуються для пірсингу та татуажу (на даний момент, з розвитком культури бодімодифікації, і застосування одноразового інструментарію, цей шлях інфікування майже неможливий).
- Застосування ін’єкційних наркотичних речовин (внутрішньовенно)
Фактори ризику, що призводять до розвитку ІЕ:
 Імплантовані штучні або біологічні клапани
Імплантовані штучні або біологічні клапани- Вроджені вади серця
- Синдром Марфана
- Ендокардит в анамнезі життя
- ВІЛ-інфекція та СНІД
- Застосування ін’єкційних наркотиків
- Самостійне неконтрольоване застосування антибіотиків без призначення лікаря, у тому числі для лікування гострих респіраторних вірусних інфекцій
- Тривала госпіталізація
Бактеріальний ендокардит розвивається таким чином:
Мікроорганізми, що заселяють эндокард і пошкоджують його. Місця дефектів покриває фібрин і зацепившееся за нього кров’яні клітини, таким чином формуючи тромботичні маси (вегетації). З-за зовнішнього вигляду цих утворень, що виявляються під час патологоанатомічного дослідження, ендокардит також називають бородавчастим. Ці нарости можуть кришитися і потрапляти в судинне русло, будучи причиною тромбозів різних локалізацій, а також джерелом вторинної інфекції. Подібний механізм має метастазування пухлин.
Подальший розвиток інфекції, не зупиненої антибактеріальною терапією, призводить до імунним реакціям, з-за яких відбуваються необоротні дистрофічні процеси в міокарді, сітківці ока, кишечнику, нирках і печінці, викликаючи недостатність цих органів. Крім генералізованих змін, що відбуваються і місцеві, такі як некроз клапанного апарату і сосочкових м’язів, формування аневризм і абсцесів, а також перикардиту (запалення навколосерцевої сумки).
Летальний результат наступає в наслідок розвинулася на фоні набутого клапанного пороку серцевої недостатності, емболізації судин життєво важливих органів вегетациями, розшарування та розриву аневризми, сепсису і ниркової недостатності.
Симптоми та клінічні прояви
Перші ознаки бакэндокардита часто показують себе протягом 7-10 днів після первинного події (видалення зуба, госпіталізація у відділення реанімації та інтенсивної терапії, проведена операція). Початок буває як гострим, так і поступовим. Іноді ІЕ може протікати при мінімальній активності, майже непомітно для хворого.
Основні симптоми патології:
 Загальні ознаки інфекційного процесу: підвищення температури тіла, переміжна лихоманка з ознобом, слабкість, пітливість вночі, погіршення апетиту, болі в суглобах і м’язах, втрата у вазі.
Загальні ознаки інфекційного процесу: підвищення температури тіла, переміжна лихоманка з ознобом, слабкість, пітливість вночі, погіршення апетиту, болі в суглобах і м’язах, втрата у вазі.- Патологічні зміни роботи серця: виявлення шуму або зміна характеристик старого, порушення ритму, розвиток серцевої недостатності.
- ТЕЛА (тромбоемболія легеневої артерії).
- Хронічна ниркова недостатність.
- Поразка центральної нервової системи: гострий головний біль, вогнищева неврологічна симптоматика.
- Дисеміновані інфекції: менінгіт (запалення оболонок головного мозку), остеомієліт (бактеріальне ураження кісткової тканини), абсцес селезінки, пієлонефрит.
- Інші эмболические поразки: освіта септичній аневризми, абсцедирування , некрози селезінки, нирок, головного мозку.
- Периферичні симптоми: петехії (дрібні геморагії) на слизових оболонках очей та ротової порожнини, гематоми у вигляді насичено-червоних смуг біля основи нігтьових пластин, плями Дженуэя (не приносять занепокоєння цятки, що з’явилися в результаті синця, на долонях та стопах), вузлики Ослера (маленькі болючі округлі освіти на пальцях рук і ніг), плями Рота (крововиливи в сітківку з білої точечкой в центрі, поруч з диском (місцем виходу зорового нерва.
- Імуноопосередкована патологія: запалення судинної стінки (васкуліт), гломерулонефрит (ураження фільтрувального апарату нирок), синовіїти (інфікування суглобової сумки зі зміною характеристик і кількості внутрішньосуглобової рідини), спленомегалія (збільшення селезінки).
- Лабораторні показники: анемія, лейкоцитоз, збільшення швидкості осідання еритроцитів (ШОЕ), наявність ревматоїдного фактора в крові.
- Ехокардіографічне обстеження: наявність вегетацій. Ці утворення, як правило, виявляються через 2 тижні від постановки діагнозу і зберігаються деякий час після одужання (зазвичай 2-3 місяці).
Діагностика та диференціація
На даний момент медичне співтовариство користується критеріями діагностики Дюка, сформульованими в 1994 році, і цей алгоритм не втрачає актуальності досі.
 Великі критерії:
Великі критерії:
- Виявлення бактерій при посіві крові з подальшим культивуванням.
- Ознаки ураження клапанного апарату на ЕХО-КГ: візуалізація вегетацій, абсцесу, не змикання перш інтактного клапана або штучного його елемента, порушення фізіологічного струму крові (регургітація).
Малі критерії:
- Висока температура (понад 38о).
- Попередня патологія серцево-судинної системи.
- Судинні прояви: артеріальні емболи, дрібні геморагії в слизову очей, інфаркт легені.
- Імунологічні прояви: вузлики Ослера, виявлення ревматоїдного фактора в крові, гломерулонефрит.
- Микробилогические ознаки: позитивні результати посіву крові, маркери знаходження інфекції в організмі хворого (серологія).
Культуральне дослідження (бакпосів) – це стандарт діагностики наявності циркуляції бактерій в кров’яному руслі. Матеріалом для аналізу, як правило, є кров пацієнта, забір якої виробляється з кількома інтервалами протягом доби для того, щоб переконатися в достовірності отриманих результатів. З цією метою за протоколом також використовують різні культуральні середовища і параметри інкубації, оскільки різні мікроорганізми вимагають різноманітних умов для росту і розмноження.
Виняток становлять пацієнти з ендокардитом імплантованих клапанів і правостороннім ІЕ. В 5-10% випадків культура дає хибно негативний результат. Застосування антибіотиків до забору крові на дослідження, порушення методики проведення тесту, також є причинами спотворення даних.
Негативний результат також говорить про те, що причиною ендокардиту є неінфекційні фактори, наприклад, васкуліт, або мікроорганізми, які не ростуть на поживних середовищах.
Іноді для визначення джерела інфекції беруть матеріал з внутрішньовенних, центральних і сечових катетерів, шунтів для гемодіалізу і ліній для введення хемотерапії, ендотрахеальних трубок, однак таке дослідження не є обов’язковим.
Перш ніж поставити клінічний діагноз інфекційного ендокардиту, доктор порівнює наявні симптоми з ознаками інших захворювань – цей процес називають диференціальною діагностикою.
Симптоми і ознаки інфекційного ендокардиту мають точки дотику з такими патологіями:
- Гострий лімфобластний лейкоз
- Патологія сполучної тканини (синдром Марфана)
- Міокардити
- Хвороба Кавасакі
- Пневмонія
- Міксома серця
- Хвороба Лайма (кліщовий бореліоз)
- Вовчак
- Васкуліти
- Тромбофлебіти
- Поліміалгія
- Ревматичний артрит
Лікування, спостереження і реабілітація пацієнта. Особливості ведення патології у дітей
Головними цілями терапії ІЕ є знищення інфекційного агента, запобігання і лікування ускладнень захворювання. Останнє включає як кардіологічні, так і загальні наслідки ІЕ. Деякі ефекти ендокардиту вимагають хірургічного втручання.
Екстрена медична допомога, яка концентрується на стабілізації стану пацієнта і підготовки до наступних лікувальних дій, включає:
 Корекція серцевої недостатності
Корекція серцевої недостатності- Подача кисню для компенсації гіпоксії
- Гемодіаліз для пацієнтів з нирковою недостатністю
Антибактеріальна терапія повинна призначатися тільки після визначення чутливості збудника до антибіотиків. Так забезпечується ефективність, економічна доцільність і профілактика розвитку резистентності. Пацієнт повинен перебувати у стаціонарі до стабілізації температури тіла.
На даний момент не передбачено спеціальних дієт для такого захворювання, однак якщо значними протягом серцевої недостатності, необхідно звести вживання солі до мінімуму. Фізична активність обмежується тільки станом хворого.
М’яка серцева недостатність, що походить від патології клапанного апарату зазвичай купірується підібраною медикаментозною терапією, проте в певних випадках потрібне хірургічне лікування.
Показання до хірургічного лікування:
- Збереження вегетацій на клапанах після курсу антибактеріальної терапії
- Гостра клапанна недостатність
- Перфорація або розрив натурального клапана
- Розвиток блокади провідної системи серця
- Абсцедирування різних локалізацій
- Виявлення патогенів, резистентних до існуючих антибіотиків, і мікроорганізмів, здатних за короткий термін руйнувати структури серця
Симптоми і лікування бактеріального ендокардиту у дітей схожі з такими для дорослих хворих, однак дози антибіотиків підбираються в залежності від ваги маленького пацієнта. Надалі, після лікування, дитина повинна підлягати диспансеризації в дитячій поліклініці.
Можливі ускладнення
- Інфаркт міокарда
- Перикардит
- Аритмії
- Освіта придбаного пороку серця
- Застійна серцева недостатність
- Абсцес кореня аорти
- Артрити
- Міозити
- Гломерулонефрит
- Гостра ниркова недостатність
- Ішемічний інсульт
- Абсцес головного мозку
- Інфаркт селезінки
- Некроз кишечнику
Висновки
Інфекційний ендокардит, незважаючи на досягнення сучасної медицини, був і залишається потенційно небезпечним для життя і здоров’я захворюванням. Своєчасне інструментально-діагностичне обстеження, грамотне лікування та попередження рецидивів є ключовими факторами успішного лікування і поліпшення прогнозу.

 Імплантовані штучні або біологічні клапани
Імплантовані штучні або біологічні клапани Загальні ознаки інфекційного процесу: підвищення температури тіла, переміжна лихоманка з ознобом, слабкість, пітливість вночі, погіршення апетиту, болі в суглобах і м’язах, втрата у вазі.
Загальні ознаки інфекційного процесу: підвищення температури тіла, переміжна лихоманка з ознобом, слабкість, пітливість вночі, погіршення апетиту, болі в суглобах і м’язах, втрата у вазі. Корекція серцевої недостатності
Корекція серцевої недостатності

