Тромбоз камер серця – широко розповсюджена патологія, обумовлена порушеннями в комплексі систем і реакцій. Найчастіше в основі виникнення знаходиться кардіологічні захворювання, а головну роль у формуванні тромбу грає патологічна активація плазмових факторів згортання крові. Морфологічний субстрат патології полягає в утворенні кров’яних згустків в порожнині серця. Цей процес загрожує не тільки виникненням серйозних ускладнень, але і можливістю летального результату.
Зміст статті
- Цикл утворення тромбу
- Причини тромбоутворення в серці
- Можливі ускладнення та їх наслідки
- Профілактика та алгоритм скринінгу подібних пацієнтів
- Діагностичний та лікувальний шлях пацієнта з симптоматикою ускладнень тромбоутворення
- Висновки
- Відео по темі
- Коментарі
Цикл утворення тромбу
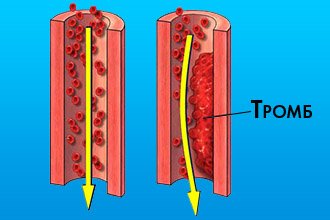 Для запуску процесу тромбоутворення необхідні кілька умов:
Для запуску процесу тромбоутворення необхідні кілька умов:
- пошкоджена стінка посудини;
- зниження швидкості кровотоку;
- розлади реологічних властивостей крові.
Ці фактори є пусковим механізмом для цілого ряду біохімічних реакцій, що приймають участь в утворенні тромбу.
Виділяють три основні стадії процесу:
Після загоювання ураженої ділянки розсмоктування утворився тромбу забезпечує система фібринолізу. Порушення балансу між взаємодією цих двох систем визначає ризик виникнення і розвитку тромбозу.
Причини тромбоутворення в серці
У нормі тромбоутворення – фізіологічний процес, який не веде до розвитку патологій. І тільки під впливом деяких факторів, що утворилися згустки не розсмоктуються, а прикріплюються до судин, закупорюючи їх просвіт і порушуючи кровообіг.
До факторів ризику відносяться такі захворювання серцево-судинної системи:
- аневризма серця;
- миготлива аритмія;
- інфаркт міокарда;
- ішемічна хвороба серця;
- вроджені і набуті вади клапанів;
- дилатаційна кардіоміопатія;
- хронічна серцева недостатність (ХСН).
Ризик розвитку тромбозу значно збільшується при наявності у хворого декількох з перерахованих вище хвороб.
Утворився тромб у серці класифікують на право – або лівобічний, передсердний і шлуночковий (пристінкові). Особлива різновид згустків (кулясті) зустрічаються при мітральному стенозі.
Можливі ускладнення та їх наслідки
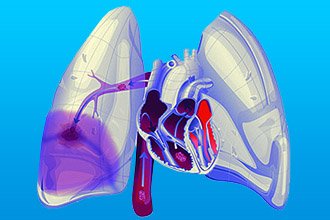 Найбільш небезпечним ускладненням тромбозу серця є відрив флотирующей частини і закупорка судин. При розташуванні кров’яного згустку у венах великого кола кровообігу, правому передсерді або шлуночку найбільшою небезпекою має тромбоемболія легеневої артерії. Тяжкість стану залежить від калібру закупоренного судини.
Найбільш небезпечним ускладненням тромбозу серця є відрив флотирующей частини і закупорка судин. При розташуванні кров’яного згустку у венах великого кола кровообігу, правому передсерді або шлуночку найбільшою небезпекою має тромбоемболія легеневої артерії. Тяжкість стану залежить від калібру закупоренного судини.
При обтурації великих – настає легеневої інфаркт. У такому разі пацієнти можуть відчувати біль за грудиною, порушення дихання, підвищення температури і виражену слабкість. Можливо падіння артеріального тиску і наростання частоти серцебиття. Прогноз несприятливий – у більшості випадків настає миттєва смерть.
У велике коло кровообігу тромби потрапляють з лівих відділів, звідки можуть переміщатися в двох напрямках – вгору і вниз. Якщо тромб відривається в серці і рухається вгору, він в кінцевому підсумку потрапляє в судини головного мозку (ГМ). Як результат – розвиваються симптоми ішемічного інсульту.
Тромбоемболії артерій нижніх кінцівок, ураження ниркових і мезентеріальних судин виникає при русі тромбу вниз. Найбільш складно протікає тромбоз брижових артерій розвивається клініка перитоніту з наступним некрозом брижі. Обтурація в нижніх кінцівках має більш сприятливий результат через розвиток у них колатерального кровотоку.
Відрив тромбу з лівої половини серця може призвести до таких наслідків:
- тромбоз артерій ГМ з клінікою ішемічного інсульту;
- обтурація яремної вени, для якої характерна виражена головний біль, запаморочення, сильне серцебиття та порушення зору;
- клініка гострого інфаркту міокарда (ІМ) при попаданні ембола в коронарні артерії;
- тромбоз ниркових артерій супроводжується сильним болем в поперековій області, порушенням сечовипускання;
- закупорка мезентеріальних судин проявляється перитонітом з наступним некрозом кишечника;
- наявність тромбу в артеріях кінцівок супроводжується зблідненням і посиніння шкіри, зникненням в них пульсації, при відсутності своєчасної допомоги може утворитися гангрена.
Кожне з цих ускладнень вимагає спеціально підібраної терапії, основна мета якої – видалення відірвався згустку і запобігання появи нових. Крім того, важливо пам’ятати, що відшарування тромбу в незалежності від його первинної локалізації є найпоширенішою причиною серцевих нападів.
Профілактика та алгоритм скринінгу подібних пацієнтів
Профілактика виникнення і прогресування даного захворювання полягає в правильному харчуванні, регулярних фізичних навантаженнях і підтриманні нормальної в’язкості крові. Також важливе місце в запобіганні розвитку тромбозу займає своєчасне і адекватне лікування сприяють йому захворювань.
Існують спеціальні шкали, за якими можна класифікувати ступінь ризику розвитку венозного або артеріального тромбоэмболизма. Останні включають:
 вік пацієнта старше 65 років;
вік пацієнта старше 65 років;- наявність злоякісних ноовобразований;
- підвищене згортання крові;
- вагітність;
- тривалий постільний режим після травми;
- ожиріння;
- прийом гормональних препаратів (пероральних контрацептивів, стероїдна терапія ревматологічних патологій);
- великі порожнинні операції;
- наявність супутніх патологій судин (атеросклероз, тромбофлебіт, варикозне розширення вен).
Крім того, оцінюється загальний стан пацієнта, наявність ознак серцевої недостатності (тотальної або для окремого шлуночка) і симптомів з боку інших органів і систем.
Труднощі в постановці діагнозу внутрішньосерцевого тромбозу виникають із-за того, що нерухомі тромби ніяк себе не проявляють, які тільки підсилюють характерні ознаки основного захворювання.
Діагностичний та лікувальний шлях пацієнта з симптоматикою ускладнень тромбоутворення
Після виявлення пацієнта з групи високого ризику необхідно проведення комплексу досліджень. Стандартна процедура електрокардіографії (ЕКГ) в даному випадку не інформативна. Лабораторні маркери підвищеного згортання крові і пригнічення фібринолізу не є специфічними, так як характерні для багатьох захворювань серцево-судинної системи.
Для верифікації діагнозу потрібні:
 УЗД з допплерографією – відображає швидкість і напрям струму крові в серце;
УЗД з допплерографією – відображає швидкість і напрям струму крові в серце;- сцинтиграфія — визначає локалізацію порушень у коронарних судинах та ступінь кровопостачання міокарда;
- МРТ – відображає стан серцевих тканин;
- рентген серця — дозволяє діагностувати аневризму, гіпертрофію міокарда, дилатационную кардіоміопатію, а також наявність тромботичних бляшок;
- рентгенокимограмма – дозволяє діагностувати місце локалізації тромбу.
Постановка діагнозу тромбозу вимагає початку лікування. Препарати вибору для тривалої медикаментозної терапії:
- антиагреганти, що знижує ступінь агрегації і адгезії тромбоцитів. До них належать Ацетилсаліцилова кислота, Дипіридамол, Клопідогрель;
- антикоагулянти, механізм дії яких спрямований на пригнічення процесів активації факторів згортання крові. Найбільш часто використовуються Дабигатран, Ривароксабан, Гепарин.
Хворим з тромбоемболією легеневої артерії, інфаркт міокарда та ішемічним інсультом показана тромболітична терапія (Альтеплаза, Урокіназа, Тенектоплаза), в подальшому додаються антиагреганти і антикоагулятные кошти.
Процедура тромболізису протипоказана при наявності аневризми аорти, кишкових кровотеч, інсультів і важких травм черепа в анамнезі. Захворювання сітківки, стан вагітності і лактації, підвищений або знижений артеріальний тиск є відносними протипоказаннями.
Крім побічних ефектів, тромболітична терапія може супроводжуватися наступними ускладненнями:
- реперфузионные аритмії;
- феномен «оглушеного міокарда»;
- повторна оклюзія;
- кровотечі;
- артеріальна гіпотонія;
- алергічні реакції.
Терапію тромболітиками рекомендовано припинити, якщо її застосування несе велику загрозу для життя пацієнта, ніж саме захворювання.
 Видалення внутрішньосерцевих згустків хірургічним методом можливо тільки в спеціалізованих відділеннях. Суть операції лежить у витягу тромботичних мас з допомогою ендоскопа, проведеного в серцеву порожнину.
Видалення внутрішньосерцевих згустків хірургічним методом можливо тільки в спеціалізованих відділеннях. Суть операції лежить у витягу тромботичних мас з допомогою ендоскопа, проведеного в серцеву порожнину.
Також ефективними у випадку тромбозу вінцевих артерій будуть аортокоронарне шунтування та стентування під контролем рентгену (на екран постійно надходять фото в режимі реального часу). Суть першої операції лежить в обході ураженої ділянки з допомогою судинних протезів, а другий – у встановленні в просвіті судини спеціального каркаса для його розширення.
Важливо пам’ятати, що оперативне втручання не ліквідує сам патологічний процес, а проводиться для відновлення кровотоку або ж, щоб уникнути можливих ускладнень у разі відриву згустку.
Вибір методу лікування і рекомендації по реабілітації індивідуальна у кожної конкретної ситуації. Необхідно враховувати всі можливі ризики і протипоказання для отримання максимально позитивного результату.
Висновки
На сьогоднішній день профілактика і лікування тромбозу порожнини серця є передовим напрямком кардіології. Сам процес тромбоутворення має дві сторони: з однієї – захист організму від великих крововтрат, з іншого – виникнення важких захворювань з ризиком смерті. Тому необхідно знати, які хвороби призводять до патологічного формування кров’яних згустків, симптоми та можливі ускладнення тромбозу серця, щоб встигнути вчасно отримати медичну допомогу і шанс на повне одужання.

 вік пацієнта старше 65 років;
вік пацієнта старше 65 років; УЗД з допплерографією – відображає швидкість і напрям струму крові в серце;
УЗД з допплерографією – відображає швидкість і напрям струму крові в серце;

