Гострий коронарний синдром (ГКС) – «робочий діагноз», або термін, який базується на клінічних симптомах захворювання (біль у грудях тривалістю 20 хвилин і більше, що не припиняється після прийому нітрогліцерину і супроводжується змінами на ЕКГ). Цей термін з’явився з-за необхідності вибору тактики лікування до встановлення остаточного діагнозу.
Зміст статті
- Етіологія
- Патогенез
- Діагностика
- Інструментальні методи
- Визначення біомаркерів
- Сцинтиграфія міокарда
- Коронарна ангіографія
- Клінічний перебіг та стадії розвитку захворювання
- Лікування і надання допомоги
- Антитромботическая терапія
- Реабілітація та подальше спостереження пацієнта
- Висновки
- Відео по темі
- Коментарі
Етіологія
 Існують певні фактори ризику, пов’язані з гострим коронарним синдромом, про які важливо знати. До них відносяться:
Існують певні фактори ризику, пов’язані з гострим коронарним синдромом, про які важливо знати. До них відносяться:
- вік – вік – для чоловіків 45 років і старше, для жінок – 55 років і більше;
- високий артеріальний тиск;
- підвищення рівня холестерину крові;
- куріння;
- відсутність фізичної активності;
- недотримання дієти, ожиріння, або надмірна вага;
- алкоголізм;
- діабет;
- спадкові фактори;
- стрес.
Але тим ні менш причиною ОКС №1 є атеросклероз – його виявляють у 70 – 95% пацієнтів.
Патогенез
ОКС починається, коли зруйнована атеросклеротична бляшка стимулює агрегацію тромбоцитів і утворення кров’яних згустків в вінцевих артеріях. В подальшому етапі тромб закупорює судину, зменшуючи перфузію міокарда. Багатий на тромбоцити, він може виділяти вазоконстриктори – серотонін і тромбоксан А2. Це призводить до звуження просвіту судини в місці розриву атеросклеротичної бляшки і до ще більшої ішемії. Ступінь закупорки артерій, викликана тромбом, визначає кількість ураженого міокарда і тип ОКС:
 нестабільна стенокардія – часткова / переривчаста оклюзія, відсутність ушкодження міокарда;
нестабільна стенокардія – часткова / переривчаста оклюзія, відсутність ушкодження міокарда;- неQ-інфаркт – часткова / переривчаста оклюзія, ушкодження міокарда;
- Q-інфаркт – повна оклюзія, ушкодження міокарда.
Клітини міокарда потребують кисню і аденозину 5b-трифосфату (АТФ) для підтримки скоротливості та електричної стабільності. Бо вони позбавлені – відбувається анаеробний метаболізм глікогену, АТФ утворюється менше, що призводить до збою натрій-калієвих і кальцієвих насосів і накопичення іонів водню і лактату. У подальшому все це веде до ацидозу. Якщо перфузію міокарда не відновити протягом приблизно 20 хвилин, наступають незворотні пошкодження, що призводять до некрозу.
Діагностика
В першу чергу діагностика ОКС починається зі збору анамнезу і деталізації скарг: тривала (більше 20хв.) інтенсивна біль у грудях давить характеру, задишка, страх смерті – аналогічний симптомокомплекс практично не зустрічається при інших патологіях серця.
Основною метою фізикального обстеження є виключення болів некардиального генезу, неишемических захворювань серця, а також будь-яких патологій, потенційно сприяють посиленню ішемії.
Інструментальні методи
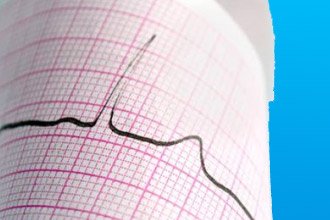 Електрокардіограма (ЕКГ) у спокої – є «золотим методом діагностики ГКС, а також скринінговим методом для інших захворювань, що супроводжуються больовим синдромом. ЕКГ у спокої необхідно порівнювати з попередньою кардиограмой і з ЕКГ після зникнення болю. Ще однією перевагою цього методу є простота виконання – ведення пацієнтів доступно і в стаціонарі, і в поліклініці, і в амбулаторії сімейного типу.
Електрокардіограма (ЕКГ) у спокої – є «золотим методом діагностики ГКС, а також скринінговим методом для інших захворювань, що супроводжуються больовим синдромом. ЕКГ у спокої необхідно порівнювати з попередньою кардиограмой і з ЕКГ після зникнення болю. Ще однією перевагою цього методу є простота виконання – ведення пацієнтів доступно і в стаціонарі, і в поліклініці, і в амбулаторії сімейного типу.
Визначення біомаркерів
Під час ЇМ відбувається відмирання клітин серця. Ферменти з кардіоміоцитів потрапляють в кров’яне русло і деякий час продовжують циркулювати в ньому. З допомогою спеціальних аналізів можна визначити концентрацію цих речовин, оцінити ступінь пошкодження, а також встановити сам факт некротичних змін у серцевому м’язі.
Маркерами некротичних змін в міокарді є:
Ехокг – цей метод широко використовується для уточнення діагнозу, але не підходить для його постановки, так як не дозволяє побачити маленькі вогнища некрозу.
Ознаками ОКС є:
Сцинтиграфія міокарда
Цей метод використовують при необхідності визначення точної локалізації некротичного вогнища. Суть його полягає в тому, що здорові та пошкоджені клітини мають різну біохімічну активність. При введенні спеціальних реактивів, останні будуть накопичуватися вибірково або в здорових, або в мертвих клітинах (залежить від реактиву), що дозволить точно визначити наявність пошкоджених областей.
Коронарна ангіографія
 Коронарографія є досить складним, але досить інформативним методом дослідження ОКС. Його суть – виконання рентгенографічного знімка після введення в вінцеві артерії контрастної речовини. Коронарографія дозволяє визначити точне місце і ступінь звуження ураженої артерії.
Коронарографія є досить складним, але досить інформативним методом дослідження ОКС. Його суть – виконання рентгенографічного знімка після введення в вінцеві артерії контрастної речовини. Коронарографія дозволяє визначити точне місце і ступінь звуження ураженої артерії.
Обов’язковими (стандартними) діагностичними заходами при підозрі на ОКС є електрокардіограма і визначення маркерів некрозу. Інші призначаються при необхідності – в залежності від специфіки хвороби у кожного пацієнта.
Клінічний перебіг та стадії розвитку захворювання
Класифікація гострого коронарного синдрому дозволяє розділити хворих на дві групи:
Лікування і надання допомоги
 Невідкладна допомога при гострому коронарному синдромі залежить від його варіанту і проводиться на підставі спеціально розроблених протоколів. При ОКС з элевацией сегмента ST:
Невідкладна допомога при гострому коронарному синдромі залежить від його варіанту і проводиться на підставі спеціально розроблених протоколів. При ОКС з элевацией сегмента ST:
Алгоритм допомоги при ОКС без элэвации сегмента ST:
Нітрогліцерин
Нітрогліцерин являє собою судинорозширювальний засіб, який знижує потребу міокарда в кисні. Його вводять сублінгвально або з допомогою букального спрею (0,3-0,6 мг) кожні 5 хвилин в загальній складності 3 дози. Якщо біль зберігається, слід розпочати введення внутрішньовенного нітрогліцерину (початкова швидкість 5-10 мкг/хв з її збільшенням до 10 мкг/хв кожні 3 – 5 хвилин до ослаблення симптомів). Абсолютними протипоказами до застосування нітрогліцерину є гіпотензія.
Морфін та інші анальгетики
 Морфін рекомендується після 3 доз нітрогліцерину, або коли симптоми ішемії повторюються під час лікування. В таких випадках від 1 до 5 мг морфіну сульфату можна вводити внутрішньовенно кожні 5-30 хвилин при необхідності, з ретельним контролем артеріального тиску і частоти дихання. Морфін діє як потужний анальгетик.
Морфін рекомендується після 3 доз нітрогліцерину, або коли симптоми ішемії повторюються під час лікування. В таких випадках від 1 до 5 мг морфіну сульфату можна вводити внутрішньовенно кожні 5-30 хвилин при необхідності, з ретельним контролем артеріального тиску і частоти дихання. Морфін діє як потужний анальгетик.
? -блокатори
? – блокатори інгібують ?-1 адренергічні рецептори в міокарді, зменшують його скоротливість і серцевий ритм. При відсутності протипоказань, терапія пероральними формами ?-блокаторів повинна бути розпочато протягом перших 24 години. Для всіх пацієнтів доза препарату повинна бути скоригована для досягнення частоти серцевих скорочень від 50 до 60 ударів в хвилину.
Інгібітори системи Ренін-Ангіотензин-Альдостерон
У зарубіжних рекомендаціях зазначено, що за відсутності гіпотензії або інших відомих протипоказань пероральне введення інгібітора ангіотензинперетворюючого ферменту (еналаприл, лізиноприл) або блокатора рецептора ангіотензину II, для пацієнтів, які не переносять інгібітори АПФ (валсартан,лозартан) протягом перших 24 годин дозволило істотно знизити кількість летальних випадків.
Антитромботическая терапія
 Антитромботическая терапія є наріжним каменем лікування пацієнтів з ГКС. Вона включає два компоненти: антитромбоцитарну і антикоагулянтну терапію.
Антитромботическая терапія є наріжним каменем лікування пацієнтів з ГКС. Вона включає два компоненти: антитромбоцитарну і антикоагулянтну терапію.
Антитромбоцитарная терапія
Аспірин. Він блокує синтез тромбоксану А2 шляхом незворотного інгібування циклооксигенази-1, тим самим зменшуючи агрегацію тромбоцитів. Початкова добова доза повинна становити від 162 до 325 мг, а потім зменшується – від 75 до 162 мг. Використовується для довгострокової вторинної профілактики.
Клопідогрель є рекомендованою альтернативою для пацієнтів, які не переносять аспірин. Він зменшує активацію й агрегацію тромбоцитів і зменшує в’язкість крові. Навантажувальна доза становить 600 мг, підтримуюча – 75мг на день. Терапія клопідогрелем і аспірином рекомендується практично всім пацієнтам з ГКС.
Антикоагулянтна терапія
Антикоагулянтна терапія повинна починатися як можна швидше після постанови діагнозу. На сьогоднішній день для її проведення використовують такі препарати: нефракціонований гепарин, еноксапарин, фондопаринукс.
Нефракціонований гепарин(НФГ). Результати кількох рандомізованих досліджень свідчать про те, що прийом НФГ асоціюється з більш низькими показниками смертності ніж терапія виключно аспірином. Але при його призначенні необхідно спостереження за активованим частковим тромбопластиновым часом (ЧТВ) для запобігання крововиливів.
Фондопаринукс – синтетичний пентасахарид, який є непрямим інгібітором фактора Ха і вимагає антитромбіну для досягнення терапевтичного ефекту. Цей препарат краще інших антикоагулянтів для пацієнтів, яким проводиться консервативна терапія, та у пацієнтів з підвищеним ризиком кровотечі.
Гиполипидемическая терапія
У відсутність протипоказань, липидопонижающая терапія зі статинами повинна бути почата для всіх пацієнтів з ГКС, незалежно від базового рівня холестерину і ЛПНЩ.
Тромболизисная терапія
Проводиться на догоспітальному етапі. Якщо це неможливо – не пізніше 30 хвилин після госпіталізації. Використовують препарати наступних видів:
 Стрептокіназа – 1,5 млн., ОД в/в протягом 30-60хв;
Стрептокіназа – 1,5 млн., ОД в/в протягом 30-60хв;- Альтеплаза – 15 мг в/в болюсно, 0,75 мг/кг маси тіла протягом 30 хв, далі по 0,5 мг/кг протягом 60хв.; загальна доза не повинна перевищувати 100мг;
- Тенектоплаза – болюсне в/в введення препарату залежить від маси хворого: 30 мг при масі менше 60 кг; 35 мг на 60-69кг; 40мг на 70-79кг; 45мг на 80-89кг; 50мг на масу більше 90кг.
Операції для лікування ОКС
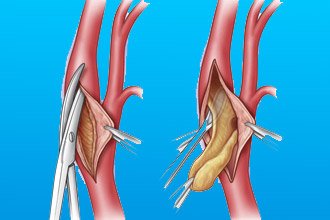
Хірургічне лікування гострого коронарного синдрому спрямоване на відновлення кровообігу в вінцевих артеріях. Дозволяють досягти цього аортокоронарне шунтування та стентування. Суть першого методу лежить у створенні обхідного шляху для артеріальної крові, уникаючи ураженої ділянки. Таким чином, ті ділянки серця, які страждали від гіпоксії, починають знову нормально функціонувати. Суть стентування полягає в постановці в артерію стента, який розширить ссуженный ділянку і буде перешкоджати подальшому зростанню бляшки.
Реабілітація та подальше спостереження пацієнта
Реабілітація серця включає в себе:
- дієтичне консультування;
- призначення комплексу вправ;
- психосоціальну підтримку;
- відмова від куріння;
Метою є швидке і повне відновлення організму і зниження ймовірності повторення ОКС. Програма реабілітації фокусується на покращення фізичного стану, впевненості в собі та соціальної інтеграції. Вона проводиться з допомогою лікаря, спеціалізованих фізіотерапевтів, медсестер і підрозділяється на госпітальний і поліклінічний етапи. Крім того, необхідні постійні консультації у лікаря.
Висновки
За минулу чверть століття були досягнуті величезні успіхи в нашому розумінні патофізіології ОКС, і ці досягнення супроводжувалися величезні проривами в управлінні цим станом. Точна діагностика гострого коронарного синдрому має життєво важливі наслідки і вимагає ретельної оцінки анамнезу пацієнта, результатів фізичного обстеження, ЕКГ з 12 отведениями і аналізу біомаркерів серця. Керівництво з лікування ГКС включає як агресивну медичну терапію, так і реваскуляризацію. А раннє виявлення симптомів і своєчасна профілактика цього захворювання дозволять уникнути негативних наслідків і зберегти здоров’я на багато років.

 нестабільна стенокардія – часткова / переривчаста оклюзія, відсутність ушкодження міокарда;
нестабільна стенокардія – часткова / переривчаста оклюзія, відсутність ушкодження міокарда; Стрептокіназа – 1,5 млн., ОД в/в протягом 30-60хв;
Стрептокіназа – 1,5 млн., ОД в/в протягом 30-60хв;

