Серцево-судинні захворювання – бич сучасного суспільства. Однією з найбільш частих причин гострих епізодів в кардіології є порушення ліпідного обміну з розвитком атеросклерозу. Системне ураження судин з формуванням бляшки викликає патології різних органів і систем. Класифікація процесу проводиться в залежності від локалізації та стадії. Проте у клінічній практиці найбільш істотним є поділ на стенозуючий і нестенозирующий атеросклероз, що чітко визначає характер симптомів.
Зміст статті
- Клінічні та морфологічні відмінності стенозуючого і нестенозирующего атеросклерозу
- Генералізований атеросклероз і його особливості
- Диференціальна діагностика атеросклеротичних процесів
- Особливості клінічних підходів у різних варіантах процесу
- Висновки
- Відео по темі
- Коментарі
Клінічні та морфологічні відмінності стенозуючого і нестенозирующего атеросклерозу
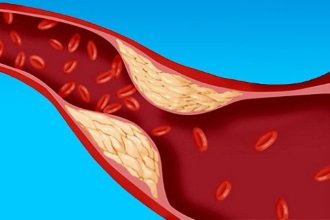 Атеросклеротичне ураження судин проходить у своєму розвитку кілька стадій з поступовим відкладенням ліпідів у внутрішньому шарі їх стінки (інтими). Поділ на форми атеросклерозу викликано необхідністю встановити стадію та ступінь порушень, а також визначити подальшу тактику лікування.
Атеросклеротичне ураження судин проходить у своєму розвитку кілька стадій з поступовим відкладенням ліпідів у внутрішньому шарі їх стінки (інтими). Поділ на форми атеросклерозу викликано необхідністю встановити стадію та ступінь порушень, а також визначити подальшу тактику лікування.
Основні ознаки нестенозирующего атеросклерозу:
- морфологічно: перша або друга стадія формування бляшки, яка відрізняється відсутністю або мінімально вираженим порушенням гладкості інтими;
- ліпідні плями не виступають над поверхнею стінки, початок формування бляшки характеризується м’яко-еластичної консистенції останньої, що не перешкоджає нормальному ламинарному току крові;
- відсутність симптомів у спокої (головного болю, запаморочення, шум у вухах – при ураженні сонних артерій), і поява дискомфорту в органах-мішенях при фізичному навантаженні.
Стенозуючий атеросклероз відрізняється:
- при дослідженні макропрепаратов уражених судин визначається 3-4 стадія формування бляшки з обтурацією просвіту більш, ніж на 50%;
- вогнище ушкодження характеризується щільною сполучною тканиною, вираженим набряком судинної стінки і зоною некрозу;
- виражені клінічні симптоми залежно від локалізації процесу: біль у ногах, відсутність пульсації, переміжна кульгавість при атеросклерозі артерій нижніх кінцівок з стенозірованіем.
Наявність сформованої бляшки в ниркових судинах супроводжується зниженням добової кількості сечі системним підвищенням артеріального тиску (через активацію ренін-ангіотензин-альдостеронової системи).
Коронарна (вінцева) локалізація процесу супроводжується розвитком ішемічної хвороби серця з характерними болями за грудиною, задишкою та високим ризиком інфаркту міокарда.
Найбільш частою локалізацією атеросклерозу є вінцеві, сонні артерії або судини нижньої кінцівки.
Генералізований атеросклероз і його особливості
 Порушення обміну ліпідів – не локализированная патологія. Тому при появі симптомів множинного ураження судин говорять про генерализированном атеросклерозі (друга назва «ліпідний дистрес-синдром»).
Порушення обміну ліпідів – не локализированная патологія. Тому при появі симптомів множинного ураження судин говорять про генерализированном атеросклерозі (друга назва «ліпідний дистрес-синдром»).
Відмітна характеристика патології – залучення в процес не тільки інтими судин, але і специфічних органів-мішеней:
- печінка, де відбувається більшість процесів метаболізму ліпідів. Пошкодження дезінтоксикаційної, белоксинтезирующей та інших функцій гепатоцитів веде до погіршення стану пацієнта та, при відсутності лікування, до інвалідності;
- кишечник з розвитком хронічної ішемії органів травлення (із-за ураження верхньої та нижньої мезентеральной артерій). Характерні ознаки стенозуючого атеросклерозу даної локалізації – розлади стільця, болі в животі, схуднення і відсутність апетиту;
- холестероз (відкладення ліпідів) в стінці жовчного міхура;
- ураження вінцевих, сонних, хребетних і артерій нижніх кінцівок;
- з боку нервової системи – психічні розлади з-за дефіциту глюкози і кисню, що транспортуються до головного мозку.
Діагностика ліпідного дистрес-синдрому виконується у хворих з ознаками гемодинамічно значущого атеросклерозу двох і більше ділянок і передбачає комплексне дослідження.
Диференціальна діагностика атеросклеротичних процесів
 Постановка діагнозу «атеросклерозу» здійснюється на підставі скарг, даних огляду та додаткових методів обстеження. Диференціальна діагностика ослабленою пульсації, трофічних змін, болів проводиться з тромбозом, дифузним спазмом або формуванням бляшки.
Постановка діагнозу «атеросклерозу» здійснюється на підставі скарг, даних огляду та додаткових методів обстеження. Диференціальна діагностика ослабленою пульсації, трофічних змін, болів проводиться з тромбозом, дифузним спазмом або формуванням бляшки.
У клінічній практиці найбільш важливим критерієм для вибору лікування є локалізація і тип розлади. Поява симптомів порушеного кровопостачання органів вимагає комплексної діагностики, яка включає:
- лабораторні маркери (тропонины T, I при пошкодженні вінцевих судин);
- дані рентгенконтрастних методів: коронарографія – «золотий стандарт» діагностики порушеного коронарного кровотоку, мезентерикографія – для візуалізації брижових артерій, аортографія;
- результати неінвазивного ультразвукового дослідження – найбільш поширений метод, який визначає локалізацію, протяжність і форму патології при відсутності симптомів.
До эхографическим ознаками нестенозирующего атеросклерозу відносять потовщення середнього шару судинної стінки (гіпертрофія м’язового шару), неоднорідність структури ендотелію, правильної форми утворення, що займає не більше 50% діаметра артерії.
Для стенозуючого атеросклерозу характерним, крім перерахованих вище, є наявність бляшки високої щільності (через відкладення солей кальцію в пізніх стадіях). Остання займає більше половини просвіту і порушений (турбулентний) струм крові по судині.
Лабораторні дані дозволяють розділити дисліпідемії (незбалансоване співвідношення ліпідних фракцій крові) на 5 типів в залежності від переважаючих концентрацій холестерину, тригліцеридів та ліпопротеїдів різної густини.
Особливості клінічних підходів у різних варіантах процесу
Після встановлення діагнозу, призначається лікування в залежності від стадії, форми і локалізації процесу. Лікувальна тактика в разі різних форм кардинально відрізняється. Наприклад:
 стенозуючий атеросклероз магістральних артерій нижніх кінцівок (клубово-стегновий сегмент) вимагає оперативного втручання. Останнє передбачає видалення бляшки, відрізання пошкодженої інтими або створення шунта (додаткового штучного шляхи кровопостачання);
стенозуючий атеросклероз магістральних артерій нижніх кінцівок (клубово-стегновий сегмент) вимагає оперативного втручання. Останнє передбачає видалення бляшки, відрізання пошкодженої інтими або створення шунта (додаткового штучного шляхи кровопостачання);- для нестенозирующего атеросклерозу артерій нижніх кінцівок використовується переважно консервативне ведення. Застосовуються препарати з групи статинів, модифікації способу життя (дієта, фізичні навантаження і відмова від шкідливих звичок), які сповільнюють прогресування процесу.
Призначення препаратів з антиатеросклеротичну дію проводиться з урахуванням протипоказань і результатів печінкових проб.
Виражене звуження вінцевих судин за даними коронарографії – показання для невідкладної балонної ангіопластики. Метод передбачає розширення просвіту за допомогою внутрішньовенного введення і роздування балона під високим тиском в ділянці ураження.
До інших способів оперативного лікування стенозуючого типу патології належить постановка стента – металевого каркаса в область бляшки.
Висновки
Прогноз для життя у пацієнтів з атеросклерозом безпосередньо залежить від ставлення людини до патології і його відповідальності. Порушення ліпідного обміну – системне розлад, що вимагає своєчасного підходу. Ризик смерті надзвичайно високий від ускладненої бляшки – розриву з емболією в коронарних артеріях або судинах головного мозку. Тому раннє звернення до лікаря при наявності симптомів і серйозне ставлення до модифікації звичок сприяють поліпшенню якості життя.

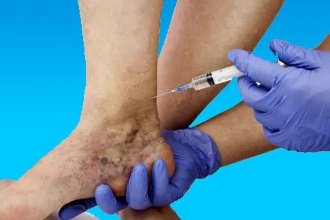 стенозуючий атеросклероз магістральних артерій нижніх кінцівок (клубово-стегновий сегмент) вимагає оперативного втручання. Останнє передбачає видалення бляшки, відрізання пошкодженої інтими або створення шунта (додаткового штучного шляхи кровопостачання);
стенозуючий атеросклероз магістральних артерій нижніх кінцівок (клубово-стегновий сегмент) вимагає оперативного втручання. Останнє передбачає видалення бляшки, відрізання пошкодженої інтими або створення шунта (додаткового штучного шляхи кровопостачання);

