Під терміном «інфаркт міокарда» (МКБ10 код I21, I22) розуміють вогнищевий некроз тканини міокарда внаслідок критичного зниження коронарного кровотоку на певному сегменті. ІМ задньої стінки ЛШ (задній інфаркт міокарда) – один з найбільш труднодиагностируемых варіантів ОКС. За результатами секції майже в 50% випадків інфаркт не видно на ЕКГ. Причиною розвитку цього виду ЇМ є обтурація просвіту гілок правої вінцевої артерії.
В залежності від локалізації некротичної зони на задній стінці розрізняють:
- Заднедиафрагмальный (задній);
- Заднебазальный (базальний) ІМ.
Зміст статті
- Особливості симптоматики та перебігу інфаркту задньої стінки
- Відмінності в спостереженні і відновлення пацієнта після ІМ задньої стінки ЛШ
- Прогноз для пацієнта
- Висновки
- Відео по темі
- Коментарі
Особливості симптоматики та перебігу інфаркту задньої стінки
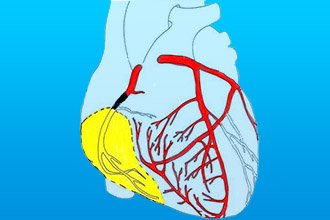 Інфаркт задньої стінки серця має причини ідентичні причин виникнення інших форм. Це поширений атеросклероз вінцевих артерій і, як наслідок, тромбоз з повною оклюзією.
Інфаркт задньої стінки серця має причини ідентичні причин виникнення інших форм. Це поширений атеросклероз вінцевих артерій і, як наслідок, тромбоз з повною оклюзією.
Фактори, що збільшують ймовірність виникнення ЇМ:
- Цукровий діабет II типу;
- Тютюнопаління, алкоголізм;
- Артеріальна гіпертензія;
- Гіперхолестеринемія;
- Абдомінальна форма ожиріння;
- Аутоімунні захворювання (СЧВ, спондиліт);
- Метаболічні захворювання (мукополісахаридоз, хвороба Фабрі, амілоїдоз);
- Поліцитемія, тромбоцитемія, тромбоцитопенічна пурпура)
- Вроджені аномалії будови вінцевих артерій;
- Хронічний стрес, сімейний анамнез, чоловіча стать.
Для заднього ЇМ значущим провокативним чинником є тривала гіподинамія.
Ступінь вираженості симптомів інфаркту задньої стінки лівого шлуночка залежить від просторості зони некрозу та стадії некротичного процесу. Субэндокардиальный (дрібновогнищевий) ЇМ може мати безболевую форму або імітувати напад гастриту і супроводжуватися хворобливими відчуттями в епігастрії, нудотою, гикавкою (причина – рефлекторне подразнення діафрагмального нерва). Про перенесений ЇМ хворий дізнається випадково при проведенні Ехокг (наявність рубцевих змін, ділянки гіпокінезії міокарда, аневризми).
Згідно з класичними критеріями ВООЗ щодо діагностики ЇМ необхідна присутність принаймні 2 з 3 наступних ознак: дискомфорт у грудях ішемічного типу в анамнезі, розвиток змін на ЕКГ, підйом і зниження рівнів серцевих ензимних маркерів в крові.
Клінічними ознаками заднього інфаркту міокарда будуть:
- Раптовий сильний біль у грудній клітці з відображенням в ліву лопатку, область спини, ліву руку, страх смерті;
- Мејоргадіа cordis – блідість шкірних покривів, акроціаноз, холодний липкий піт, тахікардія, гіпотонія;
- Можливі прояви недостатності ЛШ у вигляді кардіогенного набряку легень;
- Появи аритмії, шлуночкової екстрасистолії, фібриляції передсердь, рідше – брадикардія з переходом в брадиаритмию;
- При фізикальному обстеженні – тахипное, вологі хрипи в нижніх сегментах легень, приглушення тонів серця, ритм галопу, шум тертя перикарда, мелодія мітральної недостатності, іноді лихоманка.
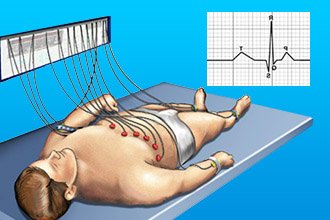
ЕКГ ознаки при задньому ЇМ:
 Заднедиафрагмальный ЇМ – патологічний зубець Q в ІІІ і aVF >0.03 сек, висотою більше половини R. При трансмуральному ІМ – QS в III і aVF плюс високий симетричний «коронарний» Т і депресія ST в V1-V3.
Заднедиафрагмальный ЇМ – патологічний зубець Q в ІІІ і aVF >0.03 сек, висотою більше половини R. При трансмуральному ІМ – QS в III і aVF плюс високий симетричний «коронарний» Т і депресія ST в V1-V3.- Заднебазальный ЇМ – реципрокній зміни в V1-V2 при стандартному ЕКГ в 12 відведеннях. У грудних відведеннях V7 – V9, при знятті показань відведень за Небом може визначаться патологічний Q з типовою элевацией ST і «коронарним» Т.
Вищеописані ознаки на ЕКГ реєструються тільки у разі крупноочагового ураження міокарда.
У разі уточнення діагнозу заднього інфаркту міокарда значущим є визначення активності серцевих ензимів у сироватці крові:
- Тропонинов Т і І (найбільш висока чутливість та специфічність);
- МВ КФК;
- ЛДГ;
- Міоглобіну;
- АсАТ.
Додатково в аналізі крові виявляється лейкоцитоз, прискорення ШОЕ, поява СРБ.
Найбільш высокоинформативными є:
- Ехокг (зони гіпокінезії і акинезии, наявність рубців, аневризму шлуночка, перикардіальний випіт, мітральну регургітацію, зниження ФВ, розрив МЖП);
- Селективна коронарна ангіографія дозволяє найбільш точно визначити область, позбавлену кровопостачання тим самим підтвердити діагноз.
Відмінності в спостереженні і відновлення пацієнта після ІМ задньої стінки ЛШ
Наслідки та лікування інфаркту задньої стінки серця залежить від наявності маркерів ризику за Киллипу:
 Ознаки рецидиву ішемії (клінічно та ЕКГ);
Ознаки рецидиву ішемії (клінічно та ЕКГ);- Рання постинфарктная нестабільна стенокардія;
- Повторне підвищення рівня тропонинов;
- Гемодинамічна нестабільність;
- Шлуночкові аритмії (повторні епізоди вентрикулярну тахікардії, фібриляції шлуночків), екстрасистолії;
- Повна AV-блокада, блокада ЛНПГ або ПНПГ;
- ХСН з ФВ менше 40%;
- Трехсосудістом ураження вінцевих судин за даними ангіографії;
- Стійка гіпотензія, ЧСС більше 100 в хвилину;
- Цукровий діабет, ХОЗЛ;
- Вік більше 70 років;
- Передня локалізація ІМ.
У групі з низьким ризиком використовують медикаментозну терапію: аспірин, клопідогрель, бета-болкаторы, нітрати, антагоністи кальцію, НМГ.
Пацієнтам з високим ризиком рекомендовано:
- проведення тромболітичної терапії з використанням альтеплазы, стрептокінази (при відсутності протипоказань і часовому проміжку менше 12 годин з моменту початку ішемії);
- Селективна ангіографія з реваскуляризацией (ЧКВ, балонная ангіопластика, стентування вінцевих артерій);
- АКШ при двох – і трехсосудистой оклюзії.
Реабілітація хворих з НИМ поділена на 4 етапи:
Після виписування з стаціонару пацієнт довічно спостерігається кардіологом.
Прогноз для пацієнта
 Прогнози при інфаркті задньої стінки серця залежать від площі ураження, підсумкового функціонального стану міокарда і багато в чому від суворості дотримання режиму під час утворення рубця і систематичної медикаментозної терапії.
Прогнози при інфаркті задньої стінки серця залежать від площі ураження, підсумкового функціонального стану міокарда і багато в чому від суворості дотримання режиму під час утворення рубця і систематичної медикаментозної терапії.
Всім пацієнтам показана агресивна модифікація способу життя. Рекомендовано відмовитися від куріння, знизити вагу, постійний контроль артеріального тиску, зниження рівня холестерину, довічний прийом аспірину, тривале застосування бета-блокаторів.
Прогноз при інфаркті задньої стінки серця в цілому більш сприятливий: рідше виникають ускладнення, відносно нижчий ризик смерті в ранньому відновному періоді.
Висновки
Інфаркт міокарда – основна причина смерті в європейських країнах. Сучасне лікування ЇМ базується на швидкості і ретельності діагностики (основа — анамнез і ЕКГ) і екстреному відновлення коронарного кровообігу за допомогою тромболізису, коронарної ангіопластики або АКШ. За останні 40 років завдяки удосконаленню відділення інтенсивної терапії, введення тромболізису та балонної коронарної ангіопластики, смертність значно знизилися.
Інфаркти міокарда частіше зустрічаються серед літніх пацієнтів. Тому, як наслідок демографічного старіння населення в найближчі десятиліття, кількість випадків ЇМ буде зростати.

 Заднедиафрагмальный ЇМ – патологічний зубець Q в ІІІ і aVF >0.03 сек, висотою більше половини R. При трансмуральному ІМ – QS в III і aVF плюс високий симетричний «коронарний» Т і депресія ST в V1-V3.
Заднедиафрагмальный ЇМ – патологічний зубець Q в ІІІ і aVF >0.03 сек, висотою більше половини R. При трансмуральному ІМ – QS в III і aVF плюс високий симетричний «коронарний» Т і депресія ST в V1-V3.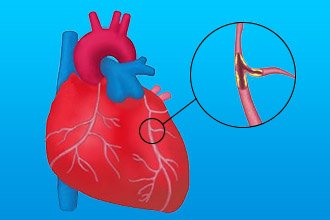 Ознаки рецидиву ішемії (клінічно та ЕКГ);
Ознаки рецидиву ішемії (клінічно та ЕКГ);

