Всі люди знають про те, що інфаркт є захворюванням, що загрожує життю людини. Але не менш важкою хворобою є і постінфарктний кардіосклероз, у результаті якого пацієнти можуть померти, якщо допомога не буде надана вчасно.
Що таке кардіосклероз
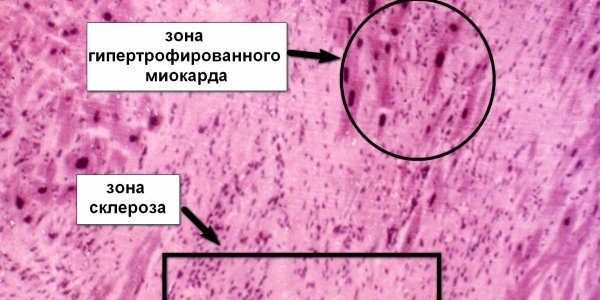
Кардиосклеротические зміни виникають у багатьох людей, що перенесли інфаркт. Особливо, якщо після інфаркту хворі не прислухалися до порад лікарів і не змінили свій спосіб життя. В результаті подальшого перебігу патологічного процесу відбувається склеротическое заміщення померлих в результаті інфаркту клітин серцевого м’яза – це призводить до неможливості виконання певних функцій і формування рубців на серці, тому орган працює не в повній мірі і не справляється з потрібним об’ємом роботи. Такі зміни, безперечно, позначаються на стані здоров’я людини, зіткнувся з ПІКС – постінфарктним кардіосклерозом.
Статистика відзначає, що саме постінфарктним кардиосклеротические зміни – найчастіша причина смерті хворих, які перенесли інфаркт і страждають різними формами ішемічної хвороби серця.
Причини патології
Безпосередня причина появи кардиосклеротических змін – інфаркт міокарда. Саме після цього у пацієнтів інфаркту на серці з’являються характерні рубцювання. Зазвичай час появи рубців – друга-четверта тиждень після отримання інфаркту. В цей час пацієнти-инфарктники активно спостерігаються в клініці, тому факт формування рубців від лікарів не вислизає.
Проблема з діагностикою патології і розпізнавання причини захворювання може виникнути при появі рубців на тлі хронічних патологій серцево-судинної системи, атеросклерозу, міокардиту, ішемічної хвороби серця. Зазвичай питома вага цих причин невеликий, тому лікарі найчастіше пов’язують патологію з інфарктом.
Класифікація
Найбільш зручним способом класифікації є поділ за принципом розповсюдження патологічних змін. Тому лікарі виділяють дифузну форму патології й осередкову. При осередковому кардіосклерозі рубці з’являються відокремлено, причому виникає як великовогнищевий, так і дрібновогнищевий кардіосклероз.
Якщо у пацієнтів з’являється дифузний кардіосклероз, то сполучна тканина з’являється практично у всіх місцях, вражаючи серцевий м’яз повсюдно.
При осередковому, так і при дифузному кардіосклерозі основна небезпека складається в тому, що нова тканина, заместившая кардіоміоцити, не може в повному обсязі виконувати їх функцію. Якщо захворювання буде прогресувати, то в патологічний процес будуть залучатися сусідні з рубцем тканини. Внаслідок цього розвинуться такі ускладнення, як миготлива аритмія, порок серця, набряк легенів, проблеми з кровообігом.
Смерть у пацієнтів в більшості випадків виникає внаслідок появи тромбів в судинах, розриву аневризми або атріовентрикулярної блокади, гострої серцевої недостатності. До летального результату частіше призводить великовогнищевий кардіосклероз, оскільки серцевому м’язі дуже важко працювати з таким серйозним пошкодженням.
Симптоми ПІКС
Ознаки захворювання та їх вияв в першу чергу залежить від ступеня ураження серця. Якщо рубець значний, то ймовірність появи важких симптомів патології набагато вище. Симптоми захворювання такі:
- задишка, що нагадує недолік дихання після значного фізичного навантаження;
- зниження працездатності, витривалості;
- почастішання серцебиття;
- гіпертонія;
- запаморочення;
- ортопное;
- тахікардія;
- посиніння шкірних покривів, в першу чергу – носогубного трикутника;
- відчуття тиску за грудиною;
- напади серцевої астми (в основному нічні);
- аритмія;
- поява постійної втоми.

Крім цих ознак захворювання, виникають і такі супутні ускладнення, як втрата ваги, збільшення печінки, гідроторакс, набухання шийних вен, поява набряків, особливо у нижніх кінцівках. З’являються такі ознаки як безпосередньо перед інфарктом, так і в період після інфаркту. При виникненні ускладнень пацієнту необхідно терміново звертатися до лікаря.
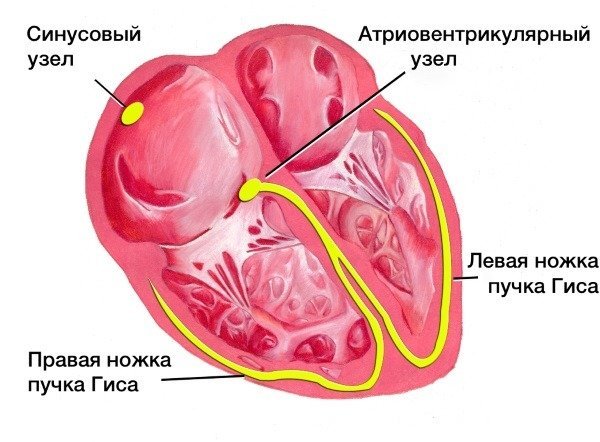
Доктор вислухає скарги пацієнта, послухає серцеві тони, а також призначить електрокардіограму. Дослідження покажуть на ЕКГ зміни міокарда, блокування пучка Гіса, дефект роботи серцевого м’яза, а також – недостатність шлуночків. Оцінка скорочувальної здатності серцевого м’яза дозволяє встановити обсяг рубцевих пошкоджень. При проведенні рентгенографії типово можна помітити збільшення об’єму органу, в основному – за рахунок лівих відділів.
Для лікаря особливо цінними будуть дані ехокардіографії. Це дослідження дозволяє побачити розташування рубця, діагностувати великовогнищевий або дрібновогнищевий кардіосклероз, обсяг склерозування. Також на эхокардиограмме можна побачити аневризму серця і простежити скоротливу активність серцевого м’яза.
Якщо є необхідність подивитися судини, проводиться контрастна ангіографія, в ході якої можна визначити ступінь звуження артерій. При необхідності проводиться коронарографія.
Паралельно з цими дослідженнями лікарі проводять проби з навантаженням – тредміл-тест або велоергометрію. Також корисними будуть дані холтерівського моніторингу.
Лікування захворювання
На жаль, лікування постінфарктного кардіосклерозу не є успішним, оскільки немає можливості відновити функціональність в ураженій ділянці серцевого м’яза.
Лікування захворювання починається вже в період одразу ж після настання інфаркту. Це своєрідна профілактика рецидиву інфаркту, і всі заходи, необхідні для сповільнення прогресування серцевої недостатності. Лікарі призначають пацієнтам наступні групи препаратів:
- інгібітори АПФ – вони уповільнюють рубцювання міокарда (Еналаприл, Каптоприл);
- антикоагулянти – запобігають утворенню тромбів (ацетилсаліцилова кислота);
- метаболічні засоби – для поліпшення харчування серцевих клітин (Інозин, Рибоксин, Панангін, препарати кальцію);
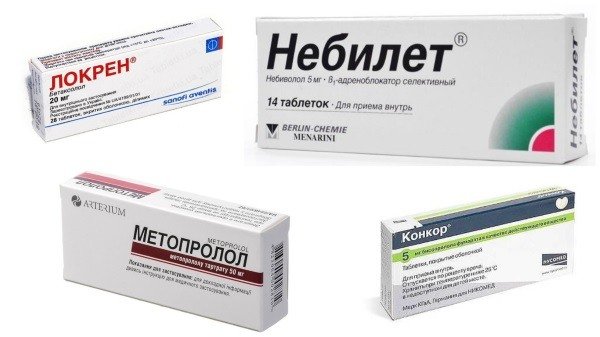
- бета-блокатори – препарати для попередження аритмічних збоїв у роботі органу (Атенолол, Пропранолол, Метопролол).
При настанні після інфаркту аритмії або серцевої недостатності лікарі не намагаються обнадіювати пацієнтів, адже призначення лікарських препаратів у більшості випадків відстрочує смерть пацієнта, однак не може повністю вилікувати серцеву патологію. Смертельно небезпечними для пацієнтів стану є:
- пароксизмальної тахіаритмії;
- кардіогенного шоку (у 90% випадків настає смерть);
- фібриляції шлуночків (у 60% випадків – летальний результат).
При появі ускладнень, таких як набряки, використовується симптоматична терапія. Якщо стан пацієнта залишається досить важким і є ризик летального результату, то проводиться оперативне втручання. При розвиненій аневризмі видаляється сама аневризма, і проводиться аортокоронарне шунтування. Можлива також балонна ангіопластика або стентування.
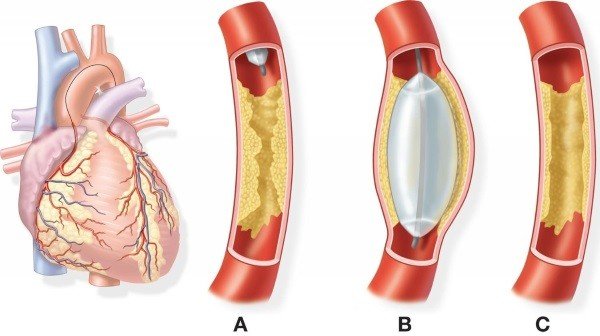
Якщо спостерігається рецидив аритмії, то пацієнту ставиться кардіовертер – спеціальний міні-дефибириллятор. При атріовентрикулярній блокаді кращим вибором буде кардіостимулятор. Пацієнтам з інфарктом в цілях недопущення постінфарктного кардіосклерозу рекомендовано змінити звички харчування, відмовитися від солі, жирної їжі, контролювати рідина, выпиваемую на добу.
Лікування патології також передбачає лікування в санаторії кардіологічного профілю, бальнеотерапія. Пацієнти з таким захворюванням беруться на диспансерний облік.

Прогноз виживання при даній патології цілком залежить від обсягу ураження серцевих тканин, ступеня зміни кардіоміоцитів, стану коронарних артерій. При кардіосклерозі зі слабко вираженою симптоматикою прогноз хороший, а ось більш виражені стану постінфарктного кардіосклерозу загрожують пацієнтам серйозними ускладненнями аж до летального результату.



