Аритмія є наслідком різних хвороб серця, ендокринних збоїв і зовнішніх факторів. Розвивається вона поступово і проявляється у вигляді нападів (пароксизмів). Пароксизмальна аритмія найбільш небезпечна, відбуваються збої при скороченні передсердь. У цьому випадку мова йде про їх мерехтінні або тріпотінні. Для першого виду властиві 300-500 скорочень в хвилину, а для другого – не більше 200. Називається такий вид збій серцевого ритму фібриляцією передсердь або миготливою аритмією. Триває приступ звичайно кілька секунд, але іноді він триває близько тижня. Серце при цьому відчуває важку навантаження, тому лікування потрібно розпочати невідкладно.
Зміст статті
- Особливості та види патології
- Причини
- Небезпеки
- Клінічна картина
- Заходи першої допомоги
- Курс терапії
- Лікування електричними імпульсами
- Операції
- Профілактика рецидивів
Особливості та види патології
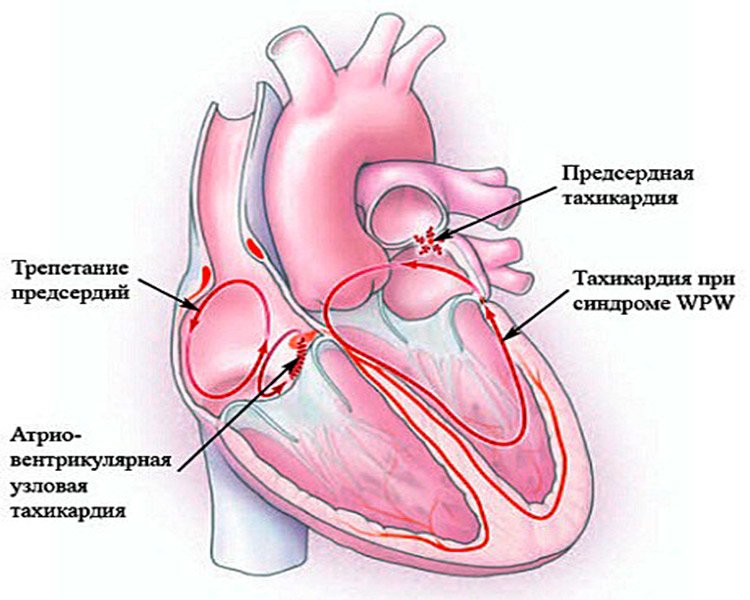
 Пароксизм миготливої аритмії проявляється у вигляді мерехтіння або тріпотіння передсердь. Шлуночки при цьому отримують не всі імпульси, тому іноді вони скорочуються в межах допустимої норми. У такій ситуації потрібні додаткові обстеження для постановки точного діагнозу. Іноді під час нападу може чергуватися мерехтіння і тріпотіння передсердь. Якщо пароксизмальна миготлива аритмія виявляється регулярно, то мова йде про рецидивуючій формі.
Пароксизм миготливої аритмії проявляється у вигляді мерехтіння або тріпотіння передсердь. Шлуночки при цьому отримують не всі імпульси, тому іноді вони скорочуються в межах допустимої норми. У такій ситуації потрібні додаткові обстеження для постановки точного діагнозу. Іноді під час нападу може чергуватися мерехтіння і тріпотіння передсердь. Якщо пароксизмальна миготлива аритмія виявляється регулярно, то мова йде про рецидивуючій формі.
Фібриляція передсердь за своїм перебігом поділяється на такі різновиди:
- Пароксизмальна. Збій серцевого ритму виникає у вигляді нападу, який може тривати до 7 днів. Купірується за допомогою антиаритмічних препаратів або самостійно.
- Персистуюча. Аритмія виявляється тріпотінням і мерехтінням передсердь і триває більше тижня. Ритм може нормалізуватися самостійно, або завдяки препаратам. Якщо персистуюча аритмія триває вже більше року, то серцевий ритм відновлюється медикаментозно або электрокардиоверсией.
- Постійна. Така аритмія триває роками. Відновити правильний синусовий ритм немає можливості.
Класифікована миготлива аритмія та за частотою шлуночкових скорочень:
- Тахисистолический вигляд. Серцеві шлуночки скорочуються більше норми (більше 90 разів за хвилину).
- Брадисистолический вигляд. Скорочення шлуночків нижче норми (менше 60 разів за хвилину).
- Нормосистолический вигляд. Шлуночки скорочуються, не виходячи за межі частоти.
Найбільш сприятливий прогноз у 3 варіанті. Проте треба стежити, щоб напад миготливої аритмії не тривав більше 2 діб, так як підвищується шанс утворення тромбів.
Пароксизмальна форма миготливої аритмії (по переважанню периферичного відділу нервової системи) поділяється на такі види:
- Вагусный. Парасимпатический відділ впливає на пароксизми аритмії. Найбільш схильні вагусної формі збою представники чоловічої статі. Виникають напади переважно в нічний час (ближче до ранку). Тригером (пусковим механізмом) миготливої аритмії може стати туга одяг, краватку.
- Гиперадренергический. Напади виникають в основному після сну, особливо якщо хворий відчуває постійні стреси. Страждають від гиперадренергического виду аритмії, переважно представниці жіночої статі.
Пароксизмальна форма миготливої аритмії також класифікована за місцем виникнення імпульсу. Синусова фібриляція передсердь була виявлена всього 30 років тому. Їй властива невисока частота скорочень (не більше 160 на хвилину), тому симптоматика зазвичай слабко виражена. Спочатку пароксизми серцевих збоїв тривають всього кілька секунд, але поступово їх тривалість може зростати, а поява – частішати.
Надшлуночкові (передсердна) форма зазвичай є наслідком захворювань серцево-судинної системи. Частота скорочень зазвичай не перевищує 300 разів за хвилину.
Антриоветрикулярная (вузлова) різновид пароксизмальної аритмії важко купірується антиаритмічними препаратами, тому в якості лікування часто застосовується оперативне втручання.
Причини
Причини виникнення пароксизмальної аритмії діляться на серцеві і внесердечные. У першу категорію входять такі фактори, що впливають на виникнення збою, як:
- Недостатнє харчування серцевого м’яза (ішемія).
- Запалення, викликане ендокардитом, перикардитом або міокардитом.
- Пороки серця, для яких характерне розширення його камер.
- Гіпертонія, супроводжується гіпертрофією міокарда.
- Генетична різновид кардіоміопатії.
- Гостра або хронічна серцева недостатність.
 Серед причин, які не відносяться до серця, можна виділити найбільш поширені:
Серед причин, які не відносяться до серця, можна виділити найбільш поширені:
- стреси;
- зловживання спиртними напоями;
- збій електролітного балансу (нестача магнію і калію);
- хвороби легенів;
- захворювання, викликані інфекціями;
- післяопераційний стан;
- збої в гормональному балансі;
- вживання медикаментів для нормалізації роботи серця.
Іноді пароксизмальна аритмія залишається невизначеної форми (ідіопатичну) з-за неможливості знайти причину її виникнення. В основному, така проблема стосується молодих людей.
Небезпеки
Пароксизмальна миготлива аритмія викликає гострі збої в системі кровообігу і сприяє утворенню тромбів. Перераховані ускладнення можуть призвести до таких важких наслідків:
- Шоковий стан, що виник із-за зниження або збільшення частоти скорочень шлуночків. Зазвичай при цьому різко падає кров’яний тиск і порушується кровообіг.
- Зупинка серця.
- Набряк легень внаслідок розвитку серцевої недостатності.
- Втрата свідомості, спровокована важкою збоєм в системі церебрального (мозкового) кровообігу.
- Збої в циркуляції крові по судинах міокарда (коронарних), які ведуть до розвитку серцевого нападу і стенокардії.
 Шанси на розвиток тромбоемболії починають швидко рости приблизно через 2 доби після початку нападу. За цей проміжок часу в порожнині передсердя, в якому відбувається мерехтіння або тріпотіння, здатний утворитися тромб достатнього для закупорки судини розміру. Стосується емболія переважно мозку, серцевого м’яза і верхніх або нижніх кінцівок. У людини через закупорки судини можуть виникнути такі ускладнення:
Шанси на розвиток тромбоемболії починають швидко рости приблизно через 2 доби після початку нападу. За цей проміжок часу в порожнині передсердя, в якому відбувається мерехтіння або тріпотіння, здатний утворитися тромб достатнього для закупорки судини розміру. Стосується емболія переважно мозку, серцевого м’яза і верхніх або нижніх кінцівок. У людини через закупорки судини можуть виникнути такі ускладнення:
- інсульт;
- гангрена;
- інфаркт.
Різні серцеві вади, пов’язані з аномальною будовою перегородки, можуть спровокувати потрапляння тромбу в легені. У такій ситуації мова йде про ТЕЛА (тромбоемболії легеневої артерії).
Клінічна картина
При пароксизмальної фібриляції передсердь симптоматика залежить від частоти скорочень шлуночків. Якщо показники залишаються в межах 60-90 разів за хвилину, то хворий може навіть не відчувати особливого дискомфорту. У випадку з тахисистолической різновидом, симптоми зазвичай наступні:
- підвищене потовиділення;
- неконтрольований страх;
- загальна слабкість;
- запаморочення;
- нестача повітря, яка посилюється в лежачому положенні;
- почастішання серцевого ритму;
- нерівномірний пульс;
- больові відчуття в області серця;
- задишка, що виникає навіть у стані спокою.
Брадисистолический вид миготливої аритмії проявляється наступними ознаками:
- серйозні збої в мозковому кровообігу;
- втрата свідомості;
- зупинка дихання;
- зниження тиску і пульсу.
Іноді під час тяжкого нападу хворий втрачає свідомість, тому вся надія залишається на оточуючих і близьких людей. Якщо вчасно не провести реанімаційні заходи і не викликати швидку допомогу, він може померти.
Заходи першої допомоги
Пароксизми миготливої аритмії вкрай небезпечні, особливо їх шлуночкова різновид, тому необхідно дізнатися, яка буде потрібна невідкладна допомога хворому. Для початку слід викликати бригаду медиків, а потім виконати наступні дії:
- Злегка тиснути пальцями на каротидний синус і куточки очей.
- Облити грудну клітку крижаною водою.
- Спровокувати блювотний рефлекс.
Неповноцінне викиду крові під час пароксизму фібриляції шлуночків, може зупинитися кровотік і людина втратить свідомість. Йому потрібно надати допомогу протягом 10 хвилин, а інакше можливий летальний результат. Для цього необхідно зробити штучне дихання і непрямий масаж серця. Решта буде залежати від швидкості приїзду швидкої допомоги і тяжкості нападу.
Займатися діагностикою пароксизмальної аритмії повинен досвідчений лікар-кардіолог. Спочатку він прослухає хворого з допомогою стетоскопа. Зазвичай чуються аритмичные скорочення, але іноді для детальної постановки діагнозу потрібно зробити електрокардіограму (ЕКГ) та УЗД серця. Останнє обстеження дасть зрозуміти, наскільки збільшені камери серця, і який стан клапанів. Орієнтуючись на отримані дані, лікар зможе скласти схему терапії.
Курс терапії
 Лікування пароксизмальної миготливої аритмії залежить від тривалості нападу. Якщо він триває не більше 2 діб, то лікар порекомендує заходи по відновленню синусового ритму. У разі, коли пароксизм турбує вже понад 48 годин, лікування буде направлено на нормалізацію шлуночкових скорочень у сукупності з прийомом антикоагулянтів, наприклад, Варфарину». Пов’язано це з ризиком розвитку тромбоемболії. Заходи по відновленню синусового ритму будуть проводитися не раніше ніж через 2-3 тижні.
Лікування пароксизмальної миготливої аритмії залежить від тривалості нападу. Якщо він триває не більше 2 діб, то лікар порекомендує заходи по відновленню синусового ритму. У разі, коли пароксизм турбує вже понад 48 годин, лікування буде направлено на нормалізацію шлуночкових скорочень у сукупності з прийомом антикоагулянтів, наприклад, Варфарину». Пов’язано це з ризиком розвитку тромбоемболії. Заходи по відновленню синусового ритму будуть проводитися не раніше ніж через 2-3 тижні.
Перевірити наявність тромбів або виключити їх можна з допомогою черезстравохідної (трансэзофагиальной) ехокардіографії. Її суть полягає у введенні датчика у порожнину стравоходу. Таким чином, можна більш детально розглянути серце. Якщо лікар не побачить розпочатого процесу тромбоутворення, то можна не чекати 2-3 тижні і починати відразу активну фазу лікування по відновленню нормального серцевого ритму.
Всього є кілька найбільш ефективних медикаментів, які використовуються для лікування пароксизмальної аритмії:
- «Кордарон» є блокатором кальцієвих каналів. Він дозволяє зменшити активність серця і стабілізувати його ритм. Відрізняється від інших препаратів найменшою кількістю побічних ефектів.
- «Новокаїнамід» належить до групи блокаторів натрієвих каналів, служить для уповільнення проходження імпульсу. Вводити його потрібно повільно, щоб не викликати напад артеріальної гіпотензії.
- «Дигоскин» представляє групу серцевих глікозидів. Призначають його для контролю над частотою скорочень.
Всі ці препарати вводяться внутрішньовенно в умовах стаціонару або під контролем лікарів швидкої допомоги. Перші напади повністю купіруються ними, але з кожним рецидивом ефективність препаратів падає. В домашніх умовах можна використовувати таблетки «Пропанорм», які представляють групу блокаторів натрієвих каналів.
Лікування електричними імпульсами
Не завжди медикаментозне лікування дає хороший результат. У такій ситуації застосовуються більш радикальні методи. Серед них можна виділити электроимпульсную терапію. Вона застосовується у важких випадках, в тому числі при виникненні ускладнень аритмії.
Алгоритм процедури виглядає наступним чином:
- Хворого занурюють у наркоз.
- На грудну клітку в область правої ключиці та верхівки серця прикладають електроди.
- Починають синхронізувати розряд струму, щоб він викликав скорочення шлуночків.
- Здійснюють розряд.
Суть електроімпульсної терапії полягає у перезапуску серця. Після отриманого розряду воно повинно почати битися в нормальному синусовом ритмі. Допомагає електротерапія фактично у всіх випадках, але вона лише перезапускає серцевий м’яз, а не усувають причину збою.
Операції
Суть хірургічного лікування полягає у встановленні штучного водія ритму (кардіостимулятора або дефібрилятора) або в припіканні ділянки, що викликає збої. Підбирається лікування в залежності від індивідуальних особливостей пацієнта.
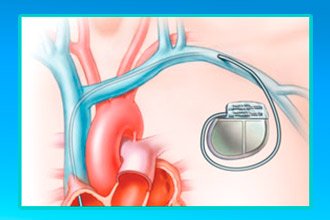 Установка кардіостимулятора або дефібрилятора проводиться під шкіру нижче ключиці, а електроди вводяться в серцеві порожнини. При виникненні збою апарат стабілізує роботу серця шляхом надіслання електричних імпульсів. Термін дії кардіостимулятора і дефібрилятора зазвичай не перевищує 10 років, після чого знадобиться заміна приладу або батареї.
Установка кардіостимулятора або дефібрилятора проводиться під шкіру нижче ключиці, а електроди вводяться в серцеві порожнини. При виникненні збою апарат стабілізує роботу серця шляхом надіслання електричних імпульсів. Термін дії кардіостимулятора і дефібрилятора зазвичай не перевищує 10 років, після чого знадобиться заміна приладу або батареї.
Припікання проблемної ділянки здійснюється шляхом проведення радіочастотної катетерної абляції. Пацієнту проколюють стегнову артерію або вену і вводять катетер в серці для виконання процедури. Ефективність операції зазвичай становить 80-90%. При виникненні рецидиву її можна повторити.
Любителі народних рецептів намагаються лікувати всі хвороби різними настоянками і відварами, але у випадку з пароксизмальною аритмією вони будуть неефективні. Лікарі припускають використання таких засобів лише в якості доповнення основної схеми терапії.
В основному, застосовуються рослини і трави з заспокійливою дією. Вони добре впливають на нервову систему, а також на серце і судини. Серед цілющих інгредієнтів для настоїв і відварів можна виділити глід, мелісу, перцеву м’яту, валеріану, конюшина.
Однак застосовувати їх можна тільки після схвалення лікаря.
Профілактика рецидивів
Профілактичні заходи важливо дотримуватися для запобігання пароксизмів хвороби та прискорення одужання. Суть їх полягає в корекції способу життя та дотримання всіх рекомендацій лікаря. Список правил профілактики виглядає наступним чином:
- Виконувати всі рекомендації кардіолога і терапевта, приймати призначені ліки строго в зазначених дозах.
- Займатися лікуванням хвороб, що провокують пароксизми аритмії.
- Відмовитися від шкідливих звичок (куріння, вживання спиртних напоїв).
- Відкоригувати раціон і режим харчування. У щоденному меню повинно бути більше продуктів з магнієм і калієм.
- Займатися спортом, але в помірному темпі і без перевантажень. Бажано проводити тренування на свіжому повітрі.
- Намагатися уникати стресових ситуацій і розумового перенапруження.
- Приходити на огляд до вказаного лікарем день і щорічно обстежуватися.
Пароксизмальна аритмія є досить важким видом порушення серцевого ритму. Вона має безліч ускладнень і здатна призвести до летального результату. Суть лікування пароксизмальної аритмії полягає в корекції способу життя і прийом антиаритмічних медикаментів. Якщо ефекту досягти не вдається, то застосовується електроімпульсна терапія або методи оперативного втручання.
<



