Екстрасистоли на ЕКГ (електрокардіограмі) — це дострокові протиприродні скорочення (по відношенню до звичайного, синусовому ритму) серця. Подібні явища зустрічаються у людей будь-якого віку і далеко не завжди вважаються ознакою тієї чи іншої хвороби. Передчасні елементи серцебиття бувають індикаторами серцевих захворювань або інших серйозних станів. Вони більш поширені серед літніх пацієнтів, у пацієнтів з високим кров’яним тиском або патологією серця.
Зміст статті
- З чим пов’язують походження екстрасистол?
- Класифікація екстрасистолії
- Стандартні скарги хворого з екстрасистолією
- Які обстеження слід виконати при підозрі на екстрасистолію?
- Електрокардіографічна діагностика екстрасистолії
- Добове моніторування ЕКГ
- Варто лікувати екстрасистолію?
- Основні принципи лікування та профілактики ускладнень
- Як часто відвідувати кардіолога пацієнту з екстрасистолією?
- Висновки
- Відео по темі
- Коментарі
З чим пов’язують походження екстрасистол?
 Серце складається з 4 камер — двох верхніх (передсердя) і дві нижні (шлуночки). Серцебиття контролюється синоатриальным вузлом (СА-пучок) – зоною особливих клітин, розміщених в правому передсерді.
Серце складається з 4 камер — двох верхніх (передсердя) і дві нижні (шлуночки). Серцебиття контролюється синоатриальным вузлом (СА-пучок) – зоною особливих клітин, розміщених в правому передсерді.
Цей природний кардіостимулятор створює електричні імпульси, які викликають нормальне серцебиття. З синусового вузла електричні імпульси проходять через передсердя до шлуночків, змушуючи їх стискатися прокачувати кров по всьому тілу.
Екстрасистоли зазвичай виникають раніше, ніж чергове скорочення при нормальному серцевому ритмі на ЕКГ. Вони часто переривають нормальний порядок роботи органу. У результаті додаткові, несинхронні удари менш ефективні при транспорті крові по всьому організму. Одиничні інтернейрони екстрасистоли зазвичай не впливають на здатність серцевого м’яза до скорочення. Саме тому вони не викликають ніяких симптомів, якщо не виникають часто.
Причини виникнення екстрасистол бувають різними. Хвороба серця, або рубцювання серцевого м’яза, можуть служити джерелом до помилкового виникнення електричних імпульсів. Певні тригера роблять клітини серця електрично нестійкими. Нижче представлені деякі можливі причини виникнення екстрасистолії:
- хімічні зміни, патології електролітного і кислотно-основної рівноваги крові в організмі;
- певні ліки, в тому числі медичні препарати від астми;
- алкоголь або наркотичні речовини;
- високий рівень адреналіну в організмі, що зумовлено кофеїном, нікотином, фізичними вправами або занепокоєнням;
- пошкодження серцевого м’яза через коронарної хвороби, вроджених захворювань серця, високого кров’яного тиску або серцевої недостатності.
Класифікація екстрасистолії
 Електрична активація серця може бути викликана імпульсами, джерело яких знаходиться в різних частинах органу. Таким чином виділяють наступні типи екстрасистол:
Електрична активація серця може бути викликана імпульсами, джерело яких знаходиться в різних частинах органу. Таким чином виділяють наступні типи екстрасистол:
1. Наджелудочковые (суправентрикулярні) екстрасистоли – є передчасним скороченням, яке виникає у верхніх камерах серця (передсердях). Зазвичай бувають у абсолютно здорових людей (до 60% мають, принаймні, одну за 24 години).
2. Шлуночкові (інтернейрони, в тому числі) екстрасистоли відбуваються, коли ектопічний імпульс залишає нижні камери серця (правожелудочковый і левожелудочковый тип). При відсутності хронічної кардипатологии більшість з них нешкідливі. Тим не менш, деякі джерела свідчать про порушення функції шлуночків при високій частоті позачергових скорочень. Як правило, це властиво для пацієнтів, які перенесли інфаркт міокарда або мають структурну патологію передсердно-шлуночкового комплексу.
Стандартні скарги хворого з екстрасистолією
 Пацієнти з рідкісними передчасними скороченнями часто не повідомляють про симптоми. У них екстрасистоли можуть бути виявлені під час підготовки до операційного втручання. В інших варіантах симптоми з’являються на тлі стандартного серцевого ритму і супроводжуються паузою. Вона візуалізується на кшталт «пропущених» ударів або відчуттям зупинки серцебиття. При промацуванні пульсу у подібних хворих реєструється випадання пульсової хвилі.
Пацієнти з рідкісними передчасними скороченнями часто не повідомляють про симптоми. У них екстрасистоли можуть бути виявлені під час підготовки до операційного втручання. В інших варіантах симптоми з’являються на тлі стандартного серцевого ритму і супроводжуються паузою. Вона візуалізується на кшталт «пропущених» ударів або відчуттям зупинки серцебиття. При промацуванні пульсу у подібних хворих реєструється випадання пульсової хвилі.
Також пацієнти відзначають, що екстрасистоли викликають відчуття завмирання серця, падіння з висоти, стрибки з трампліну. Скарги можуть поповнюватися відчуттями перебоїв серцебиття. Вони можуть бути не комфортними і пробуджувати істотну тривогу. Симптоми, що поглиблюються у вправі – найбільш неспокійні й важливі. Ймовірні й інші прояви:
- непритомність або запаморочення;
- атипова біль у грудях;
- втома;
- є повідомлення про випадки, коли непритомність під час кашлю ставали провісниками екстрасистол.
Які обстеження слід виконати при підозрі на екстрасистолію?
Основними методами визначення позачергових серцевих скорочень є електрокардіографія та моніторування ЕКГ за допомогою апарату Холтера.
Електрокардіографічна діагностика екстрасистолії
Під час стандартного тесту ЕКГ датчики прикріплюються до грудей і кінцівок, щоб створити графічну запис електричних сигналів, що проходять через серце. Передчасні шлуночкові скорочення легко розпізнаються на плівки за умови їх реєстрації під час процедури. Основні ознаки шлуночкової екстрасистолії на ЕКГ при розшифровці наступні:
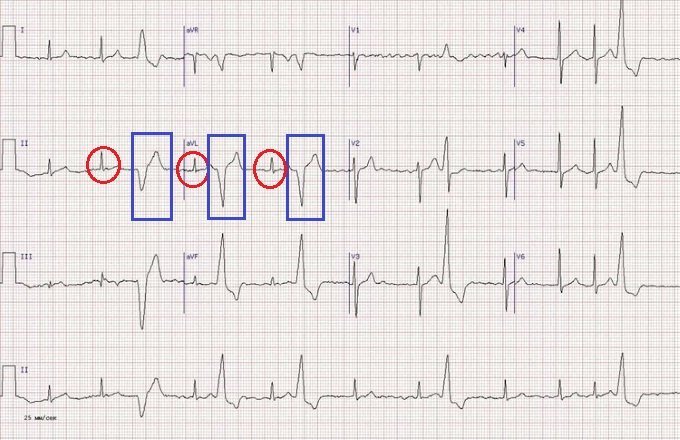
Фото 1:
На фото 1 ми бачимо ізольоване позачергове скорочення шлуночків з широким комплексом QRS (виділено синім колом). Повна компенсаторна пауза присутній, оскільки відстань між комплексами QRS дорівнює двом інтервалам RR.
Приклад правошлуночкової екстрасистолії на ЕКГ виглядає як блок лівої ніжки пучка Гіса, а екстрасистоли лівого шлуночка мають вигляд правостороннього блоку гілок пучка.
Добове моніторування ЕКГ
Передчасні скорочення можуть бути не виявлені протягом короткого часу при виконанні стандартної ЕКГ. У таких випадках може знадобитися використання холтерівського монітора протягом 24 годин для захоплення будь-яких анормальних ритмів. Добове моніторування використовується для діагностики позачергових скорочень міокарда, а також інших порушень серцевого ритму, таких як фібриляція передсердь, тріпотіння передсердь та шлуночкові тахікардії.
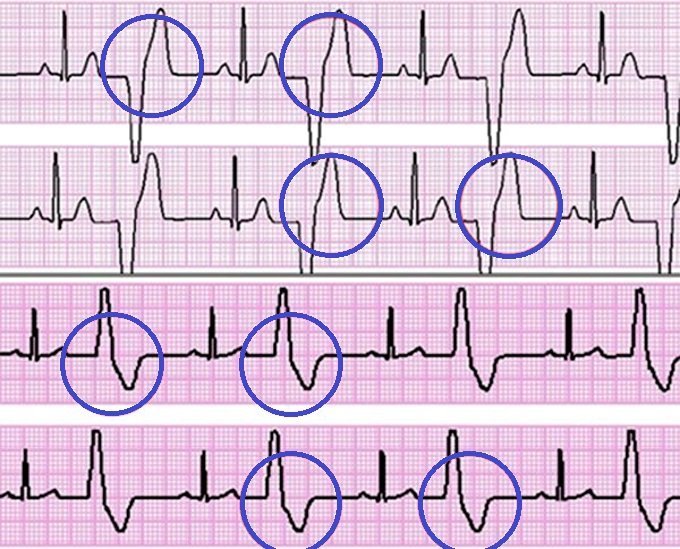
Фото 2:
На фото 2 відображені множинні шлуночкові екстрасистоли на ЕКГ (виділені синім прямокутником на записи). Екстрасистоли чергуються з комплексами QRS нормального ритму (червоні еліпси). Ця ситуація є більш загрозливою, ніж ізольовані екстрасистоли шлуночків (фото 1).
При проведенні добового моніторування критерієм вагомих ЕКГ-ознак екстрасистол є більше 200 надшлуночкових позачергових електроімпульсів.
Варто лікувати екстрасистолію?
Оскільки дане порушення серцевого ритму є звичайним явищем для великої кількості людей, які не мають органічних уражень серця, залишається відкритим питання: чи потребують позачергові скорочення міокарда медичного втручання?
Основні принципи лікування та профілактики ускладнень
Рішення про те, чи слід лікувати екстрасистолію, залежить від наявності супутньої патології серця і частоти виникнення дискомфортних симптомів. Всі фактори ризику, умови та тригери, які можуть збільшити ймовірність передчасних скорочень, повинні бути усунені або компенсовані:
 кофеїн, тютюн і алкоголь;
кофеїн, тютюн і алкоголь;- високий кров’яний тиск (гіпертонія);
- хронічний стрес;
- органічні хвороби серцевого м’яза, включаючи вроджені вади серця, захворювання коронарних артерій, серцеву недостатність.
Якщо після обстеження лікар зробив висновок, що екстрасистоли викликані проблемами інших систем органів (не кардіоваскулярної), то пацієнту необхідно проводити терапевтичне лікування власне причин-провокаторів порушення ритму. Патологічне значення шлуночкових екстрасистол зростає з їх чисельністю. Чим більше неправильних скорочень присутній, тим більш імовірно розвиток серйозних наслідків аритмії.
Клінічне значення екстрасистол залежить від контексту, в якому вони відбуваються, а саме:
- у молодих пацієнтів без структурної хвороби серця позачергові скорочення зазвичай не пов’язані з підвищеним ризиком раптової кардиосмертности;
- у хворих старшого віку, особливо з ішемічною хворобою, вкрай високий ризик миттєвої асистолії (зупинки серцевої діяльності) при тривалій шлуночкової аритмії;
- у пацієнтів після інфаркту міокарда варто уникати передсердно-шлуночкової екстрасистолії з-за високої ймовірності злоякісної фібриляції, яка може блокувати виходить з синоатріального вузла імпульс.
Як часто відвідувати кардіолога пацієнту з екстрасистолією?
Пацієнту з нормальним кількості екстрасистол показано спостереження у лікаря з проведенням регулярного обстеження двічі на рік, щоб вчасно виявити структурні зміни або погіршення функціонального стану серця. Якщо хворий стоїть на обліку у кардіолога з хронічною патологією міокарда, яка пов’язана з ішемією, гіпертонічною хворобою – йому показано проведення консультації при найменшому погіршенні стану. У разі сприятливого перебігу аритмії, подібний пацієнт повинен відвідувати лікаря один раз у три місяці.
Висновки
Екстрасистоли є часто визначаються знахідками під час запису кардіограми. Коли позачергові скорочення ізольовані, вони мають незначну клінічну важливість і можуть бути виявлені у абсолютно здорових людей. Часті екстрасистоли пов’язані з підвищеним ризиком розвитку небезпечних серцевих епізодів і ускладнень у пацієнтів.
 Наступні стратегії самодопомоги допоможуть запобігти екстрасистоли:
Наступні стратегії самодопомоги допоможуть запобігти екстрасистоли:
Справляється зі стресом. Тривога може викликати аномальні серцеві скорочення. Якщо ви вважаєте, що стрес може сприяти погіршення вашого стану, поговоріть зі своїм лікарем про призначення седативних препаратів.

 кофеїн, тютюн і алкоголь;
кофеїн, тютюн і алкоголь;

