Миготлива аритмія є порушенням роботи серцевої системи, у медицині вона називається фібриляцією передсердь. Дану патологію супроводжує хаотичне скорочення передсердь, неправильне посмикування окремих м’язових груп. Скорочувальна частота серця при даному захворюванні може варіюватися від 300 до 550 в хвилину.
Якщо пароксизмальна форма має протяжність більше ніж на 48 годин, значно збільшується ризик прогресування тромбоутворення. Як результат настає ішемічний інсульт, проявляється недостатність роботи кровотоку.
Класифікація патології
Миготлива хвороба підлягає певній класифікації за клінічним перебігом, особливим электрофизиологическим механізмів, етіологічним факторам.
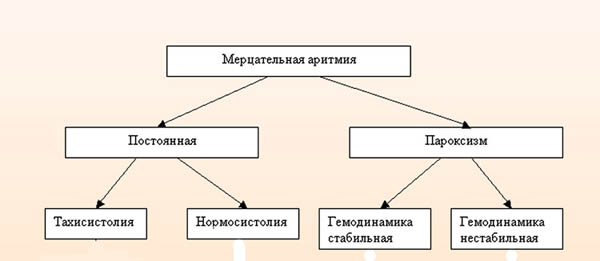
Прийнято виділяти такі форми захворювання:
Аритмію прийнято розділяти за типом ритмічних порушень у передсердях, зокрема це тріпотіння і мерехтіння.
Мерехтіння передсердь
Якщо має місце фібриляція, відбувається скорочення окремих м’язів, в результаті проявляється порушення координації скорочень. При цьому дають про себе знати електричні імпульси, частково затримуються або інтенсивно поширюються на міокард і створюють різні шлуночкові скорочення. По частоті останніх вимірювань виділяють тахисистолическую (90 і вище ударів), нормосистолическую (скорочення варіюються від 60 до 90), брадисистолическую (скорочення — нижче 60) аритмію.
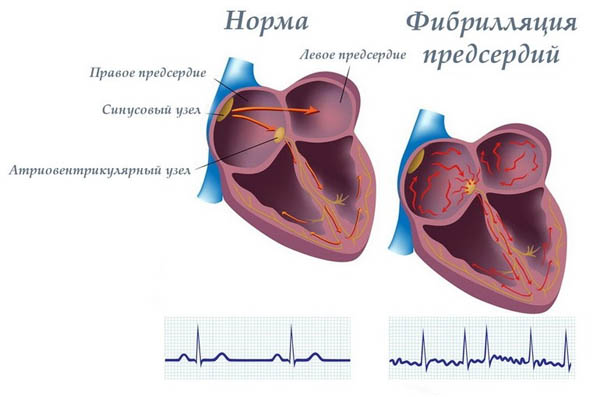
При виявленні пароксизму відсутній нормальний набір крові в серцевих шлуночках. Скорочення проявляються неефективно, при діастолі шлуночків планомірно заповнюються стікає кров’ю, але не повною мірою. З-за такої патології настає періодичне відсутність викиду кров’яних мас в аортальную систему.
Тріпотіння передсердь
Даний тип захворювання супроводжується частими скороченнями до 350-450 ударів. При цьому підтримується координований ритм серцебиття. Міокард скорочується синхронно і практично безперервно, майже не проявляється діастолічний переривання.
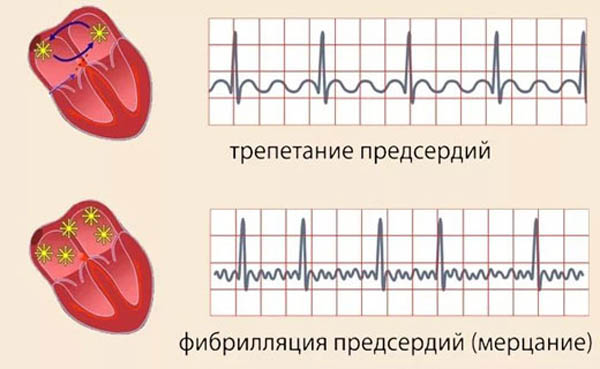
Що стосується передсердь, вони не розслабляються, завжди знаходяться в систолічному стані. Відбувається погане заповнення даних ділянок кров’яними масами, з-за чого настає збій наповненості серцевих шлуночків.
Основні причини
Описувана аритмія провокується не тільки серцевими захворюваннями, але і порушенням роботи інших органів. Найчастіше аритмія супроводжує такі порушення в роботі організму:
- Кардіоміопатія.
- Серцеві вади.
- Кардіосклероз.
- Інфарктне стан.
- Високий кров’яний тиск.
- Міокардит.
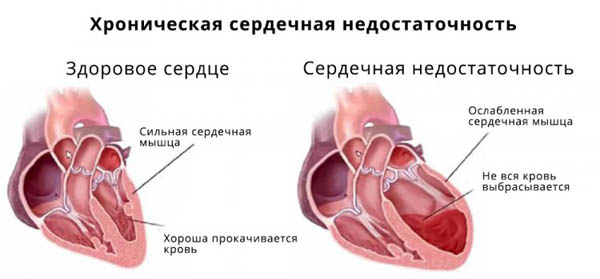
- Серцева недостатність в ускладненій формі.
Рідше фібриляція настає через перенасиченість алкоголем, отруєння при прийомі серцевих глікозидів, адреноміметиків, внаслідок гіпокаліємії, психічних і нервових розладів, при тиреотоксикозі. Коли діагностується ідіопатична аритмія, її причини часто залишаються не до кінця вивченими, незважаючи на ретельне і тривале обстеження.
Про основні симптоми
Проявляється хвороба по-різному, все залежить від її прогресуючої форми, фізичного стану клапанного апарату і міокарда, визначених особливостей організму людини і його психічного поведінки. Важко переноситься тахісистолічна аритмія. Вона супроводжується задишкою, частим і некомфортним серцебиттям, характерною болем у серці.
Спочатку ця патологія проявляється приступообразно, але частота пароксизмів строго індивідуально залежна. Практика показує, що у деяких пацієнтів, які перенесли пару мерцательных нападів у передсердях, діагностується персистуюча форма хвороби. Інші ж люди переносять тільки нетривалі і вкрай рідкісні пароксизми, не тягнуть прогресування патології.

Причини виникнення аритмії виявляються різними способами. Коли хвороба виявляється тільки після медичного обстеження, у людини є підвищений страх, пітливість, тремтіння, загальна слабкість, хаотичне серцебиття, поліурія.
Якщо частота серцебиття сильно збільшується, настає непритомність, запаморочення, дають про себе знати напади Морганьї — Адамса — Стокса. В результаті нормалізації синусовых ритмів зникає симптоматика патології. Якщо має місце постійна форма аритмії, людиною з плином часу вже не відчуваються характерні ознаки.
Можливі ускладнення
Основні ускладнення описуваної аритмії представлені такими хворобами, як серцева недостатність, тромбоемболія. Якщо розвивається мітральний стеноз, відбувається закупорювання атріовентрикулярного отвору утворюється тромб, що стане приводом зупинки серця, тобто настає раптова смерть.
При надходженні внутрішньосерцевих тромбів у крові часто настає тромбоемболія різних органів. Більшість з них надходить в церебральну судинну систему. З практики відомо, що кожен 5-й ішемічний інсульт є результатом цієї патології.
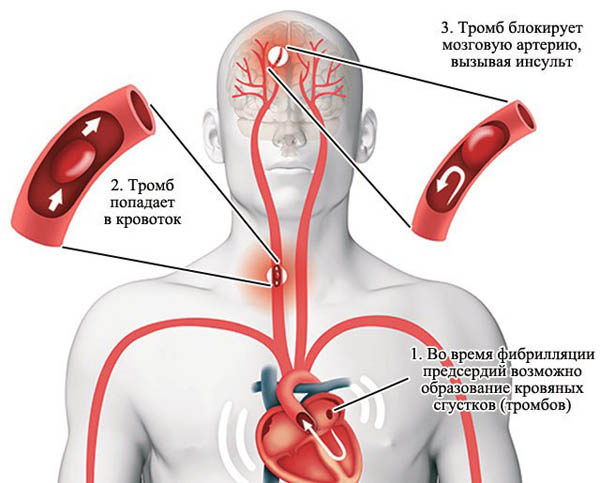
У групу ризику входять пацієнти похилого віку, люди, які мають в анамнезі тромбоемболію різної занедбаності, нестабільний артеріальний тиск, цукровий діабет. Останнє захворювання як ускладнення проявляється у пацієнтів з порушеною функцією серцевих шлуночків, які страждають вадами серця. При наявності гіпертрофічній кардіоміопатії та мітрального стенозу серцева недостатність може призвести до набряку легенів і серцевій астмі.
Левожелудочковый недолік проявляється в результаті неправильного спорожнення відповідної частини головного органу, з-за чого відбувається підвищення тиску в легеневих судинах. У складних випадках настає аритмогенный шок як наслідок низького серцевого викиду.
Визначення діагнозу
Стандартно аритмія миготливого виду виявляється вже в ході фізикального обстеження. Невпорядкований характерний ритм відчувається при перевірці периферичного пульсу. Також проявляється неритмічність в сердечних тонах, зокрема помічаються коливання в їх гучності. При виявленні таких відхилень людина направляється на огляд до кардіолога.
Діагноз встановлюється за допомогою проведення електрокардіографічного обстеження. Якщо має місце мерехтіння передсердь, на ЕКГ відображається хаотичне розташування шлуночкових комплексів QRS, в той час як відсутні позначки Р, вказують на скорочення передсердь.
При наявності трепетаний замість зубців Р відзначаються передсердні хвилі. Добове ЕКГ дозволяє контролювати серцеві ритми, при цьому визначається форма аритмії і протяжність пароксизмів, їх взаємозв’язок з надаваними навантаженнями.
Якщо говорити про тести з ухилом на фізичні навантаження (тредміл-тест, велоергометрія), вони спрямовані на визначення симптомів ішемії міокарда. З допомогою даних досліджень фахівцем підбираються антиаритмічні медикаменти.
В ході поведінки ехокардіографії встановлюються розміри серцевих порожнин, виявляються можливі тромби. Можна також визначити ступінь ураження перикарда, клапанів, кардіоміопатії, оцінити систолическую і діастолічну функцію лівого серцевого шлуночка.
Ехокг дає можливість призначити максимально ефективну антиаритмічну та антитромботичну терапію. Більш детальну візуалізацію органу дозволяють отримати процедури МРТ, МСКТ.
Вибір методу лікування цієї патології визначається за допомогою електрофізіологічного чреспищеводного дослідження. Так встановлюється прогресування аритмії, що важливо при плануванні введення кардіостимулятора (штучний водій ритму), здійсненні катетерної абляції.
Як лікувати хворобу?
Вибір ліків і препаратів спрямований, насамперед, на відновлення синусовых ритмів, на підтримання їх на належному рівні. При належно організованої терапії запобігають:
- Рецидиви фибрилляционных нападів.
- Контролюється і нормалізується частота скорочень в серце.
- Здійснюється дієва профілактика тромбоемболічних патологій.
Щоб купірувати пароксизми аритмії, рекомендується використання Новокаїнаміду, який застосовується внутрішньовенно, Аміодарону (всередину і внутрішньовенно), Химидина (також всередину). Важливий контроль при такому лікуванні, регулювання електрокардіограми та нормального рівня кров’яного тиску.

Менш вираженим є прийом Дигоксину, Верапамілу, Пропланолола. Лікування подібними медикаментами, таблетками покращує самопочуття людини при зниженні скорочень серцевого м’яза. Рідше виявляється слабкість у тілі, невластива задишка.
Важливо! Якщо не настає позитивний результат від проведеної терапії, стандартно проводиться електрична кардіоверсія. Це застосування імпульсного розряду з метою відновлення нормальних функціональних ритмів.
Під час аритмії, тривалість якої перевищує 48 годин, може розвинутися тромбоутворення. Щоб запобігти настільки небажаний процес, фахівцями рекомендується застосування Варфарину.
Купірувати або зупинити повторний рецидив нападу після стабілізації синусовых ритмів можна за допомогою медикаментів, спрямованих на усунення аритмічних ознак (Пропафенон, Аміодарон).
Якщо ж визначена хронічна форма розвитку хвороби, показане регулярне застосування адреноблокаторів. Зокрема це Бісопролол, Метопролол, Атенолол. Допомагають кальцієві антагоністи, якщо здійснюється контроль над отриманими результатами коагулограми.
В запущеній формі аритмії описуваного типу показано лікування основної причини її виникнення, яке призвело до збою серцевих ритмів. Метод, ефективно усуває «мерцалку серця», полягає в радіочастотному усунення легеневих уражених вен (ізоляція їх устий).
Це інвазивний спосіб купірування патології, ефективність якого, судячи з медичної практики, складає більше 60%. Коли діагностовано постійна форма аритмії, пацієнту може призначатися РЧА серця, при якому здійснюється «припікання» спеціальними електродами турбуючого органу.
З народної медицини
Зняти в домашніх умовах недуга, відновити ритми серця допоможуть доступні і прості рецепти:

Скільки живуть з аритмією
Розвиток і перебіг захворювання напряму залежить від причин його виникнення, можливих проявляються ускладнень. Якщо аритмія розвинулася при важких ураженнях міокарда, вади серця, можливий великий ризик виникнення серцевої недостатності. З практики відомо, що несприятливими є ускладнення тромбоемболічного типу, при аритмії зростає летальний результат.
Якщо у людини відсутні хронічні важкі патології серця, він почуває себе задовільно, прогнозування життя більш задовільний. Важливо, щоб пароксизми повторювалися нечасто, яскравий тому приклад – ідіопатична аритмія, яка протікає лояльніше, дозволяє людині витримувати звичайні повсякденні навантаження.
Профілактика захворювання
Первинні профілактичні заходи полягають в інтенсивному і гранично ранньому лікуванні «можливих попередників» аритмії. Це може бути серцева недостатність, підвищений кров’яний тиск. Що стосується вторинної профілактики, вона спрямована на:
При підозрі на миготливу аритмію слід негайно обстежитися у лікаря. Важливо своєчасно виявити погіршення здоров’я, встановити максимально точний діагноз, пройти необхідну терапію.



