Облітеруючий атеросклероз нижніх кінцівок, або периферична хвороба судин, як його прийнято називати на заході, – це широко поширене захворювання, яке часто призводить до втрати кінцівки або навіть загибелі пацієнта.
Захворювання маніфестує як недостатність кровообігу в судинах нижніх кінцівок, викликана атеросклеротичними змінами, часто усугубляемое тромбозами. Безліч людей живе з недіагностованими тяжкими проявами хвороби, ризикуючи своїм життям і здоров’ям кожен день.
Зміст статті
- Етіологія та фактори розвитку патології
- Патогенез і класифікація
- Клінічний перебіг
- Діагностика
- Лікування, реабілітація та трудова експертиза пацієнта
- Висновки
- Відео по темі
- Коментарі
Етіологія та фактори розвитку патології
Найбільш поширена причина хвороби – це атеросклероз, тривало поточний патологічний процес, під час якого стінка посудини стає жорсткою, в ній відкладаються холестеринові бляшки, які є джерелом місцевого запалення.
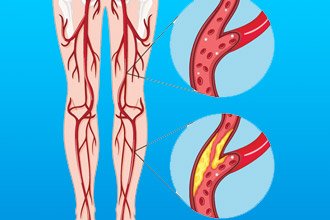 Ці утворення звужують просвіт судини, перекриваючи доступ насиченої киснем крові тканин, а також є винуватцями тромбозу, який несе загрозу не тільки ураженої кінцівки, але і життєво важливим органам.
Ці утворення звужують просвіт судини, перекриваючи доступ насиченої киснем крові тканин, а також є винуватцями тромбозу, який несе загрозу не тільки ураженої кінцівки, але і життєво важливим органам.
Інші причини:
- Діабет – високий вміст цукру в крові ушкоджує артеріальну стінку, сприяючи утворенню тромбів. Часто у людей, що живуть з діабетом, порушений обмін ліпідів і підвищений артеріальний тиск.
- Запалення судин – це стан називається артеріїту або васкулітом, в основному викликаних аутоімунними реакціями організму.
- Інфекції, такі як сальмонельоз та сифіліс.
- Структурні дефекти – патології судин, що виникли на етапі внутрішньоутробного розвитку.
Фактори ризику:
- Кілька випадків смерті від інфаркту міокарда або інсульту в сім’ї
- Вік старше 50 років
- Зайва вага
- Малоактивний спосіб життя
- Куріння
- Діабет
- Артеріальна гіпертензія
- Порушення ліпідного обміну
Патогенез і класифікація
Атеросклеротична бляшка складається з холестеринових відкладень і покрита фіброзними шаром тканини. Серцевина поступово зростає, наповнюючись вмістом і перекриваючи просвіт середніх і великих артерій аж до повної оклюзії. Якщо холестерин проривається в кровотік, відбувається швидке відкладення тромбоцитів і фібрину на ложі бляшки. Так утворюється тромб.
Емболи мають інше походження, будучи частинками пухлини або бородавчастих мас на уражених інфекцією серцевих клапанах. Часом вони формуються, коли існують перешкоди для фізіологічного струму крові – аневризма аорти, вроджені і набуті вади серця.
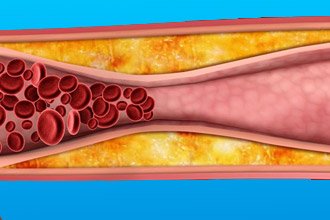 Коли відбувається тромбоз, емболія або травма, хвороба починає маніфестувати гостро. Місце зупинки кровообігу та наявність додаткових судин (колатсралей) визначає тяжкість симптомів і можливий розвиток ускладнень.
Коли відбувається тромбоз, емболія або травма, хвороба починає маніфестувати гостро. Місце зупинки кровообігу та наявність додаткових судин (колатсралей) визначає тяжкість симптомів і можливий розвиток ускладнень.
Існує 4 стадії перебігу хвороби:
- Біль починається при проходженні від 250 до 1000 м.
- Біль починається при ходьбі від 50 до 250 м.
Клінічний перебіг
Тільки близько половини пацієнтів мають скарги. Більша частина симптомів пов’язані з обмеженням кровообігу у ножних м’язах.
 Найбільш частим проявом є біль в одній або обох литках, або стегнах.
Найбільш частим проявом є біль в одній або обох литках, або стегнах.
- Неприємні відчуття з’являються при ходьбі, підйомі по сходах, бігу і припиняються після невеликого відпочинку. Така біль називають переміжної. Вона буває тупий і колючий, супроводжується вагою, втомою в ногах протягом дня.
- Іноді колючий біль, спазми турбують вночі.
Інші симптоми включають:
- Оніміння, поколювання, слабкість в ногах.
- Біль в сідничних м’язах.
- Печіння в ступнях або пальцях ніг.
- Виразки на ступні, не піддаються загоєнню.
- Суха гангрена.
- Зміна кольору кінцівки – синюшність, почервоніння, блідість.
- Втрата волосяного покриву на ногах.
- Імпотенція.
Діагностика
Фізикальне обстеження:
- Класичною ознакою, що лежить в основі протоколу стадіювання захворювання є біль, що виникає при ходьбі.
- Огляд і пальпація на пізніх стадіях допомагають виявити наслідки хвороби – вогнища некрозу та порушеної чутливості
- Також застосовуються спеціальні опитувальники, які заповнює хворий, допомагають структурувати скарги і клінічні прояви для наступного аналізу.
- Вимірювання щиколотково-плечового індексу. Для цього співвідноситься артеріальний тиск на верхніх та нижніх кінцівках.
Інструментальні дослідження:
- Навантажувальний тест передбачає вимірювання тиску в кінцівках до і після бігової доріжки. Також, при виникненні больового синдрому, можливо встановити стадію хвороби.
- УЗД з доплером – дозволяє визначити прохідність і рівень закупорки судини, можливості колатерального кровообігу.
- МРТ – робить можливим візуалізувати місце звуження артерії в деталях і визначити обсяг оперативного втручання, особливо, якщо планується стентування.
- Ангіографія – це діагностичний і одночасно лікувальний метод, оскільки, виявивши звуження артерії, можливо відразу провести балонну дилатацію судини.
Лікування, реабілітація та трудова експертиза пацієнта
Лікування облітеруючого атеросклерозу нижніх кінцівок передбачає контроль артеріального тиску, корекція рівня ліпідів у крові, оптимізація вмісту цукру у хворих на діабет.
Сучасні можливості консервативного лікування:
 Антиагреганти та антикоагулянти – попереджають виникнення емболів і тромбів. Додатковим корисним властивістю цих ліків є розширення просвіту артерій, що полегшує кровотік.
Антиагреганти та антикоагулянти – попереджають виникнення емболів і тромбів. Додатковим корисним властивістю цих ліків є розширення просвіту артерій, що полегшує кровотік.- Тромболітики – розчиняють вже сформувався згусток. Ці препарати призначають тільки в умовах клініки під наглядом лікаря, оскільки при неправильному застосуванні і дозуванні вони можуть викликати кровотечі. Для ефективної дії медикаменти повинні бути введені внутрішньовенно в перші 4-8 годин після розвитку симптоматики. Це головна причина не зволікати зі зверненням до лікаря.
- Препарати, що покращують кровообіг в периферичних судинах – не входять в стандарт лікування, проте надають невелике позитивний вплив на ступінь вираженості симптомів.
Додаткові лікарські засоби:
- Анальгетики – застосовуються з метою купірування больового синдрому. Вони зменшують рівень стресу і заспокоюють пацієнта, однак не варто приймати їх самостійно, оскільки вони змінюють клінічну картину і роблять діагностику більш складною.
- Антигіпертензивні препарати, бета-блокатори, інгібітори АПФ, діуретики контролюють артеріальний тиск.
- Інсулін і глюкозоснижающие препарати – необхідні людям, що живуть з діабетом. Якщо у таких пацієнтів виникають неприємні відчуття в литках і ступнях, треба негайно відкоригувати дозування препарату.
Крім медикаментозної реваскуляризації, існують інтервенційні та хірургічні методи відновлення кровообігу:
- Перкутанна (черезшкірна) балонна ангіопластика
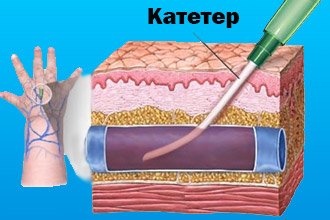 Методика передбачає введення в уражену артерію спеціальний катетер. Під контролем рентгену завдяки контрастній речовині можливо точно визначити місце тромбозу або звуження і розширити його балоном, розташованим на кінці катетера.
Методика передбачає введення в уражену артерію спеціальний катетер. Під контролем рентгену завдяки контрастній речовині можливо точно визначити місце тромбозу або звуження і розширити його балоном, розташованим на кінці катетера.
Після того, як лікар, що виконує процедуру переконається в тому, що кровотік відновлений, пристрій прибирається. Операція проводиться під місцевою анестезією (можливо легке седирование за бажанням пацієнта).
Перевага даної техніки – можливість її проведення під час діагностики локалізації тромбозу, а також відносна дешевизна. Недоліком методу є ризик рецидиву захворювання.
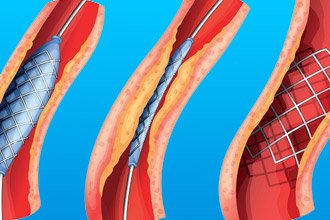
- Стентування
Це установка спеціального металевого каркасу усередині артерії. Пристрій вводиться під контролем рентген-апарату за допомогою катетера. Однак цей метод також недосконалий, стент з часом знову обростає тканиною, у зв’язку з чим може знадобитися повторна операція. Маніпуляція на даний момент має досить високу вартість, в залежності від типу і властивостей самого стента.
- Атерэктомия
Видалення бляшки і утворилися на ній кальцинатів з допомогою спеціального пристрою, який їх «зрізає». Проводиться, як і попередні методики, внутрішньосудинним доступом. Після резекції атероми встановлюється стент. Така технологія запобігає рестенозирование.
- Шунтуючі операції
 Реконструктивні втручання, в основі яких лежить пластику артерії в обхід перешкоди кровотоку. На даний момент застосовуються судини з синтетичних матеріалів, а також аутоимпланты (власні вени).
Реконструктивні втручання, в основі яких лежить пластику артерії в обхід перешкоди кровотоку. На даний момент застосовуються судини з синтетичних матеріалів, а також аутоимпланты (власні вени).
На жаль, іноді лікарям доводиться йти на крайні заходи і проводити ампутацію кінцівок на різних рівнях. Така операція необхідна, якщо розвивається некроз і гангрена, у випадках, коли хвороба виявлена занадто пізно, або прогресує дуже швидко при супутньої патології та попереднє лікування не дало ефекту.
Облітеруючий атеросклероз є важким захворюванням, що обмежує активну діяльність пацієнтів. Після проведеного лікування хворому варто пройти медико-соціальну експертизу (МСЕ) для визначення термінів тимчасової непрацездатності для реабілітації або встановлення групи інвалідності, якщо в цьому є необхідність.
Увазі тяжкості захворювання та особливостей лікування важливо проводити своєчасну профілактику, яка включає наступне:
- Припинення куріння.
- Невелика щоденна активність – навіть пропуск пари зупинок транспорту заради пішої прогулянки додому або вигул собаки мають позитивний вплив на фізичний і емоційний стан.
- Корекція складу щоденного раціону – обмеження вмісту солі та тваринних жирів.
- Підтримка оптимальної ваги.
- Регулярний контроль артеріального тиску.
- У випадку вже існуючих захворювань – виконання призначень лікаря.
Висновки
Облітеруючий атеросклероз судин нижніх кінцівок – це важке захворювання, не завжди успішно піддається терапії, деколи приводить до інвалідизації. Походження хвороби тісно пов’язане з артеріальною гіпертензією, порушенням обміну ліпідів та цукровим діабетом.
Вплив на ці негативні фактори адекватним і контрольованим лікуванням значно покращує прогноз на активну і довге життя.

 Антиагреганти та антикоагулянти – попереджають виникнення емболів і тромбів. Додатковим корисним властивістю цих ліків є розширення просвіту артерій, що полегшує кровотік.
Антиагреганти та антикоагулянти – попереджають виникнення емболів і тромбів. Додатковим корисним властивістю цих ліків є розширення просвіту артерій, що полегшує кровотік.

