Сьогодні все частіше діти народжуються з вадами серця різного ступеня складності. Одним з найбільш распростаненных є дефект міжшлуночкової перегородки. При постановці такого діагнозу дитині не потрібно впадати в паніку – краще дізнатися, наскільки небезпечне захворювання, яке лікування буде потрібно, і як позбутися від подальших неприємностей.
Зміст статті
- Типологія захворювання
- Причини виникнення
- Симптоми
- Характеристика дефекту у дорослих
- Лікування
- Медикаментозна терапія
- Сучасні методики
Типологія захворювання
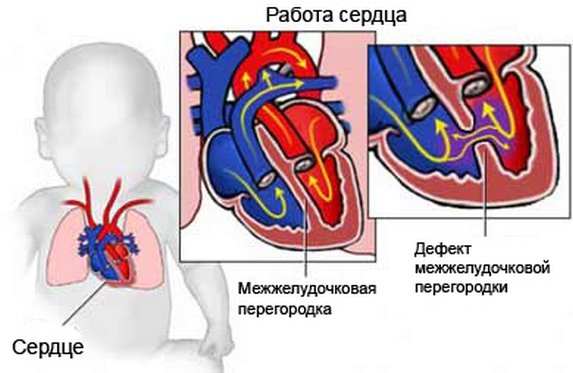
Дефект міжшлуночкової перегородки серця (також іменований як ДМЖП) – порок серця вродженого характеру. При цьому з’являється отвір в перегородці,  розташоване між правим і лівим шлуночком.
розташоване між правим і лівим шлуночком.
Найчастіше дефект міжшлуночкової перегородки серця з’являється спільно з іншими тяжкими вадами, проте може виникати і самостійно. Перші клінічні прояви захворювання виявляє дільничний педіатр. Під час планового огляду фахівець прослуховує грудну клітку новонародженого і фіксує сильні шуми, що свідчать про просочении крові, збідненої киснем, з правого шлуночка у лівий. Далі збагачена і збіднена кров змішуються, внаслідок чого організм недоотримує кисню.
Варто відзначити, що сильний шум в серці добре прослуховується при наявності отвори малого діаметра. Якщо його розмір досягає 3 і більше сантиметрів, то шум буде практично непомітний, але з’являться інші симптоми, що дозволяють вчасно вжити заходів і усунути аномалію.
Дослідження довели, що дефекти міжшлуночкової перегородки поділяються на кілька видів. Це зумовлено розташуванням самого отвору. Сама перетинка складається з м’язової та мембранозній тканини, яка і характеризує різновиди пороку:
- М’язовий. В даному випадку дефект знаходиться посеред м’язової перегородки.
- Фіброзний (мембранозный) фіксують у верхньому відділі фіброзної мембрани.
- Перимембранозный дефект міжшлуночкової перегородки межує з м’язової і фіброзною тканиною, адже отвір знаходиться в місці їх стикування.
Також зустрічається подартериальный тип пороку, він відокремлює шлуночок від аорти, розташовуючись під стулками аортального або пульмонального клапана.
Будь-яке розташування дефектного отвору може нести загрозу здоров’ю дитини. За весь період медичної практики зустрічалися такі розміри дефектів міжшлуночкової:
- Малі – не перевищують 1 см в діаметрі. При цьому в правий шлуночок просочується 25% крові.
- Середні – пропускають в правий шлуночок близько 50% крові, а отвір діаметром в половину аорти.
- Великі їх розміри можуть перевищувати діаметр аорти. При цьому різниця між серцевими шлуночками не спостерігається, адже перемішується вся кров, яка надходить в серце.
При будь-якому дефекті існує ймовірність інфекційного зараження серця. Тому навіть перед незначною операцією (наприклад, у стоматолога), потрібно порадитися з кардіологом і прийняти антибіотики.
Причини виникнення
Конкретних причин, здатних спровокувати дефект міжшлуночкової перегородки у дітей, не існує. Встановлено, що дефектна перегородка виникає в результаті невірного формування серця плоду (в 1 триместрі вагітності).
М’язовий дефект міжшлуночкової перегородки у новонародженого може з’явитися, якщо майбутні батьки знаходяться в групі ризику. В неї потрапляють з наступних причин:
- Генетична схильність. Якщо у когось із майбутніх батьків або їх близьких родичів є дефекти міжшлуночкової перегородки, то у плода є ймовірність придбання даного захворювання, що становить 50%.
- Якщо під час вагітності жінка перехворіла краснухою або іншими інфекційними захворюваннями. При цьому може з’явитися не тільки дефект
 перегородки між серцевими шлуночками, але й інші серйозні патології серця.
перегородки між серцевими шлуночками, але й інші серйозні патології серця. - Якщо при виношуванні жінка зловживала алкоголем або курила.
- Якщо вагітна була змушена вдаватися до невідкладної медикаментозної терапії, приймала медикаменти. Дані дії легко можуть вплинути на розвиток серця плоду, адже більшість з існуючих препаратів категорично протипоказані в період очікування малюка.
- При неправильній методиці лікування цукрового діабету у вагітної. Підвищений рівень цукру в кров’яній плазмі провокує гіперглікемію плода, в результаті чого може з’явитися м’язовий дефект міжшлуночкової перегородки у новонародженого. Те ж саме стосується лікування серцевої недостатності у майбутньої мами.
Також на здоров’я плоду можуть вплинути:
- Вікові зміни вагітної (відноситься до жінок після 40 років).
- Радіаційний вплив на організм.
- Генетичні мутації плода.
- Авітаміноз при вагітності або нестача поживних речовин.
Щоб знизити ризик виникнення внутрішньоутробних порушень, потрібно серйозно підійти до способу життя під час вагітності: відмовитися від шкідливих звичок та берегти своє здоров’я, приймати приписані лікарем вітаміни. Найкраще пройти обстеження обом партнерам ще до зачаття. Це дозволить вчасно виявити патології, інфекції, інші чинники, здатні вплинути на внутрішньоутробний розвиток плода.
Симптоми
Дефект міжшлуночкової перегородки у дітей супроводжується порушенням серцевого ритму, в результаті чого можуть утворюватися тромби, що надходять по судинній системі в легені або головний мозок. Своєчасне виявлення даного відхилення дозволяє уникнути ускладнень.
При виявленні малих дефектних отворів, розміром до 10 мм, враховуються і розміри аорти. Якщо м’язовий дефект міжшлуночкової перегородки у новонародженого становить менше 1/3 частини лівого шлуночка, то з’являються незначні симптоми.
У доношених дітей з нормальною вагою з першого дня після народження прослуховується сильний шум в серці (з боку грудної клітки і спини). Іноді можна відчути тремтіння грудної клітки, якщо покласти руку дитині на груди. Це свідчить про просочении крові крізь отвір вузького діаметру.
У дітей шкільного і дошкільного віку, що мають малі дефекти міжшлуночкової перегородки, внутрисердечные шуми зникають практично повністю. Це обумовлено стисненням межжелудочкового просвіту м’язовою тканиною серця.
Дефект перегородки між шлуночками (серця) середнього ступеня тяжкості – отвір 10-20 мм. До важкого пороку відносять дефект, розміром перевищує 20 мм. Першою ознакою хвороби є гіпертрофія, що характеризується недоліком тілесної маси. Надалі дитина буде повільно набирати вагу, приходячи до дистрофії.
При виявленні злоякісного дефекту междужелудочковой перегородки, з’являються такі симптоми, що свідчать про необхідність термінового звернення до фахівця:
- Дитина часто відривається від грудей, з-за того, що відчуває труднощі при ссанні. В результаті цього малюк не наїдається і втрачає вагу.
- З’являється пітливість долонь і задишка.
- Шкірний покрив стає блідим, з’являється синюшність навколо рота. Під час плачу вона стає більш вираженою.
Якщо ігнорувати серцевий порок, то в результаті недостатнього кровообігу патологія може закінчитися фатально.
При стабільному перебігу хвороби дитина буде регулярно хворіти бронхо-легеневими захворюваннями, спровокованими перевантаженням кола кровообігу легень. З часом інфекції призведуть до погіршення стану хворого.
Якщо дефектну міжшлуночкову перегородку діагностували в 3-4 року (на середній або тяжкій стадії), малюк буде скаржитися на:
- Перебойную роботу серця.
- Серцеві болі, втрати свідомості.
- Задишку в стані спокою (лежачи).
- Кровотечі з носової порожнини.
- Синюшність близько рота, яка стане постійною, ярковираженной.
- Серйозні втрати у вазі і відсталість у зростанні.
- Хронічний кашель.
Лікар за допомогою фонендоскопа вислуховує шум, характерний дефектної перегородці і вологі хрипи в легеневій системі. При пальпації виявить збільшену печінку.
Підтверджено відомості, що цього стану характерні набряки кінцівок, однак у дітей вони не проявляються.
Характеристика дефекту у дорослих
 Раніше не існувало настільки ефективних методик дослідження вад та їх лікування. У результаті багато діти гинули, не досягнувши зрілого віку, але є й ті, які перенесли захворювання і адаптувалися до нього. Найчастіше дефект перегородки між серцевими шлуночками у дорослих виявляють в результаті порушень функціональності судинно-серцевої системи: недостатність серця, аритмії, больових відчуттів у грудній клітці, що супроводжуються вологим кашлем.
Раніше не існувало настільки ефективних методик дослідження вад та їх лікування. У результаті багато діти гинули, не досягнувши зрілого віку, але є й ті, які перенесли захворювання і адаптувалися до нього. Найчастіше дефект перегородки між серцевими шлуночками у дорослих виявляють в результаті порушень функціональності судинно-серцевої системи: недостатність серця, аритмії, больових відчуттів у грудній клітці, що супроводжуються вологим кашлем.
У деяких випадках дефектну перегородку виявляють у жінок під час вагітності. Тоді потрібна невідкладна діагностика та уточнення діаметра пороку. При виявленні малого дефекту не потрібно переривання вагітності або проведення кесаревого розтину, адже жінка може народити самостійно, і це не позначиться на її самопочутті.
При тяжких вадах, виявлених під час вагітності, у жінок виникають проблеми у вигляді збою ритмічності серця, його недостатності, задишки, набряків кінцівок. Ці відхилення можуть спровокувати народження дитини з серцевими патологіями, тому деяким жінкам пологи протипоказані.
Лікування
Специфіка лікування дефектної перегородки полягає в заращивании отвори. Перш ніж призначати оптимальну терапію, лікарі ретельно досліджують серце, з’ясують точні розміри отвору, їх кількість (в міжшлуночкової перегородки можуть утворюватися відразу 2-3).
Якщо виявлені дефекти мають малі розміри, скарг з боку хворого не надходить, його стан стабільно, то є шанс, що через кілька років дитина повністю одужає, без застосування радикальних лікувальних методів. Однак це можливо за умови, що дитина не буде хворіти інфекційними захворюваннями, відчувати стреси або перевантаження.
Медикаментозна терапія
На жаль, медикаментів, що сприяють заращению отвори в перегородці, не існує, тому лікарські препарати призначаються для загального підтримки серця і судин хворого.
- «Анаприлін», «Дигоксин», «Індерал» застосовують для відновлення серцевого ритму, подачі енергії в серцевий м’яз і зниження кисневого дефіциту.
- «Варфарин» або «Аспірин» призначають для зниження тромбоутворення.
- Вітамінні комплекси, «Інозин», «Оротат калію», «Фолієву кислоту», застосовують для підживлення міокарда.
- «Каптоприл» призначають при нестабільному внутрішньосудинному тиску.
Дані медикаменти є дуже серйозними, особливо для лікування дітей. Також важливі дозування. Наприклад, «Каптоприл» відпускають в аптеках у дозі для дорослих. Така кількість лікарського засобу може зашкодити дитині. Призначаючи препарат, лікар пише рецепт, в якому зазначена необхідна доза, відштовхуючись від віку, ваги хворого, виявлених відхилень. Тоді його можна купити вже готовим, розфасованим для разового вживання. Для новонароджених «Каптоприл» фасують у вигляді порошку.
Те ж саме стосується і інших медикаментів, тому самостійно підбирати препарати для лікування, розраховувати дозування і давати їх дітям категорично протипоказано.
Сучасні методики
В якості основного методу лікування дефектної перегородки, використовують оперативне втручання. Досвідчені лікарі рекомендують провести операцію на серці як можна швидше, щоб попередити розвиток ускладнень. Разом з дитиною ростуть і внутрішні органи. З-за цього аномалія може  збільшуватися в розмірах, призводячи до летального результату.
збільшуватися в розмірах, призводячи до летального результату.
Оперативне втручання являє собою усунення дефекту шляхом його зашивання (ця терапія доцільна при невеликому діаметрі). Процедуру проводять в умовах штучного кровообігу. Дитини підключають до спеціального апарату, розрізають грудну клітку і зупиняють роботу серця (на час операції).
При великому дефекті ставлять латку. Такий спосіб усунення отвори в серці може протікати більш травматично, адже не завжди лікарям вдається безперешкодно помістити штучний імплантат в потрібне місце. Тоді виконується розтин правого шлуночка.
Порівняно недавно з’явився эндоваскулярный спосіб усунення дефекту междужелудочковой перегородки. При цьому не вимагається розрізати грудну клітку. Операцію виконують, проколюючи стегнову артерію або вену, а потім вводять спеціальний пристрій – окклюдер, з допомогою тонких катетерів. Далі кровоносна система самостійно доставляє пристрій до серця, і закривається дефект.
По закінченню будь вищеописаною операції отвір, пропускає збіднену кров, усувається, а кровотік нормалізується. Однак якщо оперативне втручання було виконано не вчасно, то через адаптації серцево-судинної системи до обставинам лікарям не вдається повністю нормалізувати внутрішньосудинний кровотік.
Отже, дефект перегородки, розташованої між шлуночками, небезпечний лише в запущених випадках. Сучасна медицина має потрібне обладнання, кваліфікацію, що дозволяє звільняти від захворювань і попереджувати ускладнення, які можуть спровокувати фатальні наслідки. По закінченню лікування рекомендується 1 раз на рік показувати дитину лікаря-кардіолога, щоб оцінити поточний стан його серця. При сприятливому прогнозі лікуючого лікаря, вже через 4-5 років після операції малюк буде абсолютно здоровим.

 перегородки між серцевими шлуночками, але й інші серйозні патології серця.
перегородки між серцевими шлуночками, але й інші серйозні патології серця.

