Зміст
- Роль підшлункової залози
- Дієта
- Народні засоби
- Ліки
- Як впоратися з гострим болем
- Відео по темі
Щоб відновити підшлункову залозу і нормалізувати її функцію, необхідно з’ясувати і усунути причину запалення. Гострий панкреатит найчастіше розвивається через зловживання алкоголю, хвороб сусідніх органів (жовчного міхура і дванадцятипалої кишки), оскільки порушується відтік секрету і ферменти активізуються в підшлунковій.
Хронічний панкреатит часто розвивається на тлі жовчнокам’яної хвороби, виразкової хвороби, дуоденіту, атеросклерозу. Змінюється робота органу раку підшлункової залози та гормонально-активних пухлин, кіст і конкрементів. Щоб налагодити роботу органу потрібно пройти обстеження (УЗД, рентгенограму, КТ) та усунути основну причину патології.
Як відновити роботу підшлункової залози, підкаже лікуючий лікар після постановки діагнозу. Обов’язковий компонент терапії лікувальне харчування, яке допоможе знизити функціональне навантаження на орган і дати йому час на відновлення.
Не обійтися при лікуванні підшлункової залози без медикаментів. В склад комплексної терапії може включатися застосування народних засобів. Чи можна відновити втрачені функції, залежить від патології, яка спровокувала запалення.
Роль підшлункової залози
Підшлункова залоза синтезує гормони і необхідні для травлення ферменти. Протягом доби орган виділяє близько 1,5–2 літрів панкреатичного соку, який на 98% складається з води, а решта це «проферменты», запускають в дванадцятипалої кишці каскад реакцій, завдяки чому в організмі розщеплюються вуглеводи, білки і жири. В секреті підшлункової залози знаходяться і бікарбонати, які нейтралізують кислотність хумуса.
Ендокринна функція панкреаса полягає у виділення гормонів, які регулюють вуглеводний обмін. Так, альфа-клітини синтезують глюкагон, а бета-клітини продукують інсулін. Глюкагон підсилює розпад депонованого в печінці глікогену для того, щоб підтримувати рівень глюкози в крові на постійному рівні. Основна функція інсуліну зниження концентрації глюкози в крові.
Погіршення функцій підшлункової залози позначається на роботі всього організму. При високій концентрації глюкагон має виражену спазмолітичну дію, розслаблюються гладкі м’язи внутрішніх органів, особливо кишечника, що призводить до його атонії. При порушенні секреції інсуліну розвивається цукровий діабет.
Недолік протеолітичних ферментів призводить до погіршення травного процесу. При запаленні підшлункової людина відчуває сильний біль у подложечной області, що може віддавати в ліве підребер’я, ліву лопатку, спину або ж мати оперізувальний характер. Труднощі з травленням призводять до диспепсичним розладів (блювоти, нудоти, діареї).
Дієта
При гострому панкреатиті рекомендується на декілька діб відмовитися від прийому їжі. При надходженні у шлунок їжі починають синтезуватися гормони, які стимулюють виділення панкреатичних ферментів, а з-за запального процесу це значно погіршує стану органу. Лікувальне голодування допоможе знизити вираженість больового і диспепсичного синдрому.
Через 48-72 години можна починати їсти, при цьому необхідно дотримуватися лікувальної дієти, яка не буде перевантажувати травну систему. При панкреатиті призначається дієта No 5. Вона забезпечує хімічне, механічне і термічне щадіння органів шлунково-кишкового тракту, зменшує больовий синдром, знижує секреторну функцію підшлункової залози, відновлює метаболізм.
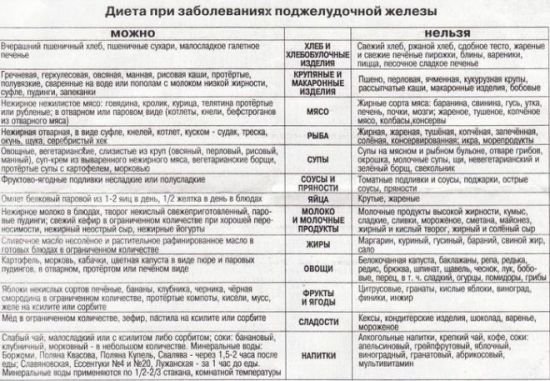
У період загострення показана дієта No5П (1 варіант), у міру поліпшення стану хворого переводять на дієту No5П (2 варіант)
Дієта No5П низькокалорійна, містить фізіологічну норму білка, але різко обмежує вживання жирів і быстроусвояемых вуглеводів. Повністю виключаються страви, що стимулюють секрецію підшлункового соку і продукти, які містять велику кількість клітковини. Всі страви повинні бути рідкими або напіврідкими.
Допускає вживання тільки відвареної або приготованої на пару їжі. В раціоні можуть бути присутніми сухарі, круп’яні супи на овочевому бульйоні, крем-суп на слабкому м’ясному бульйоні, парові котлети з нежирного м’яса, курячі яйця (некруто), протерті каші, приготовані без молока, компоти, неміцний чай.
Такої дієти необхідно дотримуватися 5-10 днів. Вона допоможе підтримати підшлункову залозу і прискорить відновлення органу.
Після стихання запалення хворого переводять на другий варіант дієти No5П. Необхідно підвищити в раціоні кількість білка до 120 грам, а жиру обмежити до 60-70 грам. Всі ще забороняється включати в меню страви, які містять екстрактивні речовини, стимулюючі відділення панкреатичного соку.
 Харчування при захворюванні підшлункової залози
Харчування при захворюванні підшлункової залози
Пацієнт може вживати в їжу:
- овочеві супи (капусту можна додавати) з додаванням круп і вермішелі;
- протерті м’ясні страви;
- рибні страви (можуть подаватися шматком або рубаними);
- молочні та кисломолочні продукти;
- овочі (картопля, морква, буряк, гарбуз, кабачок);
- компоти, киселі, желе.
Подібної дієти потрібно дотримуватися тривалий час, від 3 місяців до року. Оскільки потрібно і термічне щадіння травного ТРАКТУ, то не можна вживати занадто гарячу або холодну їжу. Дієтичне харчування підбирається в залежності від захворювання, його стадії і вираженості, тому точний список дозволених і заборонених продуктів, надасть лікуючий лікар.

Поліпшити роботу підшлункової залози неможливо без дотримання дієтичних рекомендацій
На стані органу, так і всієї травної системи, негативно позначається вживання алкоголю, куріння, нерегулярний прийом їжі, любов до жирної, гострої їжі і фастфуду. Від цих продуктів краще відмовитися зовсім.
Народні засоби
При хронічному запаленні можуть у складі комплексної терапії застосовуватися народні методи лікування. Для відновлення залози використовуються трави, що володіють протизапальними властивостями. Оскільки надмірна кількість соляної кислоти запускає вироблення панкреатичного ферменту, то будуть корисними відвари і настої надають обволікаючу, знеболюючу, антацидний дію.
Поліпшить роботу залози відвар з неочищеного вівса. На 1,5 літра води беруть 100 грам вівса. Суміш варять 40 хвилин на невеликому вогні, потім подрібнюють зерна ступкою і тримають на вогні ще 20 хвилин, потім проціджують. П’ють відвар по 50-100 грам чотири рази в день до їжі.
Допомагає відвар з ромашки, звіробою і деревію. Трави змішують у рівній пропорції. Три столові ложки збору заливають 0,5 л окропу і тримають на водяній бані чверть години, залишають настоюватися на годину і проціджують. Пити відвар по 100 мл три рази на день.
Для відновлення органу народна медицина рекомендує скористатися наступним рецептом: кілограм петрушки залити теплим молоком, таким чином, щоб зелень була повністю покрита, суміш помістити в духовку і дочекатися поки молоко випарується. Приймати засіб потрібно по 3 столові ложки кожні півтори години.
Корисний для підшлункової залози чорничний чай, приготований з 1 чайної ложки чорничних листя. Випивати треба по два – три склянки напою в день. Після переїдання, вживання алкоголю можна допомогти органу очиститися. Залозу змушують працювати правильно фініки, уживані натщесерце. Потрібно з’їдати близько 15 штук. Добре зарекомендувала себе триденна грушева монодієта.

Скористатися народними засобами можна тільки поза загострення патології
Будь-яке доповнення до лікування, будь то прийом відварів або введення продукту, повинно узгоджуватися з лікарем, оскільки навіть незначне розширення дієти в гострий період може призвести до погіршення стану. Крім того, лікар, даючи рекомендацію, врахує і супутні захворювання.
Ліки
Допомогти підшлунковій залозі у виконанні функцій мають ферментні препарати. Вони відновлюють травний процес і знімають тим самим навантаження з залози, синтезується менше панкреатичних ферментів і запалення зменшується.
Розроблено безліч засобів, але всі вони схожі за складом. Діюча речовина в них панкреатин, який є екстракт підшлункової залози і містить у великих кількостях компоненти (ліпазу, амілазу, протеазу), що розщеплюють поживні речовини. Лікар може призначити:
- Креон;
- Мезим форте;
- Панзинорм;
- Фестал;
- Панкреатин.
При загостренні хвороби призначаються ліки, які сприяють зменшенню синтезу соляної кислоти. Підвищена кислотність шлункового соку посилює симптоми хвороби, може призводити до запальних процесів в дванадцятипалої кишці і погіршувати стан підшлункової залози.
Щоб нормалізувати кислотність лікар призначає антацидні засоби. Як правило, вони рекомендовані тільки на час загострення хвороби, але якщо крім панкреатиту виявлено гастрит, то може знадобитися тривала терапія. До антацидним препаратів належать:
- Омез;
- Гетрокалм;
- Зантак;
- Ацидекс;
- Ацилок.
Антисекреторні засоби показані при порушенні секреторної функції клітин шлунка. Без їх застосування не вдасться нормалізувати роботу підшлункової. До цієї групи засобів належать інгібітори протонної помпи, Н2-гістамінові блокатори, М-холіноблокатори. На відміну від антацидів вони впливають на клітини, що виділяють соляну кислоту, а не нейтралізують кислоту у шлунковому соку.
До антисекреторным засобів відноситься:
- Омепрозол;
- Пантопразол;
- Rabeprazole;
- Ранітидин;
- Низатидин;
- Езомепразол.
Ефект від препарату зберігається протягом доби.
Для зняття больового синдрому можуть призначатися такі анальгетики:
- Папаверин;
- Бускопан;
- Метеоспазмил;
- Баралгін;
- Моваліс;
- Вольтарен;
- Індометацин;
- Ацетамифен;
- Мебеверин.
Також може призначатися симптоматична терапія, яка допоможе впоратися з діареєю, блювотою, жаром. Якщо запалення, спричинене інфекційним агентом, то призначаються антибактеріальні препарати. Медикаментозне лікування повинно рекомендуватися лікуючим лікарем, не може самостійно приймати рішення про прийом того чи іншого ліки.

У хворого панкреатитом налагоджується функція залози протягом 3-12 місяців
Як впоратися з гострим болем
Біль при панкреатиті зменшується, якщо прикласти на область проекції залози холодний компрес і прийняти певну позу: сісти і нахилитися вперед або лягти на бік і підтягти до грудей коліна. В екстрених ситуаціях, щоб зняти напад панкреатиту лікарі призначають прийом міотропних спазмолітиків, які протягом кількох годин знімають спазм гладкої мускулатури і усувають біль. Застосовується «Мебеверин», «Бендазол», «Бенциклав», «Оксибутинін», «Платифілін».
Перша допомога при нападі гострого панкреатиту це лікувальне голодування і прийом спазмолітиків. Часто при вираженому запаленні больовий синдром настільки виражений, що він не купірується Но-шпою або Дротаверином. При сильних болях необхідно звертатися за медичною допомогою.
Лікарі призначать більш сильні анальгетики, що дозволяють позбутися від болю протягом декількох годин. Щоб уникнути розвитку патологічного процесу, потрібно пройти курс медикаментозної терапії та використовувати кошти для підтримки підшлункової залози в період відновлення.
Відновлюється чи підшлункова залоза, можна дізнатися на повторному обстеженні. В деяких випадках, наприклад, при набряку залози з-за гострого панкреатиту, можливе повне відновлення структури. Якщо ж постраждала екзокринна частина органу, то її регенерація відбувається (хоч і повільно), при ураженні ендокринних клітин, структура відновлюється, а ось функція немає.
Ділянки з некрозом не виконують ніякої функції, на них часто утворюються псевдокисты. Тому, чим раніше буде виявлена патологія і чим більше часу витратити на відновлення підшлункової залози, тим більше шансів на нормальне функціонування органу.



