Зміст
- Можливі ускладнення
- Характеристика патологій оперованого шлунка
- Як не допустити розвитку ускладнень і яке потрібне лікування
Хвороби оперованого шлунка розвиваються в результаті хірургічного втручання, так як суттєво змінюються анатомо-фізіологічна взаємодія органів травного тракту і порушується нейрогуморальна функція, що впливає на організм в цілому.
Іншими словами, це ятрогенні захворювання. В залежності від проведеної операції можуть виникнути постгастрорезекционные або постваготомические розлади, відповідно лікар повинен точно знати, яка саме операція була проведена пацієнту.
Можливі ускладнення
Декілька десятиліть тому для усунення виразкової хвороби застосовувалася селективна проксимальна ваготомія. Сьогодні існують медикаменти здатні зменшити вираженість хвороби і скоротити число рецидивів, тому хворі з неускладненими виразками лікуються консервативним шляхом. Ваготомія застосовується тільки для хірургічного лікування деяких ускладнених виразок.
Сьогоднішні лікарі набагато частіше мають справу з постгастрорезекционными порушеннями. У 30-35% людей після видалення частини шлунка і у 15-35% після ваготомії спостерігаються клінічно значущі функціональні та морфологічні порушення.
За статистикою у людей, які були оперовані через виразки шлунка частіше діагностується демпінг-синдром і відкриті виразки співустя, а ті, що оперувалися з-за пухлини шлунка частіше страждають від постгастрорезекционной анемії або дистрофії.
Можна припустити розвиток ускладнень, грунтуючись на характері операції та її причини, а також беручи до уваги інші захворювання травної системи, які погіршують компенсаторну функцію.
Залежить проявляться ускладнення і від виробітку гастроінтестинальних гормонів, які регулюють секреторну функцію, всмоктування, моторку, кровопостачання ШЛУНКОВО-кишкового тракту і його трофічні процеси, а також і від спадковості і зовнішніх факторів, що впливають на адаптацію (шкідливі звички, смаки).
Є кілька класифікацій хвороб. В залежності від виду втручання розлади діляться на 2 види:
- постгастрорезекционные. Сюди відносять демпінг та гіпоглікемічний синдром, відкриті виразки соустья, синдром привідної петлі, дистрофія і анемія;
- постваготомические. Включають дисфагію, гастростаз, рецидив виразок, діарею, демпінг-синдром.

Ставиться діагноз після вивчення симптоматики захворювання, а також на підставі результатів рентгенології та ендоскопії, лабораторних даних
Характеристика патологій оперованого шлунка
У нормі їжа з шлунку поступово надходить у тонкий кишечник малими порціями і протягом декількох годин, при цьому вона відразу розбавляється травними соками. Після операції можливе порушення цього процесу, що призводить до застою вмісту шлунка або, навпаки, до його прискореної евакуації.
Після операції можуть прогресувати інші супутні хвороби, наприклад, холецистит, панкреатит, ентероколіт, гепатит. Може розвинутися рефлюкс-гастрит або рефлюкс-езофагіт.
Демпінг-синдром
Дана патологія виникає набагато частіше, ніж інші ускладнення. При демпінг-синдромі відбувається прискорене скидання їжі з шлунку і швидкий прохід харчової грудки по тонкому кишечнику. В результаті підвищується осмотичний тиск і відбувається проникнення рідини в просвіт кишки.
Прискорене всмоктування вуглеводів викликає синтез інсуліну більше, ніж того потрібно. Негативно впливає на організм і надмірне продукування біологічно активних речовин і гормонів.
Ознаки демпінг-синдрому:
- слабкість;
- підвищене потовиділення;
- прискорене серцебиття і підвищення артеріального тиску;
- блідість або почервоніння шкіри;
- сонливість;
- запаморочення;
- можливий непритомність;
- тяжкість і бурчання в животі;
- діарея;
- нудота, блювання;
- вихід газу із шлунка або стравоходу.
Симптоми відзначаються під час трапези або протягом півгодини після неї, гірше організм реагує на солодкі і молочні продукти. Тривалість нападу від чверті години.
Залежно від тяжкості симптомів розрізняють 3 ступені хвороби. При легкій формі розлади напади не сильно виражені і з’являються періодично, часто після вживання деяких продуктів, тривають недовго.
При середній тяжкості клініка проявляється після вживання будь-яких продуктів, вона більш виражена і тривала. Працездатність падає, хворому доводиться відпочивати після їжі. При тяжкому ступені захворювання симптоматика яскраво виражена, працездатність знижується настільки, що хворий отримує інвалідність.
Постановка діагнозу не викликає труднощів у лікаря. При рентгенодіагностиці спостерігається швидка евакуація їжі зі шлунка і її прискорене проходження по кишечнику. Також діагноз підтверджується характерною глікемічний кривої, яка заміряється після вуглеводної навантаження.
Гіпоглікемічний синдром
Розлад ще називають пізнім демпінг-синдромом. Нерідко ці хвороби проявляються в дуеті, але можуть розвиватися і окремо. Гіпоглікемічний синдром діагностується у 5-10% оперованих.
Після прискореного проходження шлунка їжа виявляється в тонкій кишці, а разом з нею потрапляють вуглеводи. Відразу відзначається багато глюкози в крові і підшлункова залоза виділяє велику дозу інсуліну, це призводить до зменшення концентрації цукру і формування гіпоглікемії.
При нападі хворі відчувають сильний голод, хворобливі спазми в животі, слабкість, пітливість, відчуття жару, відчуття, що земля йде з-під ніг, прискорене серцебиття, тремтіння по тілу, потемніння в очах, можлива втрата свідомості. Симптоми виникають через 2-3 години після їжі і тривають від двох хвилин до двох годин.
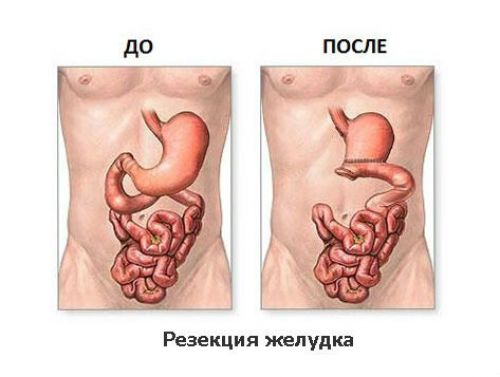
Після операції змінюється робота всього травного тракту
Після вживання хворим вуглеводів глікемічна крива відрізняється різким підйомом і таким же швидким спадом концентрації цукру. Рівень цукру стає нижче, ніж він був.
Синдром привідної петлі
При даній патології порушено виведення вмісту дванадцятипалої кишки і деяка частина їжі потрапляє в приводить петлю тонкого кишечника. Розрізняють функціональний синдром, який розвивається через зменшення моторики кишечника, механічний, який обумовлений певною перешкодою, наприклад, перегином петлі або спайкою.
При даному синдромі хворі відчувають біль під ребрами справа, яка з’являється через деякий час після трапези і стихає після сильної блювоти (у блювотних масах присутній жовч). Часта блювота провокує втрату електролітів, погіршення травлення, зменшення ваги.
Діагноз ставиться на основі даних рентгенодіагностиці. Спеціаліст констатує зупинку контрастної речовини в привідної петлі та зміна її моторики. Іноді в області епігастрію лікар при промацуванні може виявити, що петля розтягнута, це відбувається після сильної блювоти.
Пострезекционная астенія
Формується із-за порушення роботи шлунку, печінки, тонкої кишки, підшлункової залози. Причина патології в малій ємкості шлунка і прискореним скиданням їжі, а також у зниженні вироблення соляної кислоти і пепсину. При розладі у пацієнта виникає втрата ваги, дефіцит заліза, крихкість кісток.
Пептичні виразки
Можуть з’явитися через рік або навіть вісім років після проведеної операції. Клініка захворювання схожа з проявами виразкової хвороби, але симптоми більш виражені. Нерідко виникають кровотечі і поширення виразкового ураження на сусідні органи. Підтвердить утворення пептичної виразки рентгенологічне і ендоскопічне дослідження.
Постгастрорезекционная дистрофія
 Симптоми і лікування хвороб ШЛУНКОВО-кишкового тракту
Симптоми і лікування хвороб ШЛУНКОВО-кишкового тракту
Розлад зазначається у 3-10% випадків. Розвивається хвороба в результаті порушення травної функції і всмоктування, це відбувається із-за недостатньої секреції підшлункового соку і змін у тонкому кишечнику. У постановці діагнозу головну роль грає клініка захворювання. Пацієнт відзначає бурчання і метеоризм, діарею.
Є й ознаки порушення всмоктування, зменшення ваги, нестача вітамінів, раптове скорочення литкових м’язів, ломить кістки). При патології може виникати дисфункція печінки, підшлункової залози, відзначаються психічні розлади (іпохондрія, істерія, депресія).
Постгастрорезекционная анемія
Виникає у 10-15% прооперованих хворих. Може розвинутися залізодефіцитна анемія або дефіцит кобаламін. Залізодефіцитна анемія виникає внаслідок прихованої кровотечі з виразок або ерозій. Анемія цього виду розвивається і через іонізації і порушення всмоктування заліза оскільки слизова кишечника збуджена.
Після хірургічного втручання порушується синтез і змінюється мікрофлора кишечника, а це істотно знижує утилізацію кобаламін і фолієвої кислоти. Недолік цих вітамінів стає причиною мегалобластического кровотворення і анемії.

До хвороб оперованого шлунка призводить не тільки неправильний вибір операції, але і відмова пацієнтів виконувати рекомендації лікаря
Дисфагія
З’являється через кілька тижнів після операції і зникає без медичного лікування через 1-2 місяці. Виникає з-за травми та набряку стінки стравоходу. Серед причин і тимчасова дисфункція кардії. Розвиток розладу через більш тривалий часовий період пов’язують з рубцем в зоні розтину і з рефлюкс-езофагітом. Підтверджується діагноз за допомогою ренгенологии та ендоскопії.
Гастростаз
Розлад виникає в результаті уповільненого спорожнення кишечника. Воно з’являється з-за закупорки вихідного відділу шлунка (механічний гастростаз) або порушення ритму скорочень шлунка, що провокує сильне розтягнення його стінок (функціональний гастростаз).
При патології пацієнт відчуває переповнення у надчеревній ділянці, нудоту, тимчасовий біль. При важких формах хвороби біль присутній постійно, виникає сильна блювота застояним вмістом шлунка. Блювота знімає симптоми, тому пацієнти часто викликають її спеціально.
При рентгенологічному обстеженні виявляють затримку контрастної речовини в шлунку і слабке, поверхневе його скорочення.
Рецидиви виразок
Причиною повторного появи виразок вважається незначно зменшена денервация шлунка і не зменшується вироблення соляної кислоти. Часто рецидиви виразок протікають без яскраво вираженої симптоматики, тому пацієнтів, які перенесли ваготомію, просять протягом п’яти років двічі на рік проходити обстеження.
Діарея
У хворих пронос після вагатомии виникає досить часто. При патології надто швидко відбувається евакуація рідини в кишечник. Це пов’язано зі зміною мікрофлори кишечника, порушенням вироблення і всмоктування жовчних кислот, атрофією слизової, погіршенням роботи підшлункової залози.
Хвороба проявляється проносом, який повторюється 3-5 разів на добу, причому він виникає раптово, супроводжується підвищеним газоутворенням і бурчанням. Пронос відзначається кілька діб, подібне повторюється два рази на місяць.
Як не допустити розвитку ускладнень і яке потрібне лікування
При підготовці до майбутньої операції хворому призначають пройти противиразкову терапію, а при онкології проводяться загальнозміцнюючі заходи і усунення симптомів. Після проведеної операції призначається голод протягом двох днів.

Запобігти розвитку ускладнення після оперування шлунка можливо при правильному виборі способу операції та продуманої реабілітаційною програмою
Потім, при відсутності симптомів застою їжі в шлунку, пацієнт повинен дотримуватися рекомендовану дієту. Навантаження на шлунок збільшується поступово. Якщо синтез соляної кислоти не зменшився, то призначаються антациди. Рекомендована дієта протерта (Р) вона обмежує механічне і хімічне подразнення шлунка.
Протягом 2-5 років після хірургічного втручання пацієнт повинен виключити з раціону легкоусваяемые вуглеводи і свіже молоко. Якщо операція пройшла успішно, то прийому медикаментів не потрібно.
Лікування ускладнень можливе хірургічним або консервативним шляхом. Важлива складова лікування-це дієта. Їжа повинна містити велику кількість білка, нормальну кількість жиру та складних вуглеводів, потрібно прибрати з меню прості вуглеводи.
Медикаменти призначаються залежно від причин захворювання. Так, для поліпшення скидання вмісту шлунка в кишечник рекомендуються прокінетики, для зняття запалення сліпої петлі проводять антимікробну терапію, при тяжкій гіпоглікемії внутрішньовенно вводять розчин глюкози.
Більшість хвороб оперованого шлунка розвиваються через невеликий проміжок часу і стихають протягом року. Хворі повинні ретельно стежити за своїм самопочуттям і повідомляти лікаря про найменші порушення травлення, щоб проводилася своєчасна медикаментозна або дієтична корекція. З диспансерного обліку хворі знімаються після трьох років відсутності ознак розвитку хвороб оперованого шлунка.



