Зміст
- 1 Причини гострого гастриту
- 2 Загострення гастриту
- 3 Що можна їсти при гострому гастриті
- 3.1 Перший день захворювання
- 3.2 Другий і третій день
- 4 Рецепти страв при гострому гастриті
- 4.1 Супи
- 4.2 Каші
- 4.3 Киселі
- 5 Важливі зауваження
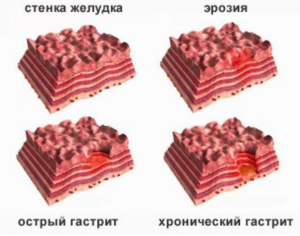
Гострий гастрит і загострення хронічного гастриту – два різних явища.
Гострий гастрит вимагає негайного звернення до лікаря. Якщо не вдається потрапити на прийом до гастроентеролога в перший день захворювання, необхідно викликати «швидку допомогу» або самостійно прибути в лікарню. Дуже часто гострий гастрит вимагає госпіталізації з-за тяжкості стану пацієнта та з метою запобігання погіршення стану.
Причини гострого гастриту
 Гострий гастрит розвивається на тлі таких обставин:
Гострий гастрит розвивається на тлі таких обставин:
- Отруєння кислотами;
- Отруєння лугами;
- Висока доза деяких лікарських засобів;
- Радіаційне ураження.
В області шлунка виникає гостра, важко переноситься пекучий біль. Напад болю може вражати не тільки епігастральній ділянці, але поширюватися на всю порожнину живота. Пацієнт відчуває загальне нездужання, у нього спостерігаються нудота і блювота. Починає крутитися голова і приходить виражена слабкість. Клінічна картина нагадує картину більшості отруєнь.
Після купірування гострого гастриту, він може перейти в хронічний (так частіше усього і буває).
При цьому хронічний гастрит – це самостійне захворювання, протягом якого спостерігаються загострення.
Такі загострення іноді помилково називають гострим гастритом, хоча це два різних за етіологією захворювання.
Загострення гастриту
Загострення гастриту буває сезонним і найчастіше відбувається в осінні і весняні місяці. Дотримання дієти практично зводить нанівець можливість загострення.
Порушення дієти та здорового способу життя в цілому – найбільш часті причини загострень.
Серед таких порушень:
- Вживання алкоголю;
- Куріння;
- Вживання деяких видів препаратів в таблетках замість рекомендованих капсул, ін’єкцій, супозиторіїв;
- Вживання жирної, смаженої, гострої, кислої їжі;
- Занадто висока або занадто низька температура їжі та / або пиття (оптимальна температура коливається між 18 і 60 градусами);
- Вживання кави, какао, нерозбавленого фруктового або овочевого соку, насіння, горіхів, сухариків, чіпсів, солодких газованих напоїв;
- Вживання фаст-фуду;
- Вживання несвіжої їжі.




Гострий гастрит або загострення хронічного проявляється наступним чином:
- У верхній частині живота виникає і зберігається пекуча гостра або виснажлива ниючий біль («голодні» болі зникають ненадовго після прийому їжі, інші види болю, навпаки, виникають відразу після їжі);
- Виникає нудота і періодично блювота;
- Відсутній апетит, іноді запах їжі і навіть спомин про неї викликає огиду;
- Виникає відрижка, іноді смердюча;
- Спостерігаються метеоризм і здуття живота;
- Після їжі з’являється відчуття розпирання і переповнення живота;
- У важких ситуаціях виникає втрата ваги.
Напад (загострення) хронічного гастриту купірується в амбулаторних умовах, якщо немає ознак загрозливого для життя стану: нестримної блювоти, шлункового чи кишкового кровотечі, різкого зниження кров’яного тиску, різкого підвищення температури.
Підтримуюча терапія при загостренні гастриту триває близько двох тижнів.
При цьому дотримується така ж дієта, яка показана при істинному гострому гастриті. Це єдине, що об’єднує два різних захворювання.
Що можна їсти при гострому гастриті
Перший день захворювання
Головне в перші дні дієти – усунення причини виникнення хвороби.
В першу чергу пацієнту потрібно дати випити не менше 2-3 стаканів теплої води і викликати блювання, натискуючи на корінь язика пальцем. Викликати блювоту слід до тих пір, поки у блювотних масах не залишається тільки жовч без домішки залишків їжі та інших сторонніх речовин.
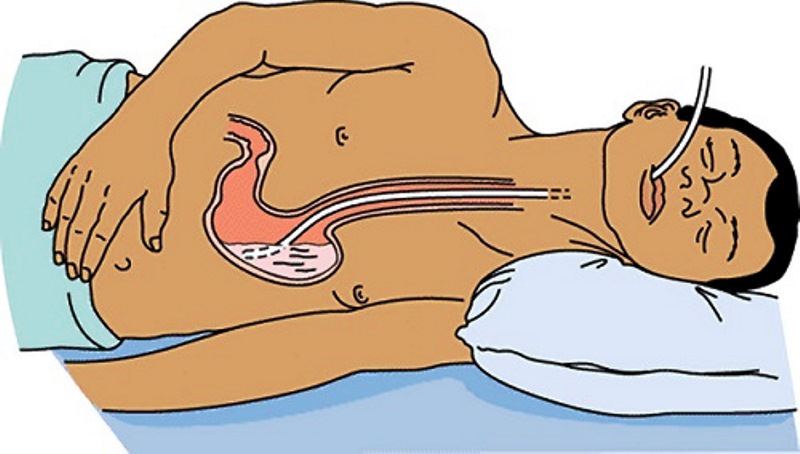 Якщо гастрит виник на тлі токсикоинфекционного або хімічного отруєння, то промивання шлунка необхідно проводити в умовах стаціонару з використанням шлункового зонда. В крайньому разі медичний працівник може прийняти рішення промити шлунок поза межами медичного закладу, якщо ситуація невідкладна.
Якщо гастрит виник на тлі токсикоинфекционного або хімічного отруєння, то промивання шлунка необхідно проводити в умовах стаціонару з використанням шлункового зонда. В крайньому разі медичний працівник може прийняти рішення промити шлунок поза межами медичного закладу, якщо ситуація невідкладна.
При звичайному загостренні хронічного гастриту промивання шлунка не потребується.
У першу добу гострого гастриту і загострення хронічного їжа не беремося. Показано тільки рясне тепле дробове пиття (по кілька ковтків кожні півгодини). Пити можна практично без обмежень:
- Звичайну чисту воду кімнатної температури,
- Теплу воду, підсолоджену медом,
- Неміцний чорний чай,
- Зелений чай,
- Відвар шипшини,
- Настій м’яти і ромашки.
 Цукор класти не потрібно, всі напої допускається підсолоджувати тільки медом
Цукор класти не потрібно, всі напої допускається підсолоджувати тільки медом
Чаї та настої повинні бути охолоджено до 50 градусів. Якщо у пацієнта з загостреним хронічним гастритом знижена кислотність, то рекомендується додавати в напій сік лимона. При підвищеній кислотності лимонний сік протипоказаний.
З другого дня хвороби / загострення дозволений прийом їжі, якщо стан пацієнта дозволяє. При гострому гастриті оцінку стану дає лікар, при загостренні хронічного – рішення може прийняти сам пацієнт. Їсти можна тоді, коли біль не виражені, немає нудоти і блювоти, їжа не викликає відрази.
Якщо пацієнту не дозволено приймати їжу на другий день, йому для підтримки нормальної роботи організму призначають крапельниці з розчинів глюкози, фізіологічним розчином, препаратами калію. Питання про лікувальному харчуванні в цьому випадку вирішується лікарем.
Другий і третій день
З другого дня водно-чайна дієта розширюється. Пацієнт може приймати рідку і напіврідку їжу. Але повинен дотримуватися принцип максимального щадіння слизової оболонки шлунка – термічного, хімічного, механічного. Це означає, що температура їжі не може бути низькою, ні високою; смак їжі передбачається нейтральний, ні в якому разі не гостре, не мариноване, не солоний, без спецій і підсилювачів смаку; їжа повинна бути однорідною, без шматочків, крупинок, волокон.
 Приймати їжу потрібно дрібно — 5-6 разів на день через рівні проміжки часу.
Приймати їжу потрібно дрібно — 5-6 разів на день через рівні проміжки часу.
Не допускається тривала перерва між прийомами їжі, шлунок слід привчати у постійній роботі з малими порціями.
У цей період (2-3 день) показано супи-пюре, рідкі каші, киселі, яйця всмятку.
Супи-пюре не повинні містити м’яса, птиці, риби, картоплі. Ці продукти важко засвоюються, поки слизова оболонка збуджена і ще не відновилася. Переважно це круп’яні й овочеві супи, приготовані без тваринних жирів.
Каші на столі хворого гастритом в гострій формі або в період загострення можуть бути рисові, гречані, вівсяні, манні, пшеничні. Їх слід варити на воді, збивати в блендері до стану пюре або подрібнити міксером. Консистенція каші повинна бути як у густого киселю або промислового дитячого харчування для дітей першого року життя. Не рекомендують у другій і третій день дієти при гострому гастриті перлову, кукурудзяну, пшоняну кашу з-за великої кількості в них грубих харчових волокон. Згодом такі крупи вводять до складу мультизлаковых каш і різних супів.
 Не придатні для харчування хворих гастритом каші швидкого приготування. По-перше, в їх складі занадто високо вміст простих вуглеводів, по-друге, вони містять консерванти, по-третє, пластівці оброблені настільки, що містять в собі нічого корисного.
Не придатні для харчування хворих гастритом каші швидкого приготування. По-перше, в їх складі занадто високо вміст простих вуглеводів, по-друге, вони містять консерванти, по-третє, пластівці оброблені настільки, що містять в собі нічого корисного.
Кисіль потрібно варити на крохмалі. Не допускається готувати кисіль з брикетів – в ньому багато консервантів і цукру.
При неможливості готувати собі їжу самостійно у тому вигляді, в якому її дозволено вживати, варто звернути увагу на промислове дитяче харчування – супи-пюре, каші, фруктові пюре.
Пити можна практично без обмежень.
Не можна тільки пити міцний чай, какао, газовані солодкі напої, концентровані та пакетовані овочеві і фруктові соки.
Лікувальну мінеральну воду призначає лікар, вживати її самостійно не потрібно – це може ще більше нашкодити слизовій оболонці шлунка.
 Від хліба краще відмовитися на перші дні дієти
Від хліба краще відмовитися на перші дні дієти
В крайньому випадку дозволяється з’їсти шматочок вчорашнього білого хліба. Чорний хліб, здоба, кондитерські вироби з тіста протипоказані на будь-якій стадії гастриту.
Якщо того вимагають обставини, то подібне меню при гострому гастриті можна розтягнути на тиждень.
По закінченні гострого стану можна переходити на звичайний режим харчування: парові м’ясо, рибу і птицю; парові овочі; овочеві і круп’яні супи, супи на неміцних м’ясних і рибних бульйонах; каші; молочні продукти; розбавлені водою соки.
 Оптимальна температура їжі на ці дні 18-50 градусів, у наступні – 15-60 градусів
Оптимальна температура їжі на ці дні 18-50 градусів, у наступні – 15-60 градусів
Рецепти страв при гострому гастриті
Ось рецепти деяких страв, дозволених до вживання при гострому гастриті або загостренні хронічного гастриту.
Супи
- Рисовий. У окріп покласти цибулю кубиками і моркву соломкою, проварити, всипати рис і довести до готовності. Посолити і збити в блендері.
- Гречаний. Готується таким же чином, як і рисовий. Для поліпшення консистенції перед збиванням в суп можна додати ложку рослинного ароматного масла.
- Вівсяний. Крім цибулі, моркви і вівсяних пластівців у такий суп можна покласти солодкий перець. Спершу овочі відварюють, потім засипаються вівсяні пластівці. Вівсяний суп теж належить збити.
- Овочевий. У окріп покласти цибулю, моркву, солодкий перець, брокколі, цвітну капусту, кабачок і відварити. Додати свіжу зелень і пюрировать в блендері.
- Гарбузовий. Цибулю, моркву, шматочки гарбуза покласти в киплячу воду і трохи проварити, всипати трохи. Додати трохи питних вершків для пом’якшення смаку і пюрировать.





Каші
- Рисова. Перед приготуванням рис замочують, щоб «вимити» надлишок крохмалю. Промитий рис засипають у окріп, розмішують. Варять спершу 5 хвилин на сильному вогні, потім доварюють на малому. Пропорції крупи і води – 1:4. Варити потрібно до повного розварювання крупинок і придбання кашею слизових властивостей.
- Гречана. Гречана каша вариться в пропорції 1 частина води і 1 частина крупи. Крупу потрібно висипати в термос і залити окропом. Каша готова після повного набухання крупи – приблизно через 3-4 години. Після кашу потрібно подрібнити в блендері. Рецептура з замочуванням гречки в холодній воді без варіння не підходить для хворого гастритом в гострій стадії, оскільки містить багато грубих волокон, впливають дратівливо на випічку.
- Вівсяна. 200 пластівців висипати в холодну воду і дати набрякнути. Після набухання зварити, помішуючи, як зазначено на упаковці, протерти або збити.
- Манна. На поверхню гарячої води (1 л) висипати 3 ст. ложки манної крупи. Залишити на чверть години для набухання. Після ретельно розмішати і проварити до готовності. Готову кашу накрити рушником на півгодини, щоб манка остаточно дійшла.
- Пшенична. 200 г мелкодробленой пшеничної крупи або «січки» висипати в 2,5 л киплячої води і варити на мінімальному вогні, постійно помішуючи. Збити міксером або в блендері.





Киселі
- Вівсяний. Залити теплою водою (1 л) вівсяні пластівці (300 г) і залишити на годину для набухання. Ретельно відцідити рідину так, щоб до неї не потрапили крупинки. Рідина розділити на 2 частини, в одній частині розвести крохмаль (100 г), другу частину закип’ятити і вилити в неї крохмальну рідина.
- Льняний. 2 ст. ложки льону замочити у склянці гарячої води на годину. Процідити настій, в рідку частину всипати 1 ст. ложку лляного борошна, ретельно розмішати і залишити ще на годину. Перед вживанням збовтати. Найзручніше готувати лляної кисіль в термосі.
- Фруктово-ягідний. Компот з будь-яких не дуже солодкі і не дуже кислих фруктів процідити, влити розведений в частині компоту крохмаль (1 ч. ложка на 200 мл для рідкого або 1 десертна ложка для киселю середньої густоти). Проварити до загустіння і залишити остигати.



Важливі зауваження
Будь-яку їжу необхідно розжовувати, навіть якщо здається, що в пюре і слизовому супі розжовувати нічого. Просто хоча б перетирати зубами і збагачувати їжу слиною, процес травлення починається у роті. І чим більше слина буде взаємодіяти на їжу, тим більше вона буде адаптованої для хворого шлунка.
Ретельне пережовування їжі – перший крок до здоров’я шлунка.



