Хірургічне лікування виразкової хвороби часом єдиний спосіб врятувати життя людини. Операція при виразці шлунка може бути ургентної, що проводиться за показаннями, що загрожує життю пацієнта, та планову, яка вимагає ретельного обстеження і підготовки. Це крайня міра, до якої вдаються при неефективності інших способів терапії.
Показання до оперативного лікування
Хірургічне втручання при виразковій хворобі проводять, коли консервативні методи лікування не ефективні або існує ризик розвитку небезпечних для життя людини наслідків. Як правило, це планові операції, але існують ситуації, коли показано екстрене оперативне втручання.
Відносні показання
Втручання хірурга вимагає обґрунтованих показань. Виразкову хворобу для початку пробують лікувати медикаментозно. Якщо ж результату немає, або розвинулися непередбачені ускладнення, тоді приймається рішення робити операцію. Відносними показаннями до проведення планової операції є:
- зниження шлункової функціональної активності;
- харчові розлади;
- тривало незагоєна виразка з можливістю переродження в недоброякісне новоутворення;
- порушення функціонування інших органів і систем організму;
- часті рецидиви захворювання з кровотечею.
Абсолютні показання
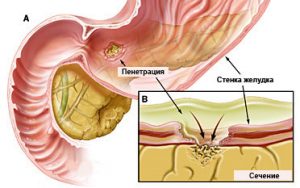 Це незворотній процес, який вимагає лише оперативного втручання.
Це незворотній процес, який вимагає лише оперативного втручання.
Пацієнта терміново оперують при прориві виразки у вільну порожнину живота, а також її пенетрації. Масивні кровотечі, які не вдається зупинити медикаментозно або ендоскопічної тампонадою, стеноз пилоруса, малігнізація виразки — все це показання до ургентному оперативного втручання. В екстремальних ситуаціях, коли потрібно рятувати життя пацієнта, питання про метод лікування не стоїть.
Види операцій та проведення
Оперативне лікування спрямоване на ліквідацію виразкового дефекту в шлунку, відновлення його цілісності та функціональності. Існує кілька методик хірургічного лікування патології, кожна з яких має свої переваги і недоліки. Найбільш ефективні з них:
- Резекція шлунка — видалення ураженої частини органу.
- Пилоропластика — спрямована на усунення стенозу пилоруса і відновлення прохідності цього відділу.
- Ваготомія виразки — розсічення блукаючого нерва і його гілок.
- Ендоскопічне видалення дефектів — найменш травматичний метод, при якому пошкодження слизової оболонки ушивається кисетным швом після висічення країв рани.
- Ушивання — зашивання отвори серозно-м’язовим швом.
Резекція шлунка
Лапаротомическое втручання під інгаляційним наркозом, триває 2-3 години. При цьому видаляють певну частину шлунка, з’єднуючи анастомозом 12-палу кишку з стравоходом. Резекція шлунка — найбільш травматичний, але разом з тим найефективніший метод оперативного лікування виразкової хвороби. В залежності від техніки виконання анастомозу розрізняють такі її варіанти:
- Більрот-1. Залишилася після резекції частина шлунка з’єднують з тонким кишечником «кінець в кінець».
- Більрот-2. З’єднання оперованого органу з кишкою відбувається «бік у бік».
- Гофмейстера-Финстерера. З’єднання органів відбувається «кінець у бік».
Лапароскопія  Дуже вдалий метод для діагностики і оператитивного лікування.
Дуже вдалий метод для діагностики і оператитивного лікування.
Проводиться під загальним наркозом за допомогою оптичного обладнання. Під час операції на абдомінальної стінки робиться невеликий розріз для запровадження інструментарію. За допомогою цієї процедури, можливе видалення виразки шлунка шляхом резекції органу, ваготомії та ушивання виразки. Він менш травматичний, ніж лапаротомія, зменшує крововтрату та час операції, а також ризик розвитку післяопераційних ускладнень.
Ваготомія виразки
Показана при хронічному перебігу захворювання. Ця операція спрямована на перерізання блукаючого нерва, з метою зменшити секреторну функцію шлунка. При цьому загоєння виразкового дефекту відбувається з часом, за рахунок відсутності агресивного дії на нього соляної кислоти. Існує кілька видів операції. При стовбурової ваготомії перерізають нерв і його гілки, що позначається на роботі інших органів, наприклад, підшлункової залози, печінки і кишечника. Тому її використовують рідко. Частіше проводять селективний вид операції, при якому перерізають гілки нервів, що іннервують виключно шлунок.
Ушивання виразки
Органозберігаюча операція, яка проводиться під загальним або комбінованим наркозом. Показана при первинній перфорації. Може супроводжуватися селективної ваготомії при відсутності запального процесу в очеревині. Вшивати виразку можна трьома способами. При першому краю отвору зшивають двома рядами поперечних серозно-м’язових швів, а при другому накладають внутрішній шов через всі шари шлункової стінки і зовнішній, захоплюючий серозний і м’язовий шар. Третій спосіб закриття виразкового дефекту — «тампонада» його сальником.
Пластичні хірургічні втручання 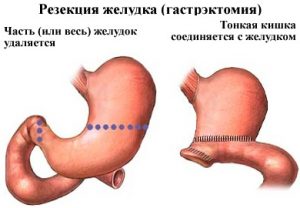 Вид операції залежить від багатьох факторів.
Вид операції залежить від багатьох факторів.
Пластику проводять, якщо виразка шлунка знаходиться в пілоричній частині або 12-палої кишці і при стенозі пилоруса. Щоб їжа не заходила в ці відділи і не травмувала рану, а також для створення сприятливих умов загоєння, роблять шлунково-кишкова співустя. Воно з’єднує шлунок з тонким кишечником. При цьому лужної кишковий сік закидається в шлунок і нейтралізує соляну кислоту, зменшуючи тим самим її агресивний вплив.
Видалення шлунка
Повне або часткове видалення органу показано при поліпозі, онкологічних проявах. Знову виниклі пептичні виразки після резекції шлунка, також будуть серед показань до цієї операції. Вона проводиться під загальним наркозом 3-5 годин. Після трансабдомінального розтину живота хірург відсікає від органу зв’язки, сальник і тонку кишку. Вилучивши його, стравохід з’єднують з кишечником по техніці «кінець у бік».
Гастректомія — крайня міра лікування, якій лікарі намагаються всіляко уникнути.
Наслідки після операцій
Для їх профілактики рекомендується регулярний огляд лікаря, дотримання дієти, обмеження фізичних навантажень. Хірургічне втручання може супроводжуватися низкою наслідків. Одна частина їх пов’язана з порушенням фізіологічної роботи шлунка, друга — післяопераційні ускладнення. Так, після операції можливий розвиток кровотечі, інфікування рани, перитоніт, непрохідність кишківника, а також запалення, розходження і нагноєння швів. Функціональні наслідки:
- демпінг-синдром;
- дефіцит поживних речовин;
- діарея;
- часті здуття живота;
- погіршення апетиту;
- анемія;
- лужний рефлюкс-гастрит.
Період відновлення
Протягом перших трьох післяопераційних діб харчування пацієнту вводиться парентерально. У наступні 5-8 днів харчування проводять дрібними порціями рідкої їжі, поступово збільшуючи обсяг. Суворе дотримання дієти з 5-6-разовим прийомом їжі повинна бути не менше 1,5—2 місяців. Рухову активність дозволяють через 5-7 днів і починається вона з прийняття положення сидячи. Ходити можна через 10 днів, використовуючи абдомінальний бандаж. Поступово збільшуючи фізичне навантаження, проводять заняття з лікувальної фізкультури. Повна реабілітація може тривати від 6 міс. до 1 року.



