Зміст
- При яких захворюваннях бувають кровотечі?
- Механізм розвитку
- Класифікація
- Симптоми
- Як виявити джерело?
- Як відрізнити від внутрішньої кровотечі?
- Особливості при захворюваннях травного тракту
- Лікування та перша допомога
- Відео по темі
Шлунково-кишковими кровотечами в медицині вважають вилив крові в просвіт шлунково-кишкового тракту. Визначення важливо пам’ятати і відрізняти від кровотеч в черевну порожнину, коли джерелом є органи травлення (приклад — розрив кишечника).
Найбільш розвинена судинна мережа в стравоході, шлунку та дванадцятипалій кишці. Тому кровотечі з верхньої частини шлунково-кишкового тракту (ШКТ) відрізняються масивністю крововтрати, швидким формуванням анемії, тяжких шоковим станом пацієнтів.
При яких захворюваннях бувають кровотечі?
Джерело кровотечі може перебувати в різних відділах ШКТ. Ускладнення у вигляді прориву стінки посудини виникає при багатьох захворюваннях, відрізняються по частоті. На першому місці — стравохідні та гастродуоденальні кровотечі. Вони вважаються небезпечними для життя пацієнта.
З нижніх відділів, представлених тонким і товстим кишечником, кровотечі зустрічаються рідше, супроводжують хронічних захворювань, не викликають гостру крововтрату та анемію. Група №1 — представлена найбільш частими причинами, в практиці саме вона є «постачальником» всіх важких випадків. У неї входять:
- виразкова хвороба шлунка і дванадцятипалої кишки (55-80% всіх кровотеч);
- розвиток гострих виразок на тлі стресів, прийому ліків;
- синдром Меллорі-Вейсса;
- розпадаються пухлини;
- ерозивна або геморагічна форма гастриту і дуоденіту;
- портальна гіпертензія при цирозі печінки з варикозним розширенням вен стравоходу, початкового відділу шлунка.
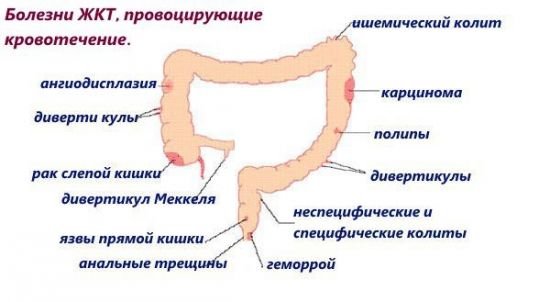
Умовно всі хвороби, що призводять до кровотеч із ШКТ, ділять на 3 групи
Група №2 — об’єднує більш рідкісні причини кровотечі: дивертикули і полипозные розростання в шлунку і дванадцятипалої кишці, защемлення грижі в стравохідного отвору діафрагми, синдроми Раньдю-Ослера і Золлингераэллисона.
Група №3 — складається з патології, яка представляє казуїстичні випадки: хворобу крові (гемофілія, тромбоцитопенические стану, Шенлейн-Геноха), результат променевої хвороби, авітамінозів, рідкісні випадки туберкульозу або сифілісу шлунка, васкуліти геморагічні діатези.
Механізм розвитку
Кровотечі з верхніх відділів ШЛУНКОВО-кишкового тракту при виразковій хворобі, синдромі Меллорі-Вейсса, що розпадається пухлини шлунка відбуваються з артеріальних судин або змішаних (артериально-венозні). При закінчення крові з розширених вен стравоходу за масивності венозна форма порівнянна з артеріальною. Ці види відрізняються важкою крововтратою, шоком.
Ерозивний гастродуоденіт спочатку викликає невелике виділення крові з поверхневих виразок за рахунок пошкоджених капілярів. Але при значній площі ураження, поглиблення процесу руйнування стосуються великих судин. Це також може викликати виражену крововтрату. Подібні небезпечні для життя кровотечі стають причиною летального результату, за різними даними, у 6-20% випадків.
В результаті крововтрати розвивається картина геморагічного шоку на фоні зниження об’єму циркулюючої крові. При порушеної мікроциркуляції в тканинах накопичуються кислотні залишки, виникає ацидоз і кисневе голодування. Процес іде у всіх органах і системах. Якщо втрата крові тривало не заповнюється, порушуються функції органів, відбувається часткова загибель клітин.
Фізіологи називають процес переходом з лабільною стадії в торпидную. Некроз провокує продовження кровотечі. У шлунку спостерігається виникнення нових виразок і ерозій гіпоксичного походження. Утворюється «хибне коло». При тривалій кровотечі настають зміни в системі згортання. У 50% пацієнтів у 2 рази скорочується час згортання і рекальцифікації.
Одночасно підвищується стійкість плазми до гепарину. Стан вказує на розвиток гіперкоагуляції. Продовження захворювання призводить до активації системи противосвертывания, падіння вмісту фібриногену. Затяжне кровотеча з шлунково-кишкового тракту переходить в ДВЗ-синдром (масивне внутрішньосудинне згортання).
Класифікація
В хірургії поширена класифікація Форреста, яка виділяє ендоскопічні ознаки кровотечі. Forrest I — триваючі форми:
- Іа — артеріальний;
- Іб — венозний.
Forrest II — кровотеча зупинена, впевненості у стабільності немає:
- IIa — візуально визначається тромбированная артерія;
- ІІб — у зоні виразки видно розпушений кров’яний згусток.
Forrest III — стабільна зупинка кровотечі, на виразковому дні плівка фібрину. Залежно від ступеня популярні 2 класифікації: клінічна і по гематокріту. Їх на практиці об’єднують. Крововтрату ділять на ступені, відображені в таблиці.
*ОЦК — об’єм циркулюючої крові.
Для визначення крововтрати лікарі користуються таблицею, в якій в залежності від показника гематокриту є дані про норму крові на кілограм ваги пацієнта і дефіциті.
Симптоми
Випадки кровотечі з високо розташованих відділів ШКТ по своєму прояву дуже схожі. Відмінності незначні, але з ним можна більш вірно встановити джерело. Симптоматика складається з ознак геморагічного шоку і гострого недокрів’я (анемії), зовнішніх симптомів.
При гострої анемії, що переходить у геморагічний шок, у пацієнтів виникає:
- раптове запаморочення;
- посилюється слабкість;
- перед очима миготять дрібні плями;
- можливі короткочасні напади з втратою свідомості;
- біль в області серця;
- утруднене дихання.
Під час огляду лікар зазначає блідість, прискорений слабкий пульс (до ниткоподібного»), задишку
Початкова стадія активізує захисні механізми: кров виходить з депо, кровообіг централізується для забезпечення функцій життєво важливих органів. Артеріальний тиск залишається нормальною або підвищується. Падіння тиску вказує на виснаження резервних можливостей і продовження кровотечі, тому є поганим прогнозом.
Показники крові стійко змінюються лише через 12-24 години після початку крововтрати: по гематокріту, кількості еритроцитів, величиною гемоглобіну і кольорового показника можна судити про ступінь крововтрати. Більш точна методика вимірювання ОЦК. До зовнішніх проявів відносяться наступні прояви.
Кривава блювота — частіше буває при ураженні стравоходу і шлунка. Якщо кров витікає із стравоходу, то вона має вишневий колір, рідка або зі згустками. При шлункової блювоті гемоглобін еритроцитів вступає в реакцію з соляною кислотою і утворює коричневий солянокислий гематин. Тому блювота нагадує кавову гущу».
Кров з цибулини дванадцятипалої кишки рідко викликає блювоту. Вона виникає лише при гастродуоденальном рефлюксі.
Чорний баріться стілець (мелена) — може бути і без блювоти, супроводжує кровотеча з виразки дванадцятипалої кишки. При локалізації джерела в стравоході або шлунку поєднується з кривавою блювотою. Чим масивніше кровотеча, тим швидше проявляється мелена. Кров при попаданні в кишечник посилює його перистальтику.
По кольору калових мас проводиться диференціальна діагностика джерела з верхніх відділів ШКТ і товстого кишечника. У нижній частині травного тракту не утворюється солянокислий гематин, тому випорожнення забарвлюються в яскравий малиновий колір. А наявність слизу робить кал схожим на «малинове желе».
Як виявити джерело?
Завдання лікаря не лише встановити джерело кровотечі, але і визначити стан пошкодженої судини (продовжує кровить, є щільний тромб, можливий рецидив). Якщо блювання кров’ю або мелена були в присутності лікаря «Швидкої допомоги», або стаціонару, то факт кровотечі вважається доведеним.
Якщо цього не сталося, то виконується дослідження прямої кишки пальцем. На рукавичці залишаються сліди чорної крові. Приховане кровотеча при хронічних захворюваннях встановлюють з допомогою аналізу калу на реакцію Грегерсена. Для цього необхідно готувати пацієнта: заборонено навіть чистити зуби.
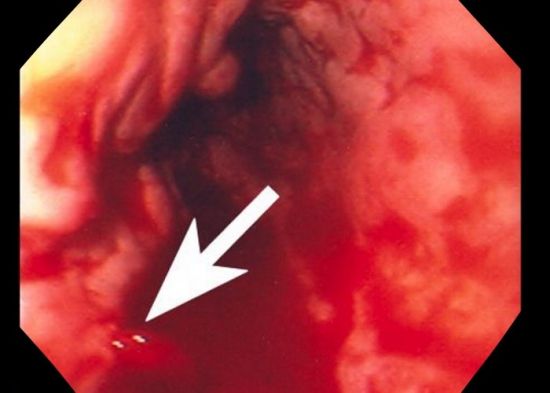
Найбільш точним методом діагностики вважається езофагогастродуоденоскопія ендоскопом
Погіршення стану хворого, зниження тиску, повторний рідкий стілець і блювота вказують на триваючу кровотечу. Як об’єктивної ознаки використовують введення шлункового зонда і промивання шлунка до чистої води. Через годину-півтора зонда знову надходить кров. В стаціонарах хірургічного профілю фахівці з ендоскопії чергують цілодобово. Обстеження внесено в стандарт надання допомоги.
Крім джерела, лікар-ендоскопіст дає висновок: «кровотеча зупинилася» — означає джерело закритий щільним згустком фібрину, малоймовірно повторення на тлі лікувальних процедур, «нестабільний гемостаз» — дефект закривається рихлим чорним згустком, рідше проглядається пульсуючий посудину, залишається загроза повторної кровотечі.
Повторні масивні кровотечі характерні для глибокої виразки по малій кривизні шлунка в проекції лівої шлункової артерії.
Як відрізнити від внутрішньої кровотечі?
У диференціальної діагностики доводиться враховувати симптоми внутрішньої кровотечі. До внутрішньої кровотечі призводять травми, розриви внутрішніх органів, переломи ребер та інших кісток. Загальні ознаки крововтрати ми вже розглянули. Симптоматика залежить від порожнини або органу, куди вилилася кров.
При гемотораксі
Кров потрапляє у плевральну порожнину при переломі ребер. Пацієнт відчуває сильні болі при диханні, утруднення вдиху, з’являється кашель з пінистої кривавої мокротою. На рентгенівському знімку серце зміщене в неушкоджену бік.
При матковій кровотечі
У жінки є болі внизу живота, тиск на анальний отвір. Визначається при огляді гінеколога.
При виливі крові в органи сечовиділення
Кров яскраво-червоного кольору визначається в сечі. Лабораторно виявляють вилужені еритроцити в пошуку рівня ураження.
Особливості при захворюваннях травного тракту
Ми зупинимося на найбільш поширених захворюваннях, для яких кровотечі вважається серйозним ускладненням.
Ерозивний або геморагічний гастрит
На слизовій оболонці шлунка або дванадцятипалої кишки утворюються множинні дефекти поверхневого характеру. На початку хвороби у стінці шлунка судини спазмуються. Це викликає ділянки ішемії (гіпоксії тканин). В результаті вивільняється велика кількість пепсину і гістаміну.
Ці гормональні речовини сприяють крововиливу та набряку слизової, утворення виразок, за кілька днів дефекти досягають розмірів до 20 мм, зливаються у великі виразки. Зазвичай гострий процес, що виникає під дією отруйних або лікарських засобів (Аспірин, Атофан, стероїди).
Гострі виразки можуть бути стресовими. Вони з’являються після травми, опіку, операції, замерзання, сепсису, інфаркту міокарда, нирково-печінкової недостатності. За механізмом не відрізняються від ерозій. Доходять по глибині лише до м’язового шару. В освіті ерозій має значення васкуляризація різних частин шлунка.
Найбільш вразливий кардіальний відділ, оскільки в цій зоні немає підслизового судинного сплетення. Судини входять безпосередньо в слизову.
Синдром Меллорі-Вейсса
На фіброгастроскопії проявляється лінійними поздовжніми розривами слизової стравоходу і кардії шлунка. Частіше хворіють чоловіки 30-50 років. Головна причина розриву судин — раптове зростання внутрішньошлункового тиску через порушення зв’язку в роботі сфінктерів. Розтягнутий шлунок викликає блювоту і розрив слизового шару.
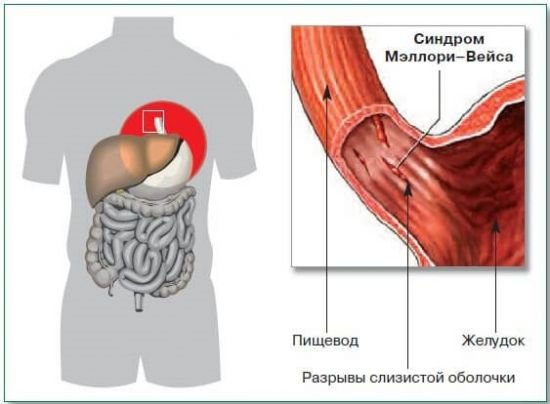
Часто поєднується з іншими хронічними хворобами шлунка, з діафрагмальної грижею
Варикозне розширення вен стравоходу
Вважається ускладненням портальної гіпертензії. Її викликають рак і цироз печінки, рідше — тромбоз печінкових вен. Кровотеча утворюється при значному підвищенні тиску в системі ворітної вени і наявних анастомозах між венами стравоходу та шлунку.
Ці судини стають допоміжними і здійснюють відтік з портальної системи. Руйнування судинної стінки сприяє вплив кислоти і пепсину при гастропищеводном рефлюксі. У пацієнтів часто з-за захворювань печінки порушена згортання крові.
Синдром Золлингераэллисона
Аденома підшлункової залози, звана «ульцерогенной» з-за стимуляції виразки. Розмірами вона досягає до 12 см в діаметрі. Проростає дванадцятипалу кишку
 Що показує аналіз калу на приховану кров?
Що показує аналіз калу на приховану кров?
У половині випадків дає злоякісні метастази в лімфовузли, печінка, легені. Має здатність активізувати секрецію соляної кислоти в шлунку. У 94% хворих виявляють виразку в порожній або дванадцятипалої кишці.
Можливо аденоматозное перебіг хвороби з гормональними порушеннями. Зайвий гастрин стимулює виділення великої кількості шлункового соку, підшлункового секрету, жовчі, порушує співвідношення скорочень сфінктерів. У 1/5 хворих на множинні виразки. Важливо, що захворювання стійке до консервативної терапії. Головне лікування — ваготомія і резецирование пошкодженої ділянки кишки.
Лікування та перша допомога
Запідозрити немедицинскому працівникові кровотеча з ШКТ нескладно за характерною блювоти і проносу. «Швидку допомогу» необхідно викликати негайно, навіть якщо блювота не повторюється. При долікарської допомоги знадобиться:
- укладання потерпілого на бік;
- створення спокою.
Деякі фахівці дозволяють ковтати шматочки льоду. На живіт треба покласти холод.
Тактика лікування визначена алгоритмом надання невідкладної допомоги починаючи з етапу «Швидкої допомоги». У машині хворому вводиться Дицинон, Вікасол, хлористий кальцій, ставиться система з розчином Рінгера. В хірургічному відділенні подальші дії залежать від ступеня крововтрати:
- при 3 ступені — необхідна екстрена операція за життєвими показаннями;
- 2 ступінь — вимагає хірургічного втручання, якщо є ознаки продовження кровотечі, підтверджені фиброгастродуоденоскопией або зондом, повторюваної блювотою і меленою.

Хворому потрібно найшвидша доставка в хірургічне відділення
Інші випадки підлягають консервативному лікуванню під наглядом хірурга. Якщо кровотеча виникла при тромбоцитопенічна станах, хворобах крові, геморагічних діатезах у дітей операція протипоказана.
Консервативне лікування включає:
- постільний режим;
- міхур з льодом на область епігастрію;
- заборона їжі і пиття (питання про дієту вирішується через 1-2 дні після стабілізації стану пацієнта);
- безпосередньо по зонду в шлунок вводять амінокапронову кислоту в охолодженому вигляді з додаванням Адреналіну.
Судити про доцільність переливання крові необхідно у відповідності з рекомендаціями щодо лікування геморагічного шоку. Лікарі розраховують скільки необхідно кровозамінників, еритромаси, свіжозамороженої плазми, кріопреципітату, Реополіглюкіну та інших розчинів. Внутрішньовенно призначаються кровоспинні препарати: Этамсилат, Вікасол, Амінокапронова кислота.
При визначенні обсягу операції орієнтуються на патологію, що викликала кровотечу, ймовірність рецидиву. Найчастіше доводиться вилучати значну частину шлунка, дванадцятипалу кишку, створювати анастомоз для проходження їжі. Якщо краї виразки дозволяють, то проводять ушивання дефектів. Розширені вени стравоходу тампонують спеціальними балонами, перев’язують ліву шлункову і селезінкової артерії.
Методом ендоскопії користуються обмежено. Проводять зупинку кровотечі електрокоагуляцією судини, обробку плазмою в гелієвій середовищі. Кровотечі з шлунково-кишкового тракту — важке захворювання, що вимагає екстрених медичних дій. Тому найкраща допомога — виклик «Швидкої» або доставка пацієнта в найближчий стаціонар.



