Зміст
- Які функції виконує селезінка?
- Як виявляють спленомегалию і гіперспленізм?
- Патології, що супроводжуються збільшенням селезінки
- Як проявляється гіперспленізм при цирозі печінки?
У діагностиці лікарі можуть згадувати спленомегалию (збільшення розмірів селезінки) і гіперспленізм (підвищення її функції). Селезінка розташована під лівим куполом діафрагми. У здорової дорослої людини вона має розмір в довжину 16 см, масу до 150 р. Це один з найважливіших органів імунної системи.
При гиперспленизме у селезінці відбувається надмірне руйнування елементів крові, що проявляється в аналізі зниженим числом еритроцитів, лейкоцитів або тромбоцитів. Гіперспленізм часто супроводжується спленомегалією, але поєднання необов’язково. Підвищення функції може виникати і без спленомегалії.
Які функції виконує селезінка?
Основне завдання селезінки — боротьба з чужорідними агентами в організмі шляхом вироблення достатньої кількості антитіл імунної системи. Вони дозволяють видалити з кровотоку аномальні клітини, мікроорганізми.
Орган покритий щільною капсулою. Всередині паренхіма ділиться на два шари: червона пульпа — основна маса, забезпечує місце для дозрівання клітин крові, утилізації чужорідних частинок, біла — синтезує лімфоцити.
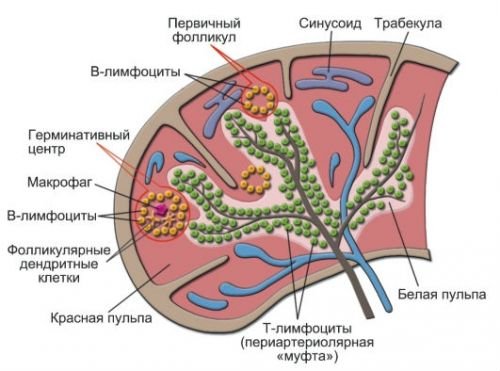
У прикордонній зоні між шарами відбувається розпізнавання і видалення чужорідних мікроорганізмів
Збільшення селезінки викликається інфекційними хворобами і при звичайній функціональної навантаженні. Важкою стадією спленомегалії вважається її зростання понад 20 см, маса від 1000 р. Селезінка виконує 3 основні функції:
- вироблення якісних лімфоцитів, їх дозрівання і диференціювання;
- синтез антитіл до чужорідних агентів, що потрапляють в кровотік;
- руйнування пристарілих клітин крові, їх утилізація.
Крім того, вона бере участь в утворенні жовчі, синтезі заліза, метаболічних процесах. Гіперспленізм з гіпертрофією органу може бути первинним (його причина неясна) і вторинним, викликаним деякими захворюваннями.
Первинний гіперспленізм ділиться на вроджений (при гемолітичній микросфероцитарной анемії, великій таласемії, гемоглобінопатії), придбаний (при тромбоцитопенічній пурпурі, нейтропенії, панцитопенії).
Вторинний гіперспленізм викликають такі захворювання:
- черевний тиф;
- туберкульоз;
- саркоїдоз;
- малярія;
- цироз печінки;
- тромбоз ворітної та селезінкової вени;
- ретікулез;
- амілоїдоз;
- лімфогранулематоз та інші.
Як виявляють спленомегалию і гіперспленізм?
Великі розміри селезінки виявляють пальпаторно при правильному положенні пацієнта (лежачи на правому боці). Рідко в спеціалізованих клініках застосовують сканування органу з міченими ізотопами. Про підвищеній функції селезінки каже зниження кількості клітин крові у звичайному аналізі. Іноді показники компенсуються посиленням кровотворної діяльності кісткового мозку.
Більш точні дані одержують з допомогою ультразвукового дослідження, комп’ютерної томографії
Його навантаження в патологічних умовах здатна зростати в 10 разів. Для виключення впливу проводять дослідження мазка з кісткового мозку. Особливу увагу при цьому звертають на чисельність ретикулоцитів, співвідношення формених елементів червоної і білої крові.
Деякі захворювання діагностуються за наявністю в периферичній крові еритроцитів аномальної (сферичної) форми, клітин-мішеней (при таласемії). Вони функціонально більш слабкі, ніж нормальні клітини, що підтверджується ухвалою осмотичної стійкості.
При виявленні гемолітичних анемій має значення підвищений рівень непрямого білірубіну, зростання показника стеркобіліна в аналізі калу. Особливості клінічних ознак гіперспленізму та його лікування ми розглянемо на прикладі відомих захворювань.
Патології, що супроводжуються збільшенням селезінки
Вроджена гемолітична жовтяниця. Інша назва хвороби — гемолітична микросфероцитарная анемія. У 20% випадків причина невідома, у решти має спадковий характер. Порушення викликають дефект будови еритроцитарної мембрани (оболонки). Вона перетворюється в добре проникну для натрію. Це призводить до збільшення об’єму клітин і сферичній формі.
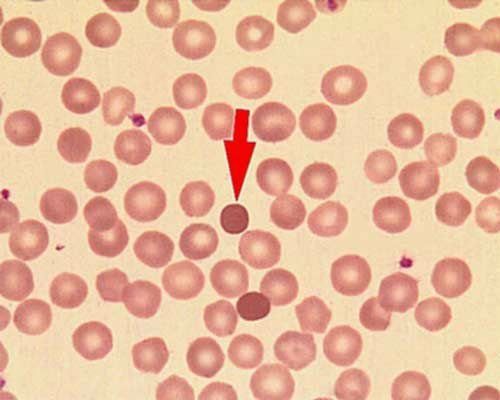
У центрі сфероцитов немає просвітлення
Еритроцити стають крихкими, неповноцінними, піддаються руйнуванню в селезінці (гемолізу). Гіперфункція супроводжується спленомегалією. Захворювання проявляється в ранньому дитячому віці. Протікає з гемолітичними кризами. Симптоми викликаються швидким наростанням анемії, жовтяниці.
У пацієнтів з’являються:
- нудота і блювання;
- болі вгорі живота;
- прискорене серцебиття;
- задишка;
- підвищується температура;
- шкіра стає спочатку блідою, потім жовтяничній.
У дітей кризи провокують гострі інфекції, що протікають важко, можуть закінчитися летально.
Якщо перебіг хвороби бескризовое, основна симптоматика полягає в ознаках слабко вираженої анемії і гемолітичної жовтяниці. Проявляється пізніше у підлітків і дорослих людей. Підвищений рівень білірубіну в половині випадків призводить до розвитку жовчнокам’яної хвороби з нападами печінкової коліки, хронічним холециститом.
При обстеженні виявляють збільшену селезінку, в аналізі крові микросфероцитоз зі зниженою осмотичної стійкості еритроцитів, ретикулоцитоз. По мазку кісткового мозку підтверджується гіперплазія еритроцитарного паростка (при кризі — ретикулоцитопенія і гіпоплазія червоного паростка). У крові збільшується вміст непрямого білірубіну в сечі — уробіліну, в калі — стеркобіліна.
Головним ефективним способом лікування вважається оперативне видалення селезінки (спленектомія) у дорослих в період ремісії, у дітей у віці 3-4 роки. В результаті змінюється форма еритроцитів, їх тривалість життя і стійкість, усувається анемія і жовтяниця. При виявленні каменів у жовчному міхурі проводять холецистектомію.
Велика таласемія
Інші назви захворювання — анемія середземноморська, Кулі. Теж успадковується патологія. Суть неповноцінність еритроцитів — порушення білкових зв’язків в гемоглобіні. Легкі випадки протікають безсимптомно. При тяжкому перебігу пацієнти схильні до будь-яких інфекцій.
При обстеженні виявляють збільшену печінку і селезінку. В крові знаходять типові клітини-мішені, осмотична стійкість еритроцитів підвищена. Характерним є зростання кількості лейкоцитів і ретикулоцитів на тлі нормального рівня тромбоцитів.
Значно підвищений вміст заліза в сироватці крові, помірно зростає концентрація білірубіну. Камені в жовчному міхурі знаходять у ? пацієнтів. У терапії використовують замінні переливання крові. Спленектомія дозволяє тільки позбутися від великої органу, але не є раціональним втручанням.
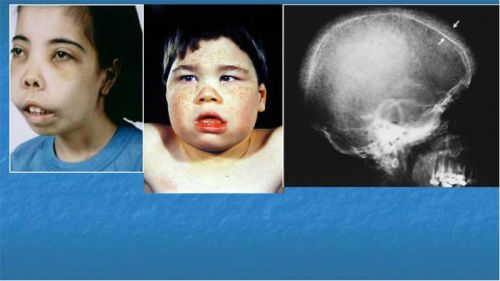
У дитини з таласемією виявляють на тлі жовтого забарвлення шкіри велику голову, виражені щелепи, запалий корінь носа
Тромбоцитопенічна пурпура
Патологія відома, як хвороба Верльгофа, ідіопатична тромбоцитопенічна пурпура. Типово стійке низький вміст тромбоцитів. Характерні ознаки:
- підвищення температури;
- анемія гемолітичного походження;
- неврологічні порушення з-за крововиливів у мозок;
- розвиток ниркової недостатності після крововиливів в паренхіму нирок і розростання фіброзної тканини.
Поширення інфікування вірусом імунодефіциту призвело до переважання серед пацієнтів чоловіків молодого віку, гомосексуальної орієнтації, наркоманів. Часто хворіють люди обох статей, що вимагають частих переливань крові.
При тромбоцитопенії селезінка руйнує тромбоцити синтезуються антитромбоцитарних фактором. Він є антитілом до иммуноглобулину типу G (IgG), рідше до IgM, IgA. Крім цього, спостерігається підвищена ламкість капілярів, нейроендокринні порушення. Не виключається роль бактеріальної і вірусної інфекції.
Причини тромбоцитопенії складаються з підвищеного руйнування тромбоцитів антитілами та скорочення їх тривалості життя (знищення в селезінці і печінці). Захворювання протікає в гострій (у дітей) і хронічній формі.
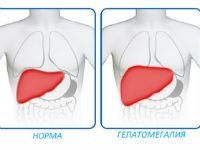 Ознаки гепатомегалії
Ознаки гепатомегалії
Проявляється наступними симптомами:
- крововиливами на шкірі грудей, кінцівок, живота і в підслизовому шарі (у роті, на очних яблуках);
- у жінок матковими кровотечами;
- носовими і шлунково-кишковими кровотечами, з тканини ясен, дрібних подряпин, травм;
- кров’ю в сечі;
- ознаками крововиливу в мозок (парези, паралічі).
Позитивний симптом джгута. Селезінка збільшується лише у 2% пацієнтів. В аналізі крові виявляється тромбоцитопенія, зниження згортання, подовження часу кровотечі, відсутність ретракції кров’яного згустку. В мазках з кісткового мозку видно різке зниження чисельності мегакаріоцитів попередників тромбоцитарного паростка.
Методи лікування залежать від віку пацієнта, форми та тривалості захворювання, відповіді на попередню терапію. Застосовують високі дози кортикостероїдів, переливання тромбоцитарної маси, спленектомія. Найбільш ризикований крок — використання оперативного втручання у випадках неможливості зупинити кровотечу.
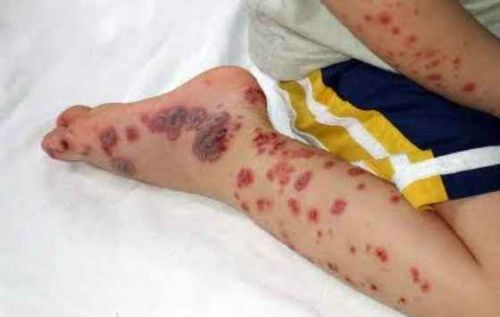
Тромбоцитопенические зміни на шкірі мають різний вигляд
Після спленектомії продовжують терапію кортикостероїдами, імунодепресантами (Азатіоприн), цитостатиками (Циклофосфан). Комплексне лікування дозволяє досягти стійкої ремісії.
Синдром Фелтен
Захворювання відноситься до рідкісних. Для нього характерна тріада ознак: ураження суглобів у вигляді ревматоїдного артриту, лейкопенія в крові, спленомегалія (викликається розростанням червоної пульпи).
Вважається, що хвороба розвивається під впливом тривалого перебігу ревматоїдного артриту. У більшості випадків селезінка пацієнтів починає продукувати антитіла до гранулоцитів, що приводить до їх руйнування. У крові виявляють помірно виражені ознаки анемії і тромбоцитопенії.
У пацієнтів виявляють схильність до повторних інфекційних процесів (частіше ангін). Загострення настає після чергового інфекційного захворювання. У хворих підвищується температура, в крові наростає агранулоцитоз.
Найбільш ефективним методом лікування вважається своєчасна спленектомія. Значне зростання кількості лейкоцитів в аналізі крові спостерігають на 2-3 добу після операції. У терапії ревматоїдного поліартриту використовують загальновизнані схеми.
Лімфогранулематоз
Інша назва — хвороба Ходжкіна. Патологія відноситься до системного пухлинного ураження лімфоїдної тканини, до якої відноситься і паренхіма селезінки. Конкретна причина захворювання невідома. Встановлено, що найчастіше уражаються чоловіки віком 20-30 років з однієї сім’ї, подальший «пік» припадає на літніх людей.
За частотою локалізації:
- на 1 місці — шийні лімфовузли;
- на другому — пахвові;
- на третьому — пахові.
У процес втягуються селезінка, кістковий мозок, печінка, заочеревинні та лімфатичні вузли середостіння. Гістологічна картина показує характерну гранулематозную тканина з нейтрофілами, еозинофілами, плазматичними клітинами, специфічними гігантськими клітинами Ріда-Березовського-Штернберга.
У перебігу хвороби пухлинна тканина розростається і повністю заміщує паренхіму органу.
У рідкісних випадках початковими симптомами є: збільшення парааортальних лімфовузлів, підвищення температури, проливні поти ночами, схуднення. Спленомегалія розвивається в 40% випадків без явищ гіперспленізму. При значному збільшенні виникають тупі болі в лівому підребер’ї.
Пухлина може локалізуватися лише в селезінці, можливий периспленит (запалення тканин навколо капсули), повторні інфаркти з сильними болями. Але така клінічна картина характерна для вираженій спленомегалії.
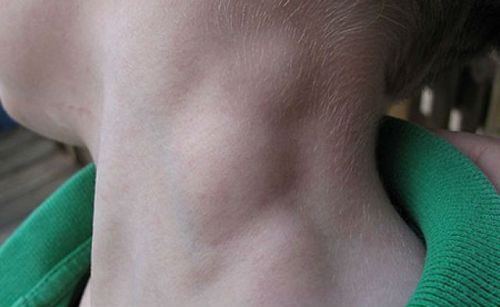
Хвороба починається з локального збільшення шийних лімфовузлів, вони м’які на дотик, безболісні і рухливі
У легеневої тканини відбувається вогнищева або дифузна інфільтрація, у плевральній порожнині скупчується рідина. Лімфогранулематоз часто вражає кісткову систему (хребет, кістки таза і ребер). У пацієнта спостерігаються локальні болі. На залучення кісткового мозку вказує анемія, лейкопенія, тромбоцитопенія.
Пізніше розвивається гепатомегалія зі зміною біохімічних тестів, зростанням білірубіну, падінням білка. Для стадії розгорнутих проявів характерні:
- болісний свербіж шкіри;
- хвилеподібний підвищення температури;
- ущільнення і споювання лімфовузлів;
- симптоми інтоксикації;
- виснаження.
При здавлюванні великими лімфовузлами сусідніх органів може розвинутися осиплість голосу, набряклість рук і шиї (синдром верхньої порожнистої вени), завзятий пронос. У крові виявляють помірну анемію, лімфопенію, нейтрофільоз, рідко еозинофілію і тромбоцитопенію, значно збільшену ШОЕ.
У діагностиці використовують рентгенологічне дослідження середостіння, УЗД, магниторезонансную і комп’ютерну томографію печінки, селезінки, лімфовузлів очеревини. Для диференціальної діагностики головне значення надається виявлення клітин Березовського-Штернберга в матеріалі біопсії лімфатичних вузлів.
Лікування залежить від стадії процесу. Використовується рентгенотерапія в комбінації з хіміотерапевтичними засобами і кортикостероїдами. Спленектомія проводять при локальному розвитку пухлини в селезінці, вираженому гиперспленизме, спленомегалії з ознаками здавлення органів черевної порожнини.
Хвороба Гоше
Захворювання відноситься до метаболічних порушень, викликаних ферментопатиями. При ньому порушується обмін ліпідів в організмі. Характерні прояви спленомегалії та гіперспленізму.
Патологію вважають спадковою. Основа порушень викликана дефіцитом і функціональною неповноцінністю ?-глюкоцереброзідази. Цей фермент необхідний для утилізації ліпідів.
Глюкоцереброзид накопичується в макрофагах селезінки, лімфатичних вузлів, печінки, кістковому і головному мозку. Рідко уражаються легені. Дитяча і ювенільна форми характеризуються переважним розвитком ураження центральної нервової системи.
Дитина відстає від однолітків розумово і фізично, має неврологічні симптоми (псевдобульбарние розлади, епілептиформні напади), гепато – і спленомегалию, виражену кахексії. У дітей хвороба протікає найбільш злоякісно, призводить до загибелі від інфекційних ускладнень. У дорослих пацієнтів неврологічні симптоми виражені слабо.
Головними проявами є ознаки гіперспленізму та спленомегалії.
Через порушення структури кісткової тканини турбують болі, переломи кінцівок і хребта. Тромбоцитопенія сприяє кровотеч з носа і ясен, масивним гематом на шкірі і слизових.
Обличчя і кисті рук пофарбовані у жовто-коричневий колір у зв’язку з відкладенням гемосидерину, суглоби почервонілі, опухлі, потовщення кон’юнктиви очей. Селезінка значно збільшена, може займати майже всю черевну порожнину, печінка помірно. Не спостерігається жовтяниці, збільшення лімфовузлів і асциту.
В аналізі крові: анемія невелика, лейкопенія, тромбоцитопенія. Для остаточного підтвердження діагнозу проводиться пункція кісткового мозку і селезінки, біопсії визначають специфічні клітини Гоше.
Спленектомія є єдиним ефективним способом лікування хвороби. Іноді хірурги зберігають частину селезінки з метою зменшення ризику розвитку сепсису. Ознаки гіперспленізму після операції поступово зникають. Гіперспленізм не завжди спостерігається при хронічному лімфолейкозі, мієлолейкозі, Снід, тривалих інфекційних захворюваннях.
Як проявляється гіперспленізм при цирозі печінки?
Цироз печінки вважається однією з найбільш поширених причин гіперспленізму. В клінічному перебігу пов’язані з ним ознаки виділяють «синдром гіперспленізму». Заміна паренхіматозної тканини печінкових часточок на рубці викликає необоротне звуження в системі портальних вен.
Як наслідок — розвиток портальної гіпертензії, застій в судинах нижніх, в тому числі селезінки. Про появу гіперспленізму на фоні цирозу печінки свідчать наступні симптоми:
- відчуття тяжкості, тупий біль у лівому підребер’ї і половині живота, гострі болі можуть вказувати на розвиток інфаркту міокарда, тромбоз селезінкових судин;
- відчуття переповнення шлунка після їжі навіть малого об’єму їжі викликається тиском збільшеної селезінки;
- кровоточивість ясен, носові кровотечі, маткові у жінок, блідість шкіри (анемія);
- часті гострі інфекційні захворювання за рахунок пригнічення імунітету.
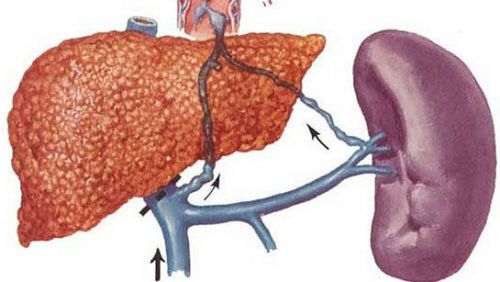
У відповідь набрякає і збільшується селезінка, формуються шунти (додаткові зв’язку) для скидання крові в інші системи
Крім симптомів гіперспленізму, залишаються ознаки ураження печінки у вигляді:
- жовтушності шкіри і слизових;
- загальної слабкості та втрати сили в м’язах;
- зниження ваги;
- відсутність апетиту;
- судинних «зірочок» на шкірі;
- асциту;
- енцефалопатії, вираженої в зміненому поведінці, безсонні, депресії, порушеному свідомості.
Найбільш важливими лабораторними ознаками є підвищення печінкових трансаміназ, лужної фосфатази, білірубіну, імуноглобулінів, зниження білка за рахунок альбуміну, протромбіну, зростання залишкового азоту та сечовини, холестерину, тригліцеридів, прискорення ШОЕ.
Порушення функції селезінки проявляється в падінні гемоглобіну, кількості всіх клітин крові. При цирозі спеціального лікування гіперспленізму не проводиться. Немає необхідності у видаленні селезінки, оскільки всі порушення викликані портальною гіпертензією і основним захворюванням.
Гіперспленізм підтримує перебіг основного захворювання або є самостійним поразкою. Існує достатньо методів діагностики для виявлення справжньої причини. Лікування потребує комбінованої схеми застосування препаратів. Спленектомія не завжди вирішує всі проблеми.



