Зміст
- Цілі лікувального харчування
- Головні принципи, які вимагає виконувати дієта 5 при панкреатиті
- Які особливості приготування їжі радить дієта 5?
- Показання до дієти 5п
- Що входить у добовий склад раціону 5п?
- Дозволені продукти
- Нерекомендовані продукти
- Як залежать правила дієти від тривалості загострення?
- Скільки має тривати дієтичне харчування?
- Одноденне меню при загостренні
- Приклад меню дієти №5 на тиждень поза загостренням
- Відео по темі
Панкреатит (запалення підшлункової залози) — важке виснажливе захворювання, що протікає в гострій і хронічній формі. Лікувальні заходи не обходяться без дієтичного підходу до харчування пацієнта, дотримання основних правил приготування і прийому їжі.
Загальні вимоги включені в рекомендації по застосуванню при панкреатиті столу №5, складеного у відповідності з класифікацією М. І. Певзнера для пацієнтів з ураженням печінки, жовчовивідних шляхів (гепатити, холецистити, дискінезії), підшлункової залози, містить модифікації для післяопераційного лікування. Однак перебіг захворювання має свої особливості, їх актуальність необхідно враховувати при складанні індивідуального меню дієти 5п (при панкреатиті) на тиждень.
Цілі лікувального харчування
Які б чудові розчини уводили пацієнту при патології підшлункової залози внутрішньовенно, вони не можуть замінити поживні речовини, що поставляються харчовими продуктами, застосовуються завжди дуже обмежений час. Гострий запальний процес в підшлунковій залозі вимагає максимального виведення її з процесу травлення для нормалізації функцій.
Це досягається з допомогою повного голоду і заборони на пиття протягом 1-2 діб. Лікуючий лікар проводить спеціальну процедуру відсмоктування вмісту зондом дванадцятипалої кишки і шлунка, щоб ніякі виділення не дратували залозу. У результаті голодування вдається заблокувати надмірний синтез ферментів і процес саморуйнування паренхіми органу.
Подальше харчування повинно:
- нормалізувати секреторну діяльність;
- забезпечити інтенсивне жовчовиділення при розладі функцій жовчного міхура;
- впливати на печінку для активізації жирового метаболізму і накопичення глікогену;
- забезпечити оптимальну кількість білка, вітамінів і мікроелементів для підтримки вироблення енергії, необхідної на відновлення;
- затримати розвиток фіброзної тканини (важливо при хронічному панкреатиті);
- стимулювати загальний та місцевий імунітет.
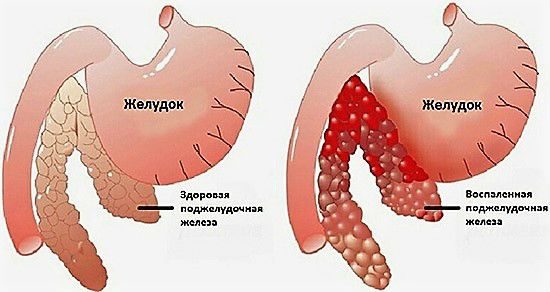
Набряк паренхіми при запаленні порушує часточкову структуру підшлункової залози
Головні принципи, які вимагає виконувати дієта 5 при панкреатиті
Для відновлення функцій підшлункової залози необхідно:
 Що можна їсти, коли болить підшлункова залоза?
Що можна їсти, коли болить підшлункова залоза?
- виключити продукти, що стимулюють виділення підшлункового соку (жирні м’ясні та рибні вироби, відварну і свіжу капусту, гриби);
- змінити співвідношення поживних речовин за рахунок збільшення кількості вживаного білка (нежирне м’ясо, риба, сир) до 150 г в день, зниження жирів до 70-80 г, обмеження вуглеводів до 300-350 г (особливо легкозасвоюваних видів цукрів, меду);
- точно слідувати правилам приготування їжі;
- контролювати обсяг одноразового годування, не допускати разового переїдання, вага кожного блюда не повинен перевищувати 150 м;
- дотримуватися режим дробового харчування до шести разів на день (через три години);
- будь-які зміни узгоджувати з лікарем за результатами контрольних досліджень.
Варіант 5п відрізняється більш жорсткими обмеженнями.
Які особливості приготування їжі радить дієта 5?
Правила харчування при панкреатиті забороняють смажені і копчені страви, готові вироби. Не можна годувати хворого маринованими і солоними овочами, консервами (у тому числі соками). Оскільки жири різко обмежуються, ложку вершкового масла кладуть безпосередньо в тарілку. Дозволяється використовувати відварювання, запікання, тушкування, паровий спосіб кулінарної обробки харчових продуктів.

У процесі приготування їжі заборонено застосовувати кулінарний жир, маргарин, сало
Овочі не можна пасерувати на сковороді, їх дрібно ріжуть або перетирають, відварюють. Прийом солі обмежений до 10 г на добу (норма 12-15 м). В домашніх умовах краще відміряти 2 чайних ложки і поставити сільничку на стіл, щоб підсолювати з цієї кількості протягом дня, а в процесі готування сіль не застосовувати.
Заборонено використання гострих приправ (перцю, гірчиці, хрону), кетчупів, майонезу, соусів для заправки. Їх замінюють рослинними оліями в обмеженій кількості. Є страви можна тільки теплими, категорично протипоказані гаряча і холодна температура, як сильний подразник органів травлення. Дієта 5п при панкреатиті на відміну від стола №5 повинна складатися зі страв рідкої консистенції. Всі продукти попередньо перекручуються або протираються.
Показання до дієти 5п
Дієту №5п рекомендують на двотижневий термін після періоду голодування при гострому панкреатиті та черговому загостренні хронічного. Вона повинна забезпечити поступовий вихід функцій травлення з «неробочого» режиму і відновлення органів для переведення на повний стіл №5.
В перехідному періоді триває максимальне щадіння підшлункової залози, шлунка, кишечника, попереджається рефлекторне стимулювання вироблення травних соків і жовчі.
Тимчасове застосування дієти №5п обґрунтовано при посиленні болю на фоні хронічного панкреатиту
Що входить у добовий склад раціону 5п?
При всіх обмеженнях складу щоденного меню повинен забезпечити достатню калорійність, вітаміни, підвищений вміст пектинів, ліпотропних речовин. Середня енергоємність раціону відповідає 1700-2500 ккал.
Вуглеводи максимально знижені в перші дні до 50 м (поступово збільшуються до фізіологічної норми, але цукру залишається не більше 30 г), жири до 70 м (вершкове масло близько 30 г в день, рослинна не більше 15 мл на одне блюдо), білки складають переважаючий компонент в меню (100 г). Склад змінюється залежно від тривалості і тяжкості гострої стадії панкреатиту.
Обов’язкові вітамінно-сольові компоненти їжі:
- ретинол і тіамін по 10 мг;
- аскорбінка 150 мг;
- рибофлавін 2 мг;
- нікотинова кислота 1,6 мг;
- фосфор 1,3 г;
- натрій 3 г;
- магній 0,5 г;
- залізо 0,03 г,
- кальцій 0,8 р.
Всі корисні компоненти відповідають певному змісту продуктів, тому важливо намагатися комбінувати і використовувати різні дозволені поєднання. Вони забезпечують не тільки смакові якості, але і сталість лікувального впливу.
Дозволені продукти
Перші дні, після режиму голодування, пацієнту можна тільки овочеві супи з крупою, кисіль із ягід трохи підсолоджений, паровий омлет, відвар шипшини. Кожні 2-3 дні дієта розширюється. Нежирне м’ясо і риба використовуються для приготування не бульйонів, а парових протертих тефтелькою.
Каші готують спочатку на воді, потім на розведеному молоці напіврідкі з вівсяної, гречаної, рисової крупи, манки. Хліб пшеничних сортів дозволяється тільки підсушений (вчорашній), дрібними сухариками, можна їсти несолодке сухе печиво (галети). Один раз в день — яйце некруто або у вигляді парового омлету.
Овочі додають в супи, відварюють і перетирають. До кінця тижня вводяться молочні супи, відварна вермішель, тушковані або запечені яблука без шкірочки, перетертий нежирний сир. З фруктів і ягід краще готувати кисіль, соки без цукру. Концентрований свіжовіджатий сік розводять навпіл кип’яченою водою.

Дозволений неміцний чай з лимоном без цукру, відвар шипшини
Нерекомендовані продукти
Дієта 5п включає багато обмежень. У список входять:
- свіжа випічка, хліб із житнього борошна;
- солодощі і кулінарні вироби з кремом;
- алкоголь у будь-якому вигляді, міцний чай, кава, газовані напої;
- холодні страви (морозиво), гарячий чай;
- наваристі бульйони з м’яса і риби;
- копчені ковбаси, сосиски, напівфабрикати;
- напої з кислого молока (кефір, йогурт, айран);
- ікра риби;
- редис, ріпа, редька, шпинат і щавель;
- страви з грибів і капусти;
- гострі приправи;
- соління і маринади;
- молоко та вироби з нього при високій жирності;
- консервовані рибні, м’ясні вироби, овочі та соки;
- апельсини і мандарини, виноградний сік;
- вироби фастфуду, різні чіпси, горішки, сухарики з приправами.
Як залежать правила дієти від тривалості загострення?
Дієта 5п розрахована на поступове розширення раціону в залежності від терміну початку захворювання. У перші 3 дні після голодної дієти дозволяється їсти потроху і дробово до 6-7 разів на день. Для хворого готують рідкі перетерті каші на воді. Дають півпорції вегетаріанського слизового супу без солі, киселі, відвар шипшини.
Деякі дієтологи рекомендують також відвар з чорної смородини. Можна злегка підсолодити напій. Категорично заборонено все, що викликає сокогонное дію (сіль, жири, приправи, капуста). На четвертий день збільшується калорійність до 600-800 ккал. Кількість білків підвищується до 15 г, вуглеводів — 200 р.
З п’ятого дня і до кінця тижневого строку калорійність зростає і доходить до 1000 ккал. У страви підключаються жири (вершкове масло 10 г), білки дозволено збільшити до 40 г, вуглеводи — до 250 р. В меню вводяться вегетаріанські супи, каші готують більш крутими, але без молока, підключають протерте відварне м’ясо, рибні тефтелі, парові котлети.
Можна овочеві пюре з картоплі, моркви, нежирний сир, перетерте яблуко. Крім відвару шипшини, напій додають свіжі розбавлені соки, морс із журавлини. З дев’ятого дня калорійність складає 2000 ккал. В меню дієти 5п збільшується частка жирів (20 г), білків (60 г), вуглеводів (300 г). Разові порції стають більше.
З-за низької калорійності на тлі харчування продовжують внутрішньовенне вливання глюкози та білкових препаратів (парентеральне харчування)
Приготування їжі продовжують без солі. Столову ложку рослинного масла додають в тарілку з готовим блюдом. Після двадцятого дня від початку хвороби дієта значно розширюється. Дозволяється застосування 40 г жиру, 100 г білків, можливо доведення вуглеводів до фізіологічної норми (400-450 г). Продовжують подрібнювати і протирати страви, проварювати без солі або запікати.
Пацієнта годують: протертими круп’яними супами, рідкими кашами (гречка, вівсянка, поки не рекомендується рисова та манна), овочевим пюре, вареної гарбузом, киселем з фруктів. Дозволений сирний пудинг. Поступово харчування вводиться молоко, різні молочні каші, кефір. Відварене м’ясо і рибу дозволяється готувати шматком.
Скільки має тривати дієтичне харчування?
Сувора дієта 5п зазвичай призначається на 20 днів. Термін визначається станом пацієнта, купіруванням больового синдрому, результатами дослідження функцій підшлункової залози. Після перенесеного гострого панкреатиту не менше року доведеться дотримуватися дієти 5. При хронічній формі захворювання дієта 5п потрібно при кожному загостренні процесу, а слідування вимогам столу №5 залишається на все життя.
Одноденне меню при загостренні
Серйозні обмеження можна пом’якшити чергуванням каш, овочевих пюре, молочних продуктів, запечених фруктів.
- Сніданок — вівсяна каша рідка на розведеному молоці, відвар шипшини з сухариками.
- Другий сніданок — злегка підсолоджений протертий сир, зелений чай з молоком без цукру.
- Обід — овочевий суп-пюре з моркви, картоплі, цвітної капусти, рибні котлети, приготовлені на пару, ягідний кисіль.
- Полудень — тушковане яблуко, молоко з галетами.
- Вечеря — паровий омлет з двох білків, кефір.
- Протягом дня необхідно випивати не менше 1,5 л рідини.

Дієтолог розпише меню індивідуально для пацієнта
Приклад меню дієти №5 на тиждень поза загостренням
Рекомендоване харчування дозволяється після суворого дотримання дієти 5п, при відсутності болю.
День 1
- Вранці — напіврідка вівсяна каша на розведеному молоці, відвар шипшини з галетами.
- Другий сніданок — запечене яблуко.
- Обід — суп з м’ясними фрикадельками, овочеве пюре, кисіль із ягід.
- Полудень — кефір з сухариками.
- Обід — відварна курка шматком, гречана каша, зелений чай.
- Перед сном — молоко.
День 2
- Вранці — сирна запіканка з родзинками, чай з молоком.
- Другий сніданок — банан;
- Обід — вегетаріанський суп з дрібно покришеними овочами, ліниві голубці, узвар із сухофруктів.
- Полудень — кисіль з галетами.
- Вечеря — напіврідка молочна рисова каша.
- Перед сном — йогурт.
День 3
- Вранці — гречана каша з молоком, відвар шипшини.
- Другий сніданок — яблучний сік, галети.
- Обід — парові котлети з овочевим пюре, ягідний кисіль.
- Полудень — рисовий пудинг з фруктами.
- Обід — варена риба, картопляне пюре, зелений чай.
- Перед сном — трав’яний чай з ромашкою, несолодке печиво.
День 4
- Вранці — гарбузова молочна каша з рису та пшона, зелений чай.
- Другий сніданок — вінегрет з відварних овочів без солоних огірків і капусти.
- Обід — рибний суп з тріски, рисова каша, томатний сік.
- Полудень — кисіль з ягід.
- Вечеря — шматок вареної курки з тертим буряком, чай з молоком.
- Перед сном — йогурт.
День 5
- Вранці — молочна манна каша, зелений чай, бутерброд з сиром твердого сорту.
- Другий сніданок — нежирний сир, морквяний сік.
- Обід — курячий суп з вермішеллю, пюре з овочів (підійдуть морква, кабачок, картопля, цвітна капуста), несолодкий чай.
- Полудень — терте яблуко з морквою.
- Вечеря — сирна запіканка, кисіль із ягід.
- Перед сном — молоко з сухариками.
День 6
- Вранці — гречана каша, молоко.
- Другий сніданок — запечені фрукти (груша або яблуко).
- Обід — борщ вегетаріанський, парові котлети з м’яса індички, чай з лимоном.
- Полудень — ягідний кисіль.
- Вечеря — молочний суп з локшиною, зелений чай з печивом.
- Перед сном — йогурт.
День 7
- Вранці — вівсяна молочна каша з фруктами, чай з сухариками.
- Другий сніданок — сир, відвар шипшини з чайною ложкою меду.
- Обід — овочевий суп, м’ясо кролика, запечена в сметанному соусі та гречка, зелений чай.
- Полудень — абрикосовий сік з галетами.
- Вечеря — рибні парові котлети з рисом, кисіль.
- Перед сном — молоко з сухим печивом.
Дотримання правил дієти номер 5 зажадає від пацієнтів значних обмежень, але вони виправдовуються швидким зниженням помірного больового синдрому і відновленням. Зазвичай причиною загострення панкреатиту є порушення наведених вимог. Тому хворі хроніки добре розуміють значення правильного харчування.
Читайте також:
Дієта “Стіл номер 5” при гастриті



