Зміст
- Поширеність та сучасні проблеми
- Що відомо з історії?
- Збудник і його властивості
- Яким шляхом надходить інфекція до людини?
- Бактеріоносії
- Шляхи зараження
- Як ведуть себе тифозні бактерії після впровадження в організм?
- Які анатомічні пошкодження викликає черевний тиф?
- Класифікація
- Як протікає класична форма тифу?
- Які ускладнення викликає черевний тиф?
- Як проводиться діагностика?
- Лікування тифу
Черевний тиф — відноситься до гострих тяжких інфекційних захворювань. Головною ланкою поразки є лімфатичний апарат тонкого кишечника. Хвороба епідеміологи називають убиквитарной. Це означає, що вона поширюється у будь-яких природних зонах і територіях.
Незважаючи на достатню вивченість збудника і методів боротьби з ним, залишаються нез’ясовані проблеми. Вони продиктовані необхідністю контролю за навколишнім середовищем, водопостачанням і каналізацією. Несвоєчасне видалення нечистот сприяє поширенню збудника тифу.
Поширеність та сучасні проблеми
У XIX і на початку XX століття захворюваність черевним тифом носила характер епідемій. Особливо високою вона була у містах, де скупченість населення висока, а проводяться санітарних заходів завжди недостатньо.
Хвороба «косила» людей під час стихійних лих, неврожаїв, голоду, воєн. В останні роки поширеність черевного тифу знизилася в 25 разів. Застосування в терапії антибіотиків дозволило значно зменшити тяжкість клінічного перебігу та ускладнень.
Однак, реєструються поодинокі випадки тифу або спалаху інфекції у всіх країнах. Виявляється 0,5–0,6 на 100 тис. населення переважно в південних країнах Європи і в Росії, 30-70 випадків в країнах Азії та Африки.
Додаткові проблеми викликані:
- збільшенням частки пацієнтів зі стертими і атиповими формами тифу, що ускладнює діагностику і сприяє запізнюванню протиепідемічних заходів у вогнищах;
- зміною головного джерела збудника, тепер черевний тиф поширюють не хворі, а хроніки-бактеріоносії, лікування яких недостатньо ефективно.
Що відомо з історії?
Хто запропонує термін «тиф» (означає «дим, туман») невідома, оскільки її застосовували ще в часи Гіпократа для опису ураження головного мозку і нервової системи. В Росії користувалися терміном «гарячка».
В окреме захворювання, як інфекційна хвороба, тиф виділено тільки в середині XIX століття після опису французьким лікарем Bretonneau (П’єр Фідель Бретон) характерних патолого-анатомічних змін у кишечнику.
Назвою «черевний тиф» лікарі стали користуватися після 1829 року. У 1874 році збудник був виділений Броничем в Кракові, у 1876 році М. В. Соколовим в Петербурзі, в 1880 році Эбертом в Німеччині. Саме німецькому досліднику належить найбільш повний опис мікроорганізму із зрізів селезінки і лімфовузлів кишечника померлих пацієнтів.
Потім тривалим вивчення тифу дозволило А. В. Вильчуру через 2 роки виділити гемокультуру, а G. Gaffky і Є. І. Баженову у 1884-1885 роках уявити збудник в чистому вигляді. Паратифами були названі дуже схожі мікроорганізми, виділені з сечі і гною, описані французами Ашаром і Бонсодом через 10 років.
Російські вчені медики С. П. Боткін, Р. Н. Мінх, О. О. Мочутковский виявили відмінності черевного тифу з висипним і поворотним. Основоположниками лабораторної діагностики вважають Грубера і Відаля, які в 1896 році запропонували методику реакції аглютинації.
Збудник і його властивості
Збудники тіфопаратіфозних захворювань відносяться до ентеробактерій роду сальмонел. Латинська назва — Salmonella typhi. Паратифи А і В (Б у російському правописі клініцистами не застосовується) відповідно названі сальмонелами або бактеріями паратифу А і В.
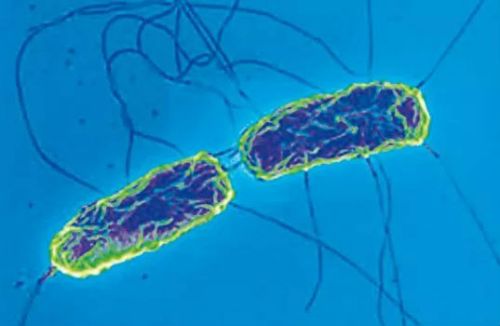
Мазок добре забарвлюється аніліновими барвниками, палички грам-негативні, мають округлі кінці
Забезпечені джгутиками, тому рухливі. Не утворюють спор і капсул. Для життєдіяльності потрібен кисень (аероби). Добре вирощуються в лабораторії на поживних середовищах з жовчю при температурі тіла (37 градусів) і в слабколужному середовищі.
Мікробіологічним способом бактерії тифу виділені 3 типи антигенних структур:
- соматичний антиген-Про — відрізняється стійкістю до високих температур, витримує кип’ятіння протягом 5 годин;
- жгутиковый антиген-Н — відноситься до термолабильным.
- соматичний поверхневий антиген-Vi — термолабильный.
Бактерії утворюють ендотоксин. Мають високу стійкість у зовнішньому середовищі, зберігаються:
- в стоячих водоймах — 30 і більше днів;
- в смітниках — понад 30 днів;
- під льоду — 60 днів.
Особливе значення надається властивостями зберігати активність у харчових продуктах:
- у хлібі — до двох місяців;
- у м’ясі, маслі, сирі — до трьох місяців;
- на овочах і фруктах — до 10 днів.
Черевнотифозні бактерії гинуть через 2-3 хвилини при кип’ятінні, під впливом розчинів сулеми, лізолу, фенолу, хлораміну.
Яким шляхом надходить інфекція до людини?
Черевний тиф і паратиф А хворіють тільки люди, а паратиф В поширений серед деяких птахів і тварин. Найбільш важливим джерелом зараження є хвора людина і бактеріоносій.
У хворого патогенні мікроорганізми виділяються з сечею, калом, слиною. Він стає заразною в кінці періоду інкубації, максимальний період заразності — клінічний розпал симптоматики. Для поширення інфекції сеча представляє велику небезпеку, ніж кал.

Бактерії живуть у проточних водах до 10 днів
Бактеріоносії
Носійство збудника формується у перехворіли, але недолікованих пацієнтів (реконвалесцентів) або у практично здорових контактних осіб. Воно за тривалістю може зберігатися три місяці (гостре), понад цього строку вважається хронічним. Серед контактних осіб бактеріоносійство буває тимчасовим. Вони являють собою транзиторні причини черевного тифу.
Ступінь небезпеки бактеріоносіїв визначається:
- їх роботою, спілкуванням з оточуючими;
- житлово-побутовими умовами;
- дотриманням вимог особистої гігієни.
Особливе значення надається носіїв тифу, що мають доступ до приготування, упаковці їжі. Тому «Санітарні правила» харчоблоків вимагають щоквартальної перевірки всіх співробітників з відміткою в сан книжці. Це ж стосується спостереження за контактними особами.
Шляхи зараження
Основний — фекально-оральний, мікроби спочатку виділяються з випорожненнями, потім через брудні руки потрапляють в рот. Сальмонел тифу надходить людині:
- з питвом забрудненої води, або з немитого посуду;
- з їжею брудними руками або зараженою їжею;
- при контакті з хворим в побуті (при доторканні до хворого під час догляду, через посуд, білизна, дверні ручки в приміщенні і туалеті).
Переносником збудника тифу можуть стати мухи. Спалахи хвороби найчастіше бувають влітку і ранньої осені, коли загострюється порушення безпеки, а температура повітря в середніх широтах ще досить тепла. У осіб, які перенесли черевний тиф, формується довічний імунітет. Випадки повторного захворювання не описані.
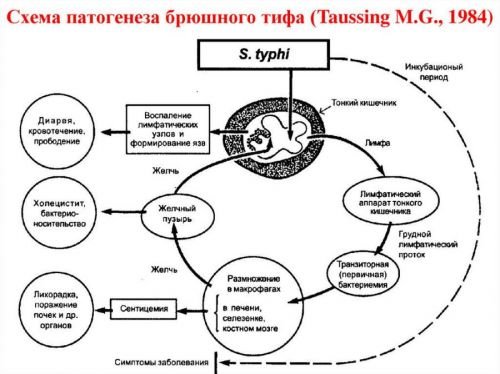
По току лімфи бактерії досягають мезентеріальних лімфатичних вузлів, потім впроваджуються в заочеревинні вузли з наступними порушеннями
Як ведуть себе тифозні бактерії після впровадження в організм?
Після надходження тифозного збудника в рот, подолання їм кислотності шлункового соку і дії пепсину (фізіологічних бар’єрів) сальмонела доходить до тонкого кишечника. Подальші зміни ділять на фази.
 Висока температура та біль у животі
Висока температура та біль у животі
З першої до третьої тижні — впровадження і лімфатичний занос. Вона відповідає початку інкубаційного періоду.
З кишечника частина бактерій тифу виводиться з калом (бактеріовиділення інкубаційного періоду), інша — проникає в лімфатичні структури стінки тонкого кишечника.
Кінець інкубаційного періоду характеризується розвитком запалення лімфатичних протоків і судин. Це пов’язано з особливою виборчої чутливістю лімфоїдної тканини до брюшнотифозным антигенів. У вузлах відбувається посилене розмноження та накопичення збудника тифу.
З першого тижня хвороби настає фаза бактеріємії. Вона означає закінчення інкубації і вихід бактерій в кров, що супроводжується першими симптомами черевного тифу. Порушується бар’єрна функція лімфовузлів і бактерії спочатку надходять до грудної лімфатичний протока, потім переходять в кров.
Фаза інтоксикації пов’язана з протидією імунних клітин крові, руйнуванням частини мікроорганізмів і вивільненням ендотоксину. Проявляється класичним тифозним станом з порушенням центральної та вегетативної нервової системи, серцево-судинними змінами.
Фаза паренхіматозної дисемінації мікроорганізмів припадає на стадії розпалу хвороби (2-3 тижні). Тифозні сальмонели осідають в різних органах, особливо в лімфовузлах, селезінці, кістковому мозку, печінці. Утворюються черевнотифозні гранульоми. Характерно поява змін в судинах шкіри у вигляді висипу (розеолезной висипу).
Фаза виділення бактерій тифу з організму забезпечується здатністю печінки скидати мікроорганізми в жовч, потім у кишечник. 25% виводиться з сечею. Невелика частина видаляється з потом, слиною пацієнта. У годуючих матерів — з грудним молоком.
Фаза алергічних реакцій — в просвіті кишечника з’являється безліч тифозних сальмонел, що надійшли з жовчю, з трубчастих поглиблень між епітеліальними клітинами (либеркюновые залози). Невыделившиеся бактерії повторно впроваджуються в бляшки і фолікули, які вже сенсибілізовані, тому зустрічають нове надходження вираженою алергічною реакцією з виразками і некрозом кишкової стінки.
Формування імунітету проти тифу настає з зростанням вироблення антитіл, підвищенням активності макрофагів. Відбувається очищення виразок від некротичних тканин, відновлення порушених функцій.
Які анатомічні пошкодження викликає черевний тиф?
При черевному тифі головні анатомічні зміни розташовані в лімфатичній системі клубової кишки, в зоні з’єднання зі сліпою. Всі патологічні порушення поділяють на 5 стадій:
- «мозговидного набухання» (1 тиждень хвороби) — збільшуються і набухають бляшки і фолікули, випинаються всередину просвіту кишки;
- некрозу (2 тиждень) — на бляшках з’являється сірий і зеленуватий наліт некротичної тканини;
- виразки (кінець 2-початок 3 тижні) — утворюються виразки в стінці клубової кишки;
- чистих виразок (кінець 3, початок 4 тижні) — після відторгнення некротичних мас поверхню виразок очищається;
- загоєння (5-6 тижні) — при благополучному перебігу тифу настає рубцювання і загоєння, в місцях виразок залишається пігментація.
Крім клубової кишки, тифозні гранульоми розвиваються в лімфатичних вузлах брижі, заочеревинного простору.
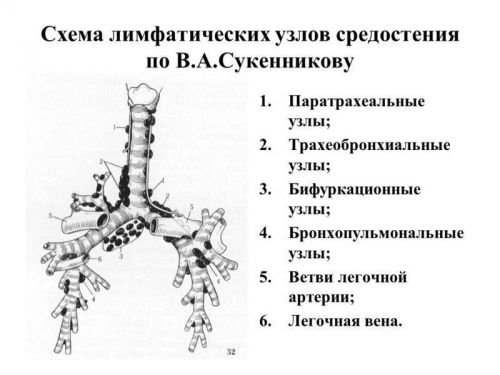
Можливе поширення на трахеобронхиальные, околотрахеальные та медіастинальні лімфатичні вузли
В селезінці і кістковому мозку виявляють крововиливи, дрібні ділянки некрозу, специфічні гранульоми. У тканині печінки з’являється білкова і жирова дистрофія. Речовина головного мозку набухає за рахунок набряку, судини розширені, у дрібних артеріях утворюються вузлики.
Можливі дегенеративні зміни вегетативної нервової системи, симпатичних вузлів, сонячного сплетіння. Серце і судини вражає ендотоксин тифу у зв’язку з його здатністю порушувати процес регуляції в ядрах головного мозку. Міокард піддається дегенеративним змінам.
Класифікація
Серед інфекціоністів прийнята класифікація форм черевного тифу, автором якої є Б. Я. Падалка. Вона пропонує виділяти клінічні форми черевного тифу:
- при типовому перебігу — легку, среднетяжелую і важку;
- при атиповому — абортивні, стерті (у тому числі «амбулаторний» тиф), невиявлені (без температури або з субфебрилітетом), замасковані.
За типом тифозною «маски» можливі: пневмотиф (вражає легені), менинготиф (розвивається в менінгеальних оболонок мозку), колотиф (головні порушення в товстому кишечнику), нефротиф (патологія нирок), брюшнотифозный сепсис.
Як протікає класична форма тифу?
Симптоми черевного тифу проявляються після інкубаційного періоду від 7 до 14 днів, рідко до 23. Це залежить від кількості заразного матеріалу, що дістався пацієнту, від індивідуального імунітету.
Тиф має виражену циклічність і ділиться на періоди:
- початковий (наростаючих явищ);
- повного розвитку захворювання;
- найвищої напруги патологічних процесів;
- ослаблення проявів;
- одужання (реконвалесценції).
Захворювання починається поступово (в рідкісних випадках гостро) з нездужання, познабливания, головного болю, втрати апетиту. Потім додається безсоння, посилюється головний біль, підвищується температура (до четвертого дня до 39-40 градусів).
У пацієнта з тифом обкладений язик, роздутий живіт, пальпується край збільшеної селезінки, зазначається урежение пульсу (брадикардія). В аналізі крові лейкоцитоз переходить в лейкопенію з відносним лімфоцитозом, втратою еозинофілів.
Тифозний статус настає на 5-7 день. Хворі не рухаються, психічний стан представлено маренням, галюцинаціями, порушеною свідомістю. На цьому тлі тримається висока температура. Можливо судорожне посмикування м’язів обличчя, рухи пальців рук, мимовільне сечовипускання, дефекація.

У пацієнтів болісна головний біль, безсоння
По обличчю помітна блідість, одутлість, тріщини на пересохлих губах, втрата міміки. На кінчику і краях мови наліт зникає, вони мають яскраво-червоний колір. Чим важчий стан, тим виражене сухість мови, наліт стає коричневим, видно відбитки зубів, потовщення язика, тремтіння.
Зів червоний, збільшені мигдалини (тифозна ангіна). Дефекація затримується. Інтоксикація міокарда проявляється гіпотонією, рідким пульсом. Важкий стан триває 3 тижні. Потім поступово падає температура, очищається мову, з’являється апетит, зменшуються розміри печінки та селезінки.
Свідомість стає ясним, відновлюється сон. Тривалий час залишається слабкість і дратівливість. У цей період замість одужання можливий рецидив хвороби (у 3-10% хворих), виявляються ускладнення.
Які ускладнення викликає черевний тиф?
Ускладнення поділяються:
- на специфічні, що залежать від впливу токсину збудника і тифу;
- неспецифічні, викликані супутньою мікрофлорою.
До перших належать:
- кишкові кровотечі;
- прорив стінки кишечника;
- інфекційно-токсичний шок.
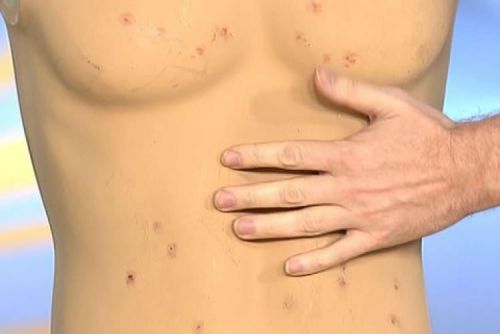
До восьмого дня на животі, грудній клітці з’являється розеолезная висип у вигляді дрібних рожевих цяточок, що зникають при натисканні, невелика кількість елементів
До другого виду належать різні запальні хвороби на тлі різкого пригнічення імунітету (пневмонія, пієлонефрит, менінгіт, паротит, стоматит). Найбільшої уваги заслуговують специфічні ускладнення. Вони можуть виникнути з другого тижня хвороби і пізніше.
Кишкова кровотеча — викликається ураженням судин при виразці і відторгнення некротичних мас. Пацієнт блідне, пульт частішає, знижується артеріальний тиск, баріться рідкий стілець з’являється на другий день.
Прорив стінки настає після формування виразок. Ця патологія виявлена у 30% померлих від тифу. «Сигналом» служать болі в животі у період розпалу. При тифі відсутні «кинджальним» болю, тому повинні привертати увагу навіть слабкі.
Ознаки черевного тифу не виключають напруга м’язів живота. Слід визначати локальну чутливість, посилення м’язової захисту, прослухати кишкові шуми, стежити за участю стінки живота в диханні. Невідкладна допомога при кровотечі і прорив стінки кишечника полягає в термінової операції за життєвими показаннями.
Шоковий стан викликається виходом у кров ендотоксину у ослаблених пацієнтів. Ознаки відрізняються від будь шоку.
Як проводиться діагностика?
Лабораторні методи забезпечують ранню і достовірну діагностику тифу. Аналіз крові на гемокультуру проводиться при будь-якому терміні хвороби на фоні підвищеної температури. Посів 10 мл венозної крові роблять на жовчний бульйон, середу Раппопорта.
Зазвичай внутрішньовенну систему, звідки беруть кров, ставлять відразу при надходженні пацієнта. Засівають чашки прямо біля ліжка хворого. Важливий початковий аналіз до застосування антибіотиків. Якщо перший аналіз показав негативний результат, то зручніше користуватися реакцією наростання титру фага і методом імунофлюоресценції.
Серологічні дослідження включають реакцію непрямої гемаглютинації (РНГА), що прийшла на зміну методу Відаля. Якщо спосіб Відаля виявляє накопичені в крові пацієнта специфічні агглютинины на О – і Н-антигени, то РНГА з еритроцитарних діагностикумів дозволяє виявити і Vi-антигенні структури.
Крім того, реакція Відаля дає позитивний результат при інших сальмонельозах. У діагностиці тифу важливо наростання титру антитіл при повторному дослідженні. Іноді призначають реакцію пасивної аглютинації для виявлення антитіл відомими антигенами.
Пацієнта з підозрою на черевний тиф необхідно госпіталізувати і лікувати в окремому боксі інфекційного відділення, персонал навчений захисних заходів і використовує їх при догляді за хворим, лікувальних процедурах
Серологічні проби дають позитивний результат на 4-5 день хвороби. Важливо враховувати, скільки робиться аналіз. Бактеріологічні посіви калу, вмісту кишечника з зонда, сечі бувають готові в остаточному варіанті через 4 дні (попередній відповідь лабораторія дасть через 2 дні).
Реакція імунофлуоресценції з міченими сироватками дозволяє дізнатися попередній результат протягом години, остаточний — через 5-20 годин. При проведенні РНГА відповідь отримують через 18-20 годин.
Лікування тифу
Хворі на тиф потребують постільному режимі на весь період підвищеної температури і ще тиждень після нормалізації. Важливе значення надається організації догляду, з щоденним туалетом порожнини рота, протирання шкіри камфорним спиртом.
Клінічні рекомендації з терапії черевного тифу починаються з організації харчування хворого. Дієта повинна відшкодовувати втрати енергетичних запасів пацієнта при високій температурі, містити достатню кількість поживних речовин, білка для відновлення кишкової стінки, не менш 3500 ккал на добу для дорослих хворих.
Харчування при тифі здійснюється малими порціями, але часто. Напіврідкі страви, проварені. Виключаються продукти, що негативно впливають на печінку, що вимагають тривалого перетравлювання, що викликають підвищене газоутворення. Готуються спеціальні киселі з ягід та фруктів. Необхідно багато пити.
З метою дезінтоксикації у вену вводиться розчин глюкози, Гемодез.
Лікування черевного тифу проводиться антибіотиками і протизапальними препаратами, до яких чутлива тифопаратифозная флора. Прийняті схеми враховують переносимість таблеток, стійкість до антибіотиків. З успіхом використовується Левоміцетин, поєднання Левоміцетину та Тетрацикліну, внутрішньом’язово Ампіцилін.
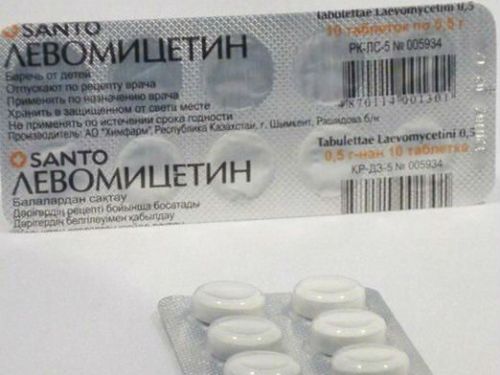
Препарат призначають курсом до десятого дня нормальної температури
Якщо виникають ускладнення, викликані іншою флорою, використовують антибіотики широкого спектра дії останнього покоління. В комбінацію включають Фуразолідон, Бісептол. Для підвищення імунного захисту від збудника тифу одночасно з антибіотиками проводять вакцинацію черевнотифозної вакциною з Vi-антигеном. При важкому перебігу призначають стероїдні гормони.
Хворого виписують із стаціонару після підтвердження клінічного одужання, не раніше, ніж на 21 день від нормалізації температури. У відновлювальному періоді пацієнти потребують полівітаміни, розширенні дієти, загальнозміцнювального масажі.
Термін спостереження за переболевшим встановлюється індивідуально. Для підтвердження відсутності носійства він тричі здає кал і сечу на бак. аналіз (з проміжками в 5 днів). Вирішення проблеми виявлення і своєчасного лікування бактеріоносіїв допоможе знищити природні вогнища тифу.



