Зміст
- Апендицит
- Панкреатит
- Кишкова інфекція
- Перитоніт
- Холецистит
Поява декількох симптомів одночасно найчастіше викликають чимало тривоги, особливо якщо болить живіт і температура. Саме ці симптоми можуть вказувати на безліч захворювань ШЛУНКОВО-кишкового тракту.
Апендицит
запальне захворювання червоподібного відростка сліпої кишки. При цій патології відзначається висока температура і болить живіт, при цьому больові відчуття іноді іррадіюють в область пупка і навіть поперек, розлад травлення (нудота, блювання і пронос), підвищене газоутворення.
Згідно зі статистикою, захворювання зустрічається серед жінок набагато частіше, ніж серед чоловіків. Причиною патології, за якої болить низ живота, можуть послужити наступні фактори та стани:
- сторонні тіла в просвіті відростка або калові камені;
- застій вмісту кишечника в результаті перегину апендикса;
- інфекційні агенти (стрептокок, ентерокок, кишкова паличка та інші);
- деякі захворювання (туберкульоз кишечника, черевний тиф, амебіаз і т. д.);
- період виношування плоду (із-за виникнення частих запорів і зміщення відростка в результаті зростання матки);
- неправильне харчування, в результаті чого через нестачу харчових волокон кишечник гірше скорочується, приводячи до запорів та утворення калових каменів;
- сильна алергія, так як апендикс – орган імунної системи;
- спадковість;
- зниження імунітету на тлі прийому алкоголю і куріння.
Діагностика апендициту починається з візуального огляду пацієнта (мова має білий наліт, сухий, низ живота відстає при диханні в русі), здачі крові і проведення пальпації живота, може піднятися невелика температура. З крові можна побачити збільшення кількості лейкоцитів та підвищення ШОЕ, що свідчать про сильний запальний процес в організмі.
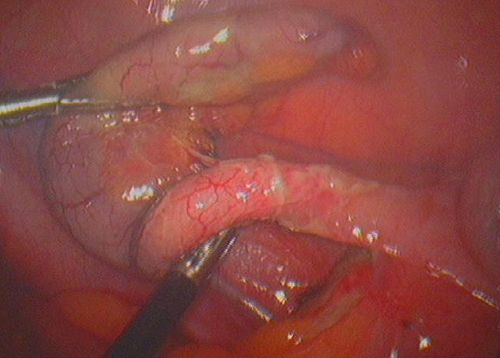
Запалений апендикс, як правило, видаляється оперативним способом
Пальпація живота проводиться з особливою обережністю. При апендициті будуть позитивними два важливих симптому: Щоткіна-Блюмберга (при повільному натисканні на долоні стінку живота і швидкому її відніманні біль посилюється), Сітковського (при положенні лежачи на лівому боці відбудеться посилення больового синдрому) і Ровзінга (посилення больових відчуттів праворуч в результаті зміни тиску долонею в лівій клубової області).
Лікування тільки хірургічне захворювання. В ході операції відбувається видалення запаленого червоподібного відростка з дренуванням черевної порожнини. В післяопераційному періоді показана антибактеріальна терапія. При своєчасному зверненні за допомогою прогноз захворювання сприятливий.
Ускладненням після апендэктомии можуть бути у вигляді утворення інфільтрату післяопераційного, абсцес, спайкова непрохідність кишечника, сепсис і летальний результат.
Панкреатит
Запальне захворювання підшлункової залози. Симптомами, якими супроводжується панкреатит, є сильними болями в животі переважно зліва, підвищенням температури тіла, низький артеріальний тиск, риси обличчя загострюються, шкіра стає блідою і поступово набуває земельну колір, нудота, блювання, діарея, липкий піт, на мові з’являється жовтий наліт.
Бувають випадки, коли хвороба протікає без температури, але з вираженим больовим синдромом. Причиною захворювання може бути:
 Біль у животі і пронос
Біль у животі і пронос
- надмірне вживання спиртного, алкогольна інтоксикація;
- хвороби жовчного міхура та жовчовивідних шляхів;
- травми живота;
- хвороби дванадцятипалої кишки;
- інфекційні захворювання;
- цукровий діабет, порушення відтоку жовчі;
- тривалий прийом деяких лікарських препаратів (антибактеріальні засоби, глюкокортикоїди, естрогени, антикоагулянти);
- спадковість;
- цироз печінки, ураження гельмінтами;
- алергічна реакція;
- стани після операцій, ендоскопічні процедури.
Діагностика панкреатиту включає в себе наступні заходи: клінічний аналіз крові (збільшення ШОЕ та лейкоцитів), біохімія (рівень амілази, ліпази, трипсину та інших ферментів підшлункової залози), загальний аналіз сечі (виявляється протеиноурия, цилиндроурия, мікрогематурія) і калу, УЗ дослідження органів черевної порожнини, при необхідності рентген черевної порожнини і ЕГДС (езофагогастродуоденоскопія).
Лікування гострої форми запалення підшлункової залози може бути як консервативним, так і оперативним. Але обов’язковою частиною будь-якого методу лікування є дотримання суворої дієти. У разі консервативного лікування показаний голод, холод на епігастральну область і строгий постільний режим.
З медикаментів не обійтися без спазмолітичних та знеболювальних препаратів, які необхідно приймати тільки за рекомендацією лікаря. Також в лікування панкреатиту широко використовуються глюкоза і амінокислоти, з допомогою яких можна підтримувати енергетичну потребу організму.
Також призначаються та антибактеріальні препарати в якості лікування і профілактики гнійних інфекцій. Оперативне лікування проводиться шляхом лапароскопії і здійснюється тоді, коли має місце якесь ускладнення.
Прогноз захворювання практично в 90% випадків сприятливий. Ускладненням після панкреатиту може бути панкреонекроз, флегмона заочеревинної клітковини, абсцес черевної порожнини, утворення нориць підшлункової залози, сепсис.
Пам’ятаєте! Летальний результат виникає не від самого захворювання, а від резвившегося ускладнення, тому своєчасне звернення до лікаря відіграє велику роль в житті кожного пацієнта.
Кишкова інфекція
Група захворювань, викликаних різними інфекційними агентами, які передаються аліментарним шляхом як у дитини, так і у дорослого. При кишкової інфекції з’являється біль в животі і температура, сильно виражені симптоми зневоднення (пронос, блювання, сухість шкіри і слизових оболонок). У групу ризику входять діти і літні люди.
Причини, за якими людина може заразитися кишковою інфекцією:
- порушення правил гігієни: немиті руки, бруд у будинку, наявність гризунів та комах тощо;
- зіпсовані продукти харчування (сировину з неправильним зберіганням та терміном придатності);
- ослаблення захисних сил організму;
- продукти, що не пройшли необхідну термічну обробку, а також брудні фрукти і овочі.
Чому бактерії потрапляють в організм і здатні викликати серйозне захворювання? Тому що саме ці фактори сприяють активному розмноженню патогенних мікроорганізмів. Щоб правильно встановити діагноз, необхідно пройти повне обстеження, яке буде включати в себе: кал, блювотні маси, промивні води шлунка на умовно-патогенну флору, ректороманоскопія, колоноскопія, кров на клінічний та серологічний аналіз.
Проведення терапії включає в себе прийом антибіотиків або противірусних препаратів (залежно від виду збудника), энтеросорбены, ферменти, протиблювотні засоби (при сильній блювоті), протидіарейні лікарські речовини.
При нормальному перебігу хвороби період одужання настає на 5-7 добу. Ускладнення кишкової інфекції можуть проявляти у вигляді алергії, інфекційно-токсичний шок, сильне зневоднення організму (дегідратація), пневмонії, ниркової недостатності.
Перитоніт
Гостре запалення вісцерального та парієтального листків очеревини, яке супроводжується тяжким станом. Патологія відноситься до групи захворювань, які в хірургії іменуються «гострим животом». При виникненні запалення очеревини у хворого відзначається сильний біль внизу живота і температура, напруга м’язів передньої черевної стінки, блювота і нудота, запор і скупчення газів у кишечнику, тяжкий стан.
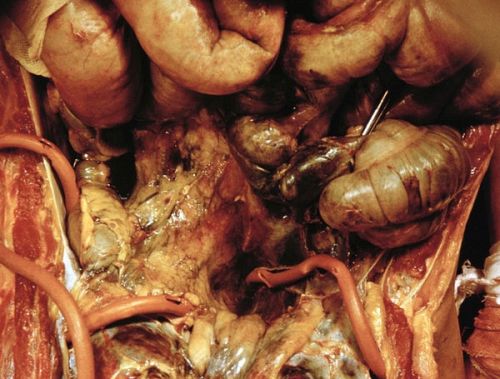
Запалення листків очеревини може бути викликаний крововиливом, застоєм скупчилася біологічної рідини або гнійним вмістом
Основною причиною, з якої починається захворювання, це бактерії, що проникли в порожнину очеревини. Розрізняють первинний і вторинний перитоніт.
Вкрай рідко можна зустріти третинний або поворотний перитоніт. Характеризується розвитком запалення очеревини в безмикробных умовах після проведення хірургічного втручання з приводу вторинного перитоніту. Виникає патологія на тлі виснаження імунних сил організму.
Діагностика перитоніту полягає в проведенні наступних заходів: УЗД і КТ черевної порожнини на наявність вільної рідини в ній, рентгенографія. При розлитому гнійному перитоніті показано екстрене хірургічне втручання з тотальною санацією черевної порожнини. В обов’язковому порядку призначається антибіотикотерапія.
Частими ускладненнями після перенесеного захворювання є парез кишечника, червоне горло на воні ангіни або пневмонія, що виникла на тлі сепсису.
Холецистит
Гостре або хронічне запалення жовчного міхура, при якому болить живіт і температура тіла досягає 38 градусів, з’являється нудота і блювота. Крім цього, можуть з’явитися озноб, загальна слабкість, фарбування склер і шкіри в жовтуватий колір, запор і затримка газів. Холецистит є одним з наслідків жовчнокам’яної хвороби.
Причиною розвитку захворювання служить інфекція, яка потрапляє з током крові, лімфи та по висхідним шляхах з кишечника. Первинним джерелом інфекції можуть бути запалення в ШКТ, органів дихання, сечостатевої системи чоловіків і жінок, гельмінти у жовчовивідних шляхах, вірусне ураження печінки.
Але не малу роль відіграють і додаткові фактори:
- дискінезія жовчовивідних шляхів;
- вроджені аномалії розвитку жовчного міхура;
- дуодено-панкреатичний рефлюкс;
- неправильне кровообіг жовчного міхура;
- зміна складу жовчі (дисхолия);
- генетична схильність;
- алергія або імунологічна реакція, що викликала зміни в стінці органу;
- гормональна перебудова (період виношування плоду, ожиріння, збій в менструальному циклі).
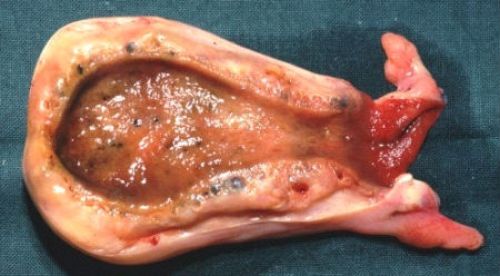
Запалення жовчного міхура виявляється яскравою клінічною картиною
Всі ці фактори сприяють створенню сприятливого середовища для мікробної флори, яка викликає запальний процес. Для діагностики найбільш інформативними методами є: холангиохолецистография, дуоденальне зондування, УЗД органів черевної порожнини, сцинтиграфія, біохімія крові (зокрема, лужна фосфатаза, АсАТ, АлАТ, гамма-глютамилтранспептидаза), іноді лапароскопія з діагностичною метою.
Якщо немає каменів у жовчному міхурі, то лікування проводиться консервативним методом, головним етапом якого є дотримання суворої дієти. У разі запалення з утворенням каменів рекомендовано їх видалення. Обов’язково призначається повний курс антибактеріальних препаратів, ферментні та нестероїдні протизапальні засоби, дезінтоксикаційна терапія.
У разі відсутності алергії і протипоказань широко застосовується фітотерапія. І гомеопатія. У разі своєчасного звернення за допомогою та лікування сприятливий результат захворювання. Ускладненням холециститу може стати некроз органу, рак жовчного міхура, перфорація стінки органу та формування нориць, перитоніт.



