Зміст
- Статистика поширеності
- Чим відрізняється первинний і вторинний цироз?
- Які зміни відбуваються в імунній складі крові хворого?
- Зміни в будові печінки
- Симптоми біліарного цирозу печінки
- Синдроми ураження печінки
- Поєднання з іншими автоімунними хворобами
- Як проводиться діагностика?
- Лікування
- Ускладнення і прогноз
Цироз означає втрату функціонуючих клітин, їх заміщення на рубцеву тканину. Біліарний цироз печінки викликає тривалий застій жовчі (холестаз). Встановлено, що частіше виявляється у жінок зрілого віку. Підсумком руйнування органу стає печінкова недостатність. У МКБ враховується в загальній групі «фіброзів і цирозів печінки» з кодом K74. Захворювання розрізняють первинне і вторинне.
Статистика поширеності
Первинним біліарним цирозом печінки (ПБЦ) у 90% випадків хворіють жінки 35-70 років. Серед дорослого населення поширеність становить 23-25 на 1000000. Різні дані по територіях та країнах пояснюються малою доступністю діагностичних тестів.
Захворювання виявляється серед членів однієї сім’ї у сестер, близнюків, матерів і дочок. Проведені дослідження показали, що частка сімейних випадків біліарного цирозу печінки у великих містах становить від 1 до 7% від усіх випадків первинного захворювання.
Частіше спадкування здійснюється по материнській лінії дочкам. Важливо, що у нащадків з другого покоління ознаки хвороби з’являються в більш молодому віці.
Чим відрізняється первинний і вторинний цироз?
Поділ біліарного цирозу печінки на 2 групи пов’язане з вивченням причини виникнення патологічних змін. При первинному процесі поки не вдалося виявити точну етіологію захворювання. Встановлено, що в жовчних протоках тривало безсимптомно протікає запальний процес (холангіт).
Відбувається розростання (проліферація) внутрішнього шару епітелію. Накопичення жовчних кислот викликає і підтримує запалення в печінковій паренхімі. Навколо центральних зон часточок розвивається фіброз.
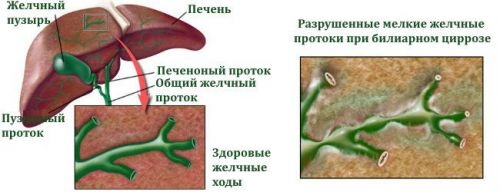
Зміни стосуються тільки внутрішньопечінкових проток
Один з встановлених фактів — виявлення специфічних антитіл у 95% випадків саме при ПБЦ. Антигенами є речовини внутрішньої оболонки мітохондрій клітин епітелію. Як виявилося, вони не знищують клітини, не руйнують проток, викликають скупчення певних видів Т-лімфоцитів. Подібний механізм ураження відноситься до аутоімунних.
Первинна форма хвороби часто поєднується з васкулітами, склеродермією, целіакію, ревматоїдний артрит, аутоімунним тиреоїдитом, при яких теж страждає імунна система організму і відбувається порушення її регулювання.
До сприяючих чинників відносять:
- спадкову схильність;
- зниження імунітету;
- перенесені інфекції, особливо вірусні (найбільш ймовірно вплив вірусів герпесу і Епштейна-Барр).
Вторинним називають біліарний цироз печінки з явною причиною. У цих випадках непрохідність проток викликається:
- камінням;
- пухлиною;
- аномаліями будови;
- післяопераційними рубцями;
- набряку підшлункової залози при панкреатиті;
- збільшеними лімфовузлами при лімфаденіті.
Які зміни відбуваються в імунній складі крові хворого?
Антимитохондриальные антитіла утворені імуноглобулінами типу М (IgM). Вченими вивчено 9 видів антигенів до мітохондріальній оболонці, з них:
- М2 — є у всіх випадках при первинному біліарному цирозі, вважаються патогномоничными (визначальними хвороба);
- М4 — виявляють при поєднанні ураження жовчних проток з аутоімунним гепатитом;
- М8 — виявляють при тяжкою прогресуючою формою захворювання;
- М9 — вказує на ранню стадію біліарного цирозу.
Імунні комплекси циркулюють в кровотоці. Чим більша кількість утворюється, тим масивніший відкладення в жовчних протоках і вираженість імунного запалення.
Крім антимітохондриальних, при ПБЦ печінки виявляються антитіла:
- антинуклеарні до ядер клітин (20-40% випадків);
- до білків гладкої мускулатури (у половини пацієнтів);
- на інші компоненти жовчних проток (60%);
- до ацетилхолиновому рецептора;
- антилимфоцитарные;
- антитиреоїдний;
- антитромбоцитарні;
- ревматоїдний фактор.
Вони мало специфічні для діагностики.
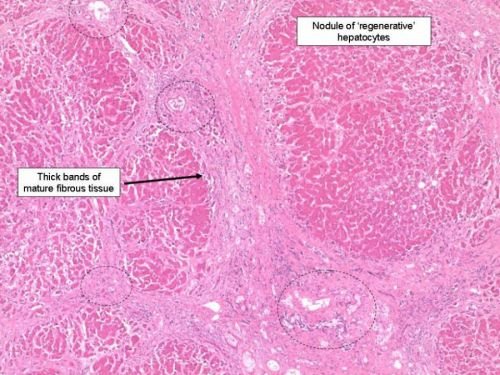
Стрілкою показаний зарослий проток в часточці печінки
Зміни в будові печінки
Вивчення гістологічних ознак дозволило виділити чотири стадії у формуванні біліарного цирозу. Вони більш типові для первинного процесу. Початкова (перша) — в протоках печінкових часточок виявляють хронічне негнійне запалення з інфільтратами, починається руйнування клітин епітелію. За межі проток запалення не переходить.
Друга — навколо відбувається розростання рубцевої тканини, збільшується кількість клітин епітелію. Утворюються осередки проростання в печінкову паренхіму. Кількість прохідних проток зменшується.
Третя (фіброзірованіе) — сполучна тканина з вогнищ поширюється на всі часточки печінки. Одночасно розвиваються множинні ділянки запалення. Зростає застій жовчі.
Четверта (власне цироз) — більшість проток відсутня, виражений застій жовчі, часточки печінки заміщуються сполучною тканиною.
Симптоми біліарного цирозу печінки
Клінічні прояви первинної та вторинної форми однакові. Початковим проявом захворювання (в першу стадію) пацієнти вважають потемніння шкіри (хоча насправді патологічний процес почався задовго до цього).
Коричневі плями з’являються спочатку на спині в області лопаток, на суглобах за розгинальної поверхні, потім на інших ділянках (у 25% випадків). Викликані порушеним пігментним обміном і відкладенням меланіну. Спостерігаються зміни, звані лихенизацией шкіри (огрубіння, потовщення, більш виражена підкресленість малюнка).
 Ознаки захворювання печінки
Ознаки захворювання печінки
Шкірний свербіж мучить людину в половині випадків кілька місяців і років. Хворі найчастіше звертаються до дерматолога.
Симптом викликається накопиченими в крові жовчними кислотами, вони подразнюють нервові закінчення на шкірі. Крім того, у хворої печінки виробляються особливі речовини (пруритогены), що сприяють шкірного свербіння.
На повіках утворюються ксантелазми (у кожного десятого пацієнта) — невеликі жовті виступають утворення у вигляді бляшок з холестерину. Можуть локалізуватися на шкірі грудей, долонях, спини, в області розгинальної поверхні ліктьових і колінних суглобів, на сідницях.
Можливі болі в підребер’ї тупого характеру праворуч, відчуття тяжкості, гіркоти у роті. Погіршення пацієнти пов’язують з переїданням жирної їжі, прийомом алкоголю. Печінка збільшена і помірно болюча у 25% пацієнтів, а селезінка — у 15%.
Жовтяничність шкіри і склер (у 10% пацієнтів) викликається скиданням у кров білірубіну. Жовтяниця у більшості пацієнтів розвивається протягом півроку або двох років після першого виникнення свербежу. У ? хворих вони з’являються разом.

Наявність однієї жовтяниці без супроводу свербінням шкіри не характерно для біліарного цирозу
Швидко наростаюча інтенсивність жовтяниці вважається несприятливою ознакою високої активності процесу. У вагітних жінок у третьому триместрі свербіж і жовтушність розцінюються як прояв тимчасового холестазу.
Часто приєднуються: м’язові болі, втома, слабкість. Такі симптоми, як «печінкові долоні» і «судинні зірочки» на обличчі в початковій стадії зустрічаються рідко. Пацієнти не звертаються на цьому етапі до лікаря, намагаються лікувати себе травами, притираннями. Багато прояви пов’язують з віковими або климактерическими порушеннями.
Прогресування процесу супроводжується різким посиленням симптоматики. Інтенсивний свербіж шкіри не дає заснути, мучить людину в денний час, посилюється після теплої ванни. Розчухи нагноюються, тіло покривається висипом. На шкірі утворюються загоюються скоринки, білі плями, схожі на вітіліго.
Темні ділянки шкіри грубіють, на долонях і ступнях з’являються потовщення. Кінцеві фаланги пальців рук набувають форму «барабанних паличок».
Печінка і селезінка збільшуються до великих розмірів, щільні при пальпації. Болі в підребер’ї праворуч стають інтенсивними. Із-за вираженої слабкості втрачається працездатність. Недолік енергії визначається зниженням біохімічних реакцій в печінкової тканини. Погіршується апетит, зменшується вага тіла. Можливе підвищення температури.
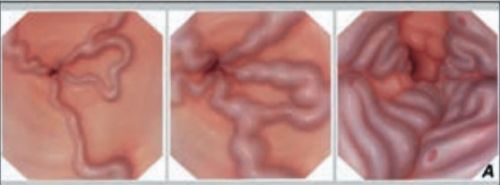
Розширені вени стравоходу видно при фіброгастроскопії
Наростання тиску в системі портальної вени через стискання рубцевою тканиною призводить до розширення вен стравоходу і частини шлунка. Тому можливі ознаки шлункової кровотечі з блювотою кров’ю, чорним стільцем. Кровотечі підтримуються затримкою синтезу в печінці протромбіну і речовин системи згортання.
Зміна процесу травлення проявляється в нудоті, блювоті, болі по всьому животу, нестійкому стільці (схильності до проносів). Викликано недостатнім надходженням жовчі в кишечник.
Порушений обмін білірубіну викликає потемніння сечі і зміна кольору калу до світло-сірого відтінку.
Авітаміноз — виникає від втрати функцій печінки синтезувати вітаміни, білки, порушення засвоєння і переробки їжі в кишечнику. Синдром мальабсорбції (порушеного всмоктування) жиророзчинних вітамінів викликаний атрофією ворсинок тонкого кишечника.
Нестача вітаміну D проявляється болями в суглобах («біліарний ревматизм»), кістках, ребрах, хребті. Рідко розвивається остеопороз, про яку судять по частих переломів, виникнення тріщин в кістках на тлі незначних фізичних навантажень. У пацієнтів руйнуються і випадають зуби.

Зменшене всмоктування вітаміну А викликає порушення зору, посилює шкірні прояви
Для зниження надходження вітаміну К типово розвиток геморагічного синдрому. Одночасно у пацієнта можуть виявити прояв гломерулонефриту, ураження слинних залоз, інші печінкові синдроми.
В 3-4 стадії хвороби у пацієнта проявляються:
- асцит — перехід рідини в черевну порожнину, збільшення живота, розширення підшкірних вен навколо пупка;
- ознаки енцефалопатії — сонливість вдень і безсоння вночі, психічні зміни, різке зниження пам’яті, головні болі.
Результатом біліарного цирозу печінки є коматозний стан і смерть.
Синдроми ураження печінки
Клінічні прояви біліарного цирозу печінки лікарі виділяють ряд синдромів:
- Синдром Шегрена — виявляється найбільш часто. Утворюється у зв’язку з одночасним ураженням слізних і слинних залоз, припиненням їх функціонування. Проявляється сухістю очей, ротової порожнини, запалення слинних залоз (паротит).
- Полигландулярный синдром — імунні комплекси вражають ендокринні органи. Особливо чутлива підшлункова залоза. Порушується вироблення інсуліну. У жінок припиняється продукування статевих гормонів, що проявляється у відсутності менструацій, у чоловіків — змінюються вторинні статеві ознаки, атрофуються яєчка, виникає імпотенція. Спостерігається гіпофункції кори наднирників і гіпофіза.
- Легеневий синдром — тканина легень втрачає прозорість, ущільнюються перегородки між ацинусами, утворюється фіброз.
Поєднання з іншими автоімунними хворобами
Первинний біліарний цироз має однаковий патогенез з іншими аутоімунними захворюваннями, тому в діагностиці звертають увагу на поєднання симптомів системного ураження. Найбільш часто проявляється спільно з хворобами сполучної тканини (ревматоїдний артрит, червоний плоский лишай, дерматоміозит, системний червоний вовчак). 4% пацієнтів хворі склеродермією з ураженням шкіри рук, обличчя, гомілок, сухістю очей, відсутністю слини.
У кожного п’ятого хворого є аутоімунний тиреоїдит, відомі випадки розвитку дифузного токсичного зобу. Атрофія слизової тонкої кишки нагадує целіакію, в сигмовидної і прямої — викликає виразковий коліт. Доведено зв’язок одночасного розвитку при холестазе аутоімунної тромбоцитопенії, мієліту нервових закінчень.
З боку нирок спостерігається мембранозный гломерулонефрит. З-за підвищеного відкладення міді в канальцях формується канальцевий ацидоз. Зазвичай приєднується інфекція з подальшими ознаками пієлонефриту.
У жовчних протоках, крім аутоімунного процесу, утворюються камені пігментного типу. Вони рідко викликають клініку жовчнокам’яної хвороби, в загальний жовчний проток не переміщуються. Важливе значення має недостатність підшлункової залози.
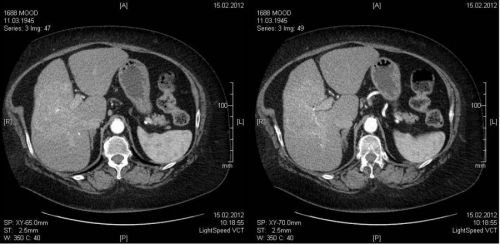
У 80% пацієнтів на МРТ в воротах печінки виявляють збільшені лімфовузли, також гіпертрофуються околосердечные і лімфовузли брижі
У пацієнтів чоловічої статі виявлений зв’язок з раком товстого кишечника, лімфогранулематозом, пухлинами передміхурової залози і бронхів.
Читайте також: Симптоми алкогольного ураження печінки
Симптоми алкогольного ураження печінки Симптоми альвеококкоза у людини
Симптоми альвеококкоза у людини
Як проводиться діагностика?
У діагностиці завжди виключають інші схожі за клінічним проявам захворювання печінки. Щоб виявити біліарний цироз печінки необхідно вивчити скарги пацієнта, з’ясувати особливості спадковості, провести аналіз функціонування печінки можливими лабораторними тестами, підключити імунологічні дослідження, інструментальні методи.
Оцінка лабораторних даних
У загальному аналізі крові виявляють анемію, зростання ШОЕ, лейкоцитоз, панцитопенію у разі розвитку синдрому гіперспленізму. Аналіз сечі показує підвищений вміст білка, билирубинурию при відсутності уробіліну. Аналіз калу дає негативний або слабо позитивний тест на стеркобілін.
У біохімічних дослідженнях крові на характерний синдром холестазу вказують:
- гіпербілірубінемія (за рахунок зростання кон’югованих фракції);
- зростання гаммаглобулинов, зниження альбуміновою фракції;
- збільшений вміст ферментів (лужної фосфатази, глютамілтранспептидази, амінотрансфераз);
- підвищена концентрація жовчних кислот (особливо літохолевої);
- порушений жировий обмін зі зміненим співвідношенням холестерину, фосфоліпідів, бета-ліпопротеїнів;
- зростання неестерифікованих жирних кислот;
- вміст заліза знижений, а міді збільшено.
Зміни можуть бути виявлені при безсимптомному перебігу. Імунологічні дослідження крові при ПБЦ показують падіння загальної кількості Т-лімфоцитів, підвищення вмісту імуноглобулінів типу М, рідше ростуть IgA та IgG, наявність антимітохондриальних антитіл на ранніх стадіях. Іноді виявляють в сироватці антитіла до тиреоглобуліну, ревматоїдний фактор.
Роль інструментального обстеження
Серед інструментальних методик ознаки біліарного цирозу допомагають виявити наступні способи діагностики. УЗД печінки і жовчовивідних шляхів — реєструється зростання розмірів печінки, відсутність змін у великих протоках жовчі. У 1/3 пацієнтів знаходять конкременти в жовчних шляхах.
УЗД селезінки — типово значне збільшення розмірів органу. Комп’ютерна та магнітнорезонансна томографія проводиться з метою диференціальної діагностики. Фіброезофагогастродуоденоскопія — на стадії циротичних змін в печінці видно розширена венозна мережа шлунка і стравоходу. Дослідження необхідно для встановлення причини при вторинному біліарному цирозі.
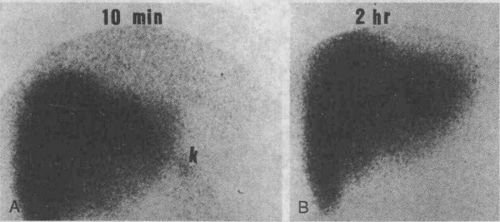
Радіоізотопне дослідження з препаратом, меченным ізотопами йоду, виявляють ступінь ураження тканини печінки
Холангіографія — проводиться внутрішньовенним введенням контрастної речовини (тільки якщо вміст білірубіну вище норми в 4 рази). При цьому видно позапечінкові жовчні протоки, найчастіше без змін.
Що дає пункційна біопсія печінки?
У дослідженні гістологічної картини головне значення надається виявленню ознак руйнування внутрішньопечінкових міждолькових і септальних проходів. Встановлення стадії хвороби не є основним. Тому що зміни розрізняються осередкових, розвиваються з різною швидкістю на кожній ділянці.
Чітких морфологічних відмінностей між стадіями немає. Найбільші труднощі виникають при порівнянні II і III стадії. При безсимптомному перебігу можна виявити III стадію процесу. Дослідження біоптатів в динаміці показали, що одна стадія може стабільно триматися протягом багатьох років.
Диференціальна діагностика
Для вирішення питання про призначення лікування біліарного цирозу печінки необхідно в першу чергу відрізнити первинне і вторинне захворювання. Первинний процес диференціюють:
- з склерозирующим холангітом;
- активним гепатит з холестазом;
- лікарським гепатитом (до вираженого холестазу призводить прийом анаболічних гормонів, Аміназину, оральних контрацептивів, Метилтестостерону, Хлорпропаміду, сульфаніламідів);
- рак печінки і жовчовивідних шляхів.
Лікування
Пацієнту призначається обов’язкова дієта, що виключає алкогольні напої, будь-які речовини, дратівливі печінку, володіють найбільш сильним аллергизирующим дією: жирне м’ясо, смажені і копчені страви, гострі соуси, шоколад, кава і какао, прянощі, цитрусові, полуницю і суницю, смородину.
Рекомендується їжа, приготована варінням, на пару або гасінням, тефтелі, фрикадельки з м’яса, риби, овочеві запіканки, нежирні супи, молочні вироби, знежирений сир, негострий сир. Яблука, сливи, груші можна додавати, якщо дозволить лікар. Для нормалізації відтоку жовчі найбільш показані препарати урсодезоксихолевої кислоти.
Препарат доводиться приймати тривалими курсами, він має антифиброзное дія
Гепатопротектори (Есенціале, Карсил, ЛІВ – 52, Фосфоглив, Эсливер, Хофитол, Силімарин, Гепабене) дозволяють захистити клітини печінки від руйнування, віддалити освіта цирозу. Для зняття свербежу рекомендують: антигістамінні засоби (мало ефективні), Холестирамін, ультрафіолетове опромінення. З метою поповнення балансу вітамінів призначають: вітамін D з кальцієм, Ретинол або Аевіт, Кальцитонін.
Застосування кортикостероїдів у комбінації з імунодепресантами (Азатіоприном, Пеніциламіном, Хлорамбуцилом) дає поліпшення, але небажано із-за активації остеопорозу. Циклоспорин А, Метотрексат призначають тривалими курсами під контролем негативної дії на нирки, комбінують з Колхіцином. При вторинному процесі можуть знадобитися антибіотики.
Хірургічні методи застосовуються при первинному біліарному цирозі для забезпечення відтоку жовчі (трансъюгулярное внутрішньопечінкових портосистемне шунтування) або портокавальное шунтування з установкою стентів. Метод ненадовго затримує термінальну стадію хвороби.
Доведено, що видаляти жовчні камені, якщо вони не викликають гострих симптомів, не слід, операцію пацієнти переносять погано. Найголовніше втручання при цій патології — трансплантація печінки. При вторинній формі показано видалення жовчного міхура для попередження застою жовчі.
Ускладнення і прогноз
Біліарний цироз ускладнюється наступними станами:
- кровотечею з вен стравоходу;
- переломами;
- печінковою енцефалопатією (зустрічається рідко);
- холангиокарциномой — переродженням запалення в ракову пухлину.
У пацієнток в 4,4 рази зростає ймовірність розвитку раку молочної залози. При первинному цирозі прогноз виживання несприятливий. Проведене лікування дозволяє максимально продовжити життя на 15 років. Летальний результат наступає від кровотечі або печінкової коми.
Виживаність після пересадки печінки протягом п’яти років становить 60-70%. Стан помітно поліпшується, хоча антитіла в крові пацієнтів залишаються, тому в ? випадків процес рецидивує і необхідна повторна операція.
Первинна форма біліарного цирозу печінки поки відноситься до невиліковних хвороб. Застосовуються варіанти лікування не підтверджують на практиці очікувану ефективність. Пацієнтів слід виявляти на ранніх етапах, особливо з груп ризику і починати лікування в доклінічній стадії хвороби.



