Зміст
- Трохи анатомії
- Які порушення відбуваються при ахалазії?
- Причини і фактори хвороби
- Симптоми і течія
- Особливості захворювання у дітей
- Різновиди ахалазії
- Діагностика
- Лікування
- Рекомендації народної медицини
- Які ускладнення викликає нелікована ахалазія стравоходу?
- Заходи профілактики
Ахалазія стравоходу являє собою захворювання, викликане порушенням регуляції скоротливої функції нервово-м’язового апарату. В результаті страждає перистальтика (хвилеподібні рухи, що забезпечують перехід їжі в шлунок), у пацієнта виникають труднощі при ковтанні.
Максимальні зміни відбуваються в нижній частині стравоходу — кардії, тому синоніми назви хвороби: кардіоспазм, ахалазія кардії, мегаэзофаг. Середня поширеність ахалазії стравоходу у світі становить 5-8 випадків на млн. населення. Частіше хворіють жінки молодого віку. Але хвороба зустрічається і у чоловіків в різних вікових групах, і у дітей.
Трохи анатомії
Анатомічно весь стравохід ділиться на 3 частини:
- шийну,
- грудну,
- черевну.
Нас цікавить сама нижня частина, що починається зі входу в діафрагму і з’єднується зі шлунком. Короткий діафрагмальний відділ (15-25 мм завдовжки) розташований на рівні IX-X грудних хребців, кпереди і трохи лівіше від середини.
М’язи діафрагми утворюють одне з фізіологічних звужень стравоходу. Разом з фіброзною тканиною і рихлою клітковиною воно представлено кільцем, яка герметично закриває вхід в кард (прилягає до шлунку частина). У спокої діафрагмальний ділянку закритий, просвіту немає.
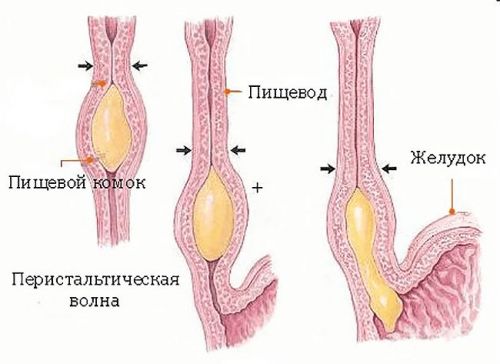
Особливості будови та функціонування стравоходу
Поддиафрагмальная частина кардії має довжину 30-40 мм, що проходить від купола діафрагми за лівою часткою печінки, спереду і збоку прикритий очеревиною. Нижню межу кардії визначають по куті, утвореному великою кривизною шлунка і бічною стінкою стравоходу (кут Гіса).
Від гостроти кута залежить ступінь готовності стравоходу до запобігання регургітації (зворотного надходження їжі). Зсередини на кордоні розташована складка слизової оболонки, що грає роль клапана. Парасимпатична іннервація стравоходу утворює складну мережу:
- передню — в основному з волокон правого блукаючого нерва
- задню — з лівого.
Головне завдання блукаючого нерва забезпечення моторної рухової активності стравоходу.
Симпатичні сигнали надходять у ганглії (вузли) і пов’язані з нервовими волокнами легенів, серця, аорти, сонячного сплетіння. Вони відповідають за тонус стравохідної стінки. Крім того, рухливістю кардії займається внутрішній нервовий апарат, що знаходиться в підслизовому шарі, адвентиції, між м’язовими волокнами.
Які порушення відбуваються при ахалазії?
Збій нервової регуляції викликає наступні послідовні порушення:
- недостатнє або неповне відкриття нижнього сфінктера стравоходу при ковтанні, цей процес у здорової людини відбувається рефлекторно;
- безладні скорочення м’язових волокон верхніх відділів стравоходу замість хвилі перистальтики;
- спазм нижнього сфінктера;
- розширення і атонія кардіального відділу і вище розміщеного ділянки у зв’язку зі значною втратою тонусу.
Деякі фізіологи виділяють три основних види рухових розладів при ахалазії стравоходу:
- кардіоспазм;
- дифузний езофагоспазм;
- ахалазию кардії.

Тільки фахівці здатні діагностувати патологію
Причини і фактори хвороби
Конкретну причину захворювання назвати неможливо, але відомі провокуючі фактори. До них відносяться:
- спадкова схильність — підтверджується виявленням випадків в одній родині, можливо, мають місце вроджені дефекти іннервації стравоходу;
- перенесена інфекція — доведено зв’язок із зараженням вірусами герпесу, вітряної віспи, цитомегаловірусом;
- недолік в харчуванні вітамінів (особливо групи В), білка;
- перенесені стресові ситуації, душевні травми, постійне перенапруження.
Симптоми і течія
Симптоми ахалазії стравоходу можуть з’явитися раптово і на час зникнути. З часом повтори стає частіше. Труднощі у пацієнта поступово наростають, оскільки хвороба прогресує.
Найбільш часті клінічні прояви:
- порушення акту ковтання (дисфагія);
- зворотний відтік їжі із стравоходу в порожнину рота (регургітація);
- больовий синдром.
Для дисфагії при ахалазії стравоходу характерне відчуття «застряглого грудки» виникає через кілька секунд після ковтання (затримка визначається не в горлі, а на рівні грудної клітини). Виникають труднощі проковтування як твердої, так і рідкої їжі, супутні осиплість голосу, хрипота, закашливание. Симптом може бути основним і розвиватися тривало.
Регургітація їжею зі слизом, з’їденої кілька годин раніше, виглядає як зригування. Посилюється при нахилі вперед, вночі – в горизонтальному положенні. Больовий синдром є у 60% пацієнтів. Він утворюється вираженим розтягуванням переповненого нижнього кінця стравоходу або його спастичними скороченнями. Біль відчувається як давить, локалізується за грудиною.
Іррадіація в шию, нижню щелепу, спину дуже нагадує стенокардію.
Зниження маси тіла — пацієнти з ахалазії стравоходу часто худнуть, хоча не скаржаться на відсутність апетиту. Це викликано скороченням харчування з-за страху болі і дисфагії, почуття ніяковості перед оточуючими на роботі чи навчанні.
До інших симптомів відносяться ознаки розкладання затриманої їжі:
- відрижка тухлим вмістом;
- постійний неприємний запах з рота;
- нудота;
- збільшення слиновиділення.
Можлива печія. Цей симптом не пов’язаний з рефлюксным закидом кислоти з шлунку, а викликаний розщепленням затриманої їжі до молочної кислоти.

Зригування у дітей може бути одним з ранніх симптомів ахалазії
Особливості захворювання у дітей
Серед всіх випадків ахалазії стравоходу на дітей до 15 років припадає 5%. Встановлено, що порушення моторики при цьому виникають не тільки в стравоході, але і в кишечнику, шлунку, жовчному міхурі. Найчастіше хвороба проявляється після п’яти років, максимальна захворюваність припадає на 8-9 років.
 Симптоми антрального гастриту
Симптоми антрального гастриту
Найбільш поширеними є симптоми:
- блювання під час їжі або трохи пізніше (у 80% випадків);
- труднощі при ковтанні (у 76% випадків);
- кашель вночі;
- плач дитини від болю.
Якщо хвороба починається в грудничкового віці, то мати зауважує, що під час годування дитини рве нествороженным молоком, немає домішки шлункового вмісту. Малюк «давиться» з-за недостатньої перистальтики в нижньому сегменті стравоходу і залишається в закритому положенні кардіального сфінктера. Складності надходження їжі викликають відставання у фізичному розвитку, авітаміноз, часті бронхопневмонії.
Різновиди ахалазії
Залежно від ступеня змін стравоходу розрізняють 2 типу захворювання:
- тип I — стінки стравоходу не пошкоджені, форма збережена;
- тип II — нижня частина стравоходу значно розширена, форма викривлена у вигляді S-подібної трубки.
Стадії перебігу хвороби визначаються вираженістю симптоматики та даними обстеження, що підтверджують зміни стравоходу.
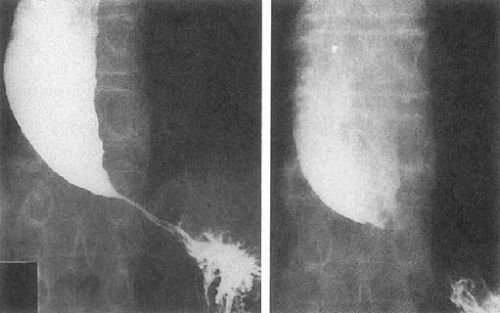
Контрастна речовина повністю заповнило розширену частину, по знімку можна припустити III– IV стадію захворювання
Виділяють 4 стадії ахалазії:
- початкова (перша, функціональна) — всі зміни носять непостійний характер, можливе короткочасне звуження в області нижнього сфінктера, розширення відсутня, труднощі при ковтанні бувають рідко;
- друга (стадія стабілізації) — нижній стравохідний сфінктер постійно знаходиться в підвищеному тонусі, при ковтанні він не розслабляється, виявляється помірне розширення кардії, у пацієнтів виражені симптоми дисфагії і слиновиділення;
- третя (початок рубцювання) — на кордоні з шлунком з’являється рубцювання стінки стравоходу, всі ознаки постійні;
- четверта — зміни представлені рубцевим звуженням стравоходу, просвіт зменшився у 2 рази, починаючи із середньої частини порожнину розширена, м’язовий тонус остаточно втрачена, порушена форма стравохідної трубки, приєднуються явища запалення (езофагіт, периэзофагит) та інші ускладнення.
Діагностика
Від діагностики потрібно не тільки підтвердити захворювання, але і встановити стадію процесу. Це визначає подальші дії лікаря, вибір лікування. Найбільш інформативними є такі дослідження:
- рентгенографія всіх відділів стравоходу після прийому контрастує речовини (барієвої суспензії) дозволяє виявити порушення форми, складчастості;
- манометрія — проводиться спеціальним катетером, заміряються хвилі створюваного при ковтанні тиску у всіх частинах стравоходу;
- езофагоскопія — ендоскопічний огляд слизової і стінок стравоходу, сфінктерів, шлунка, методика дозволяє візуально оцінити зміни в кардії в момент проходження зонда.
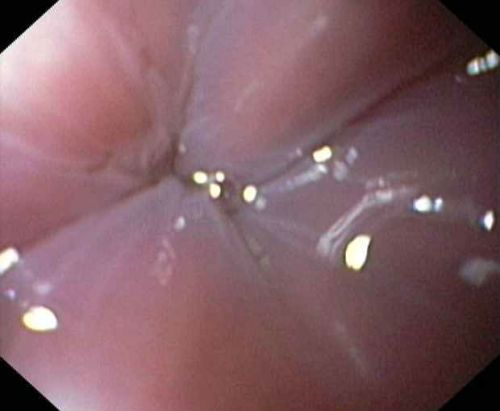
При ендоскопії візуально видно закрита частина кардії
Рідше застосовують радіоізотопну сцинтиграфію. З допомогою мітки радіоактивної речовини оцінюється процес проходження рідкої і твердої їжі. Метод використовується в диференціальній діагностиці з вторинними порушеннями перистальтики стравоходу (при склеродермії).
Лікування
Лікування ахалазії стравоходу має усунути перешкоди для проходження їжі, компенсувати втрачену нервову регуляцію м’язами. Немедикаментозні рекомендації стосуються режиму і дієти. Позбутися негативних явищ допомагає харчування з виключенням всіх продуктів, що діють на слизову дратівливим чином:
- алкоголю і газованих напоїв;
- гострих приправ і соусів;
- смажених і копчених м’ясних виробів;
- солінь;
- дуже холодних або, навпаки, занадто гарячих страв.
Приймати їжу пацієнту рекомендують:
- малими порціями, але частіше звичайного;
- м’ясо і рибу є тільки у вареному вигляді;
- більше готувати каші;
- білок молочних виробів вживати за рахунок сиру, нежирної сметани;
- овочі та фрукти краще протерти, не можна захоплюватися дуже кислими ягодами і фруктами.
Фізична робота повинна бути обмежена, необхідно стежити за режимом відпочинку.
Застосовувані лікарські засоби спрямовані на зняття впливу блукаючого нерва або симпатичної іннервації, загальну заспокійливу дію. Найбільш показані препарати:
- групи Нітрогліцерину;
- блокатори кальцієвих каналів (Кордафлекс, Изотропин, Кордипин);
- як седативних засобів рекомендуються Валеріана, Персен та інші;
- обов’язкові вітаміни групи В, вони відновлюють нервову регуляцію.
Прокінетики (Мотіліум) підтримують перистальтику стравоходу
Комбіноване лікування призводить в початкових стадіях ахалазії до зниження тиску в області сфінктера і по ходу стравоходу. Сучасними видами терапії вважаються введення за допомогою ендоскопа в м’язи кардії ботулинового токсину А, склеротерапія — усунення розтягування з допомогою локальних ін’єкцій спеціальних речовин.
На межі оперативного лікування варто застосування кардиодилататора. Найбільшим практичним застосуванням користується балонний апарат, який вводиться крізь завужені місце кардії, потім роздувається до 25-45 мм з поступовим розширенням.
Тривалість процедури від 30 секунд до хвилини. На курс потрібно декілька процедур, які проводяться через 2-3 дні. Наприкінці тиск усередині балона збільшують до 320 мм рт. ст. Пацієнти відчувають помірну болючість. По закінченні рекомендується голод і постільний режим на 2 години. У 95% хворих стан поліпшується. Однак спостереження показало, що рецидив хвороби настає через кілька років майже у 70% пацієнтів.
Можливі ускладнення кардиодилатации у вигляді:
- розриву стравоходу з поширенням інфекції в середостіння і медиастинитом;
- гостра кровотеча з вен;
- освіта стійкою недостатності кардії з подальшим рефлюкс-езофагітом;
- рубцювання в зоні розтягування;
- поява грижового каналу в стравохідного отвору діафрагми;
- освіта травматичної дивертикула;
- інвагінація (вставливание) кінцевого відділу стравоходу в шлунок.
Один з варіантів для тимчасового дії — установка пищеводных стентів. Зазвичай вони використовуються після оперативного лікування пухлин стравоходу. У стента є антирефлюксный клапан, який запобігає попаданню в стравохід вмісту шлунка. Ендоскопічні операції поки застосовуються рідко, в якості експерименту.
Техніка будь-якого класичного хірургічного втручання пов’язана з поздовжнім розрізом м’язів кардії і наступною пластикою
Рекомендації народної медицини
Народними засобами рекомендується користуватися в початкових стадіях ахалазії або в післяопераційному періоді. Застосовуються рослинні відвари та настоянки можна розділити на 3 групи:
- тонізуючі та загальнозміцнюючі — настоянка женьшеню, лимонника, алое, родіоли рожевої;
- протизапальні — календула, ромашка, кора дуба, листя волоського горіха;
- заспокійливі — пустирник, валеріана, м’ята, материнка.
Які ускладнення викликає нелікована ахалазія стравоходу?
Найбільш частими наслідками нелікованої ахалазії кардії можуть бути:
- тривалий хронічний езофагіт з застоєм їжі стає причиною раку стравоходу;
- порушення вентиляції легеневої тканини у зв’язку з регургітацією викликає повторні аспіраційні пневмонії, пневмосклероз, абсцеси в легенях;
- значно розширений здавлює стравохід поворотний і блукаючий нерви, правий головний бронх, верхню порожнисту вену;
- втрата ваги і виснаження;
- варикозне розширення вен стравоходу;
- свищі;
- стравохід Баретта;
- гнійний перикардит.

Одне з можливих ускладнень
Тому при ахалазії стравоходу потрібно раціональне лікування. Воно допомагає запобігти інші важкі захворювання.
Заходи профілактики
Для попередження ахалазії стравоходу рекомендується:
- відмовитися від куріння;
- контролювати фізичні навантаження;
- більше гуляти і ходити пішки;
- навчитися розслаблятися, справлятися зі стресами;
- не перекушувати на ходу, не зловживати фастфудом і газованою водою;
- знати міру у вживанні алкогольних напоїв, кави;
- не захоплюватися модними дієтами;
- більше пити води, є фруктів і овочів.
Особливо варто серйозно ставитися до попередження хвороби членам сімей, де вже є повторні випадки. Симптоми ахалазії не можна запускати і сподіватися на самовилікування. Ця патологія в подальшому здатна доставити безліч неприємностей і турбот пацієнтам.



