Зміст
- Причини і механізм розвитку
- Анатомічні варіанти атрезії
- Класифікація за типами
- Протягом патології
- Діагностика
- Можна поставити діагноз дитині в утробі матері?
- Лікування
- Як протікає післяопераційний період?
- Прогноз
Атрезія стравоходу — не хвороба, а порок розвитку вродженого характеру, тому пацієнтами є діти практично з перших днів життя. Стравохід виглядає короткою трубкою зі сліпим верхнім кінцем, а знизу може бути з’єднаний з трахеєю.
Однаково часто зустрічається у хлопчиків і дівчаток. Поширеність становить 3 випадки на 10 тисяч народжених, по іншим авторам 1 випадок на 3-5 тисяч новонароджених. 5% зазвичай поєднується з патологією хромосом. Атрезія стравоходу у дітей супроводжує інші вроджені порушення розвитку (серця, судин, сечостатевих органів, кишечника та шлунка).
У Міжнародній статистичній класифікації враховується окремо «атрезія стравоходу без нориці» під кодом Q39.0 і «атрезія стравоходу з трахеально-стравохідним свищем» — Q39.1 (сюди ж включаються випадки бронхиально-стравохідного з’єднання).
Порок несумісний з життям, тому величезне значення має швидке виявлення і екстрене хірургічне втручання.
Причини і механізм розвитку
Формування пороку відбувається на ранніх стадіях розвитку плода. На другому місяці вагітності у ембріона з головного краю передньої кишки утворюються трахея і стравохід. Вони сполучаються між собою. До п’ятої тижня має відбутися при нормальному перебігу поділ.
Якщо швидкість і напрямок росту цих органів не відповідають, то до 20-40 дня з’являється атрезія стравоходу. Одночасно у плода в 50-70% формуються інші вади:
- дефекти опорно-рухової системи (30%);
- вади серця (до 37%);
- стеноз пілоричного частини шлунка, атрезія тонкої кишки і жовчних шляхів (20-21%);
- дефекти сечостатевих органів (10%);
- зрощення порожнини носа з-за атрезії хоан, інші дефекти лицьової частини черепа (4%).
До 7% народжених дітей страждають хромосомними порушеннями у вигляді гідроцефалії, мікроцефалії за рахунок трисомії 13, 18 і 21 парі хромосом. Аналіз перебігу вагітності жінок показав, що порок дитини частіше буває у випадках багатоводдя, при загрозі переривання в першому триместрі.
Анатомічні варіанти атрезії
Атрезія стравоходу у новонароджених можлива без з’єднання з трахеєю, так і в найбільш часто зустрічається формою — з трахеопищеводным свищєм (80-90% випадків).
Розміри свищевого ходу можуть бути різними
Розташовується свищ на рівні останнього шийного хребця, верхніх грудних і нижче. При утворенні свищевого ходу зверху кінець стравохідної трубки залишається на рівні грудних хребців (II–III), нижня частина з’єднана з задньої або бічної поверхні з трахеєю (бронхом).
Найнижчий варіант найбільш поширений. Зазвичай верхній відрізок стравоходу ширше і більше нижньої. До ротового отвору не вистачає довжини стравохідної трубки в 8-12 див.
Сліпий кінець при гістології тканини показує гіпертрофію, а в іншому спостерігається витончення стінки. Трахеально-стравохідний свищ являє собою незвичайний канал, вистелений зсередини епітелієм або грануляційною тканиною. Можливе утворення подвійного свищевого ходу.
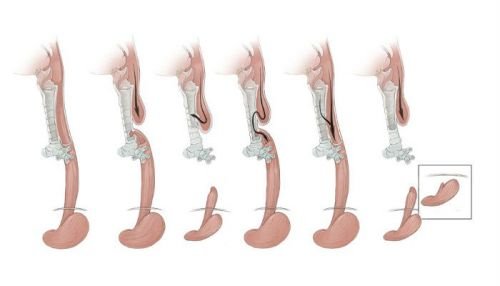
Класифікація за типами
З усіх видів атрезії різних ділянок органів травлення, порок стравоходу зустрічається найбільш часто. В залежності від анатомічної форми і розташування прийнято розрізняти шість типів патології:
 Аксіальна кардіальна грижа стравохідного отвору діафрагми
Аксіальна кардіальна грижа стравохідного отвору діафрагми
- стравохід повністю відсутній, його замінює тяж із сполучної тканини;
- з однієї трубки стравоходу утворюються 2 окремих сліпих мішка;
- верхня частина трубки закінчується сліпо, нижня — сполучена ходом з трахеєю на рівні вище біфуркації;
- те ж, але нижній стравохідний свищ розташований в зоні біфуркації;
- свіщевої хід розташований у верхньому кінці стравоходу, нижній — сліпий;
- обидва відрізки (і верхній, і нижній) з’єднуються з трахеєю.
Інша класифікація має змінену трактування і передбачає 5 типів, які зустрічаються з різною частотою:
- 85% випадків припадає на варіант зі сліпим верхнім кінцем і трахеопищеводным свищем знизу;
- 8% — «чиста» атрезія без утворення свищів;
- 4% — «тип у формі Н» — з прохідним стравоходом;
- 1% — атрезія з закритим верхнім кінцем і свищевым ходом внизу;
- 1% — атрезія з двома норицями.
Протягом патології
Симптоми пороку проявляються майже відразу після народження, ще до першого годування. Вони досить типові, що дає можливість швидко організувати лікування. У новонародженого відзначається постійне виділення з порожнини рота і носа в’язкої пінистої слизу (симптом «помилкової гіперсаливації»), напади задухи з ціанозом обличчя і тіла у зв’язку з аспірацією (попаданням слизу в трахею).
Поліпшення настає тимчасово за видаленням слизу, потім все повторюється. При початку першого годування груддю рідина відразу відригує, а при наявності трахеопищеводного свища потрапляє в дихальні шляхи, стимулює кашель, порушення дихання, ціаноз. Зворотний рух рідини (регургітація) на відміну від істинної блювання з’являється відразу після двох ковтків.
Через кілька годин у новонародженого з атрезією стравоходу розвивається дихальна недостатність. Вона посилюється попаданням в трахею вмісту шлунка.
Розлад дихання викликає наслідки в організмі у вигляді респіраторного ацидозу (відхилення кислотно-лужного балансу в бік закислення), підвищеного вмісту еритроцитів і гематокриту.
Стан швидко погіршується. Ускладненнями дихальної недостатності є:
- аспіраційна пневмонія;
- виснаження;
- зневоднення.
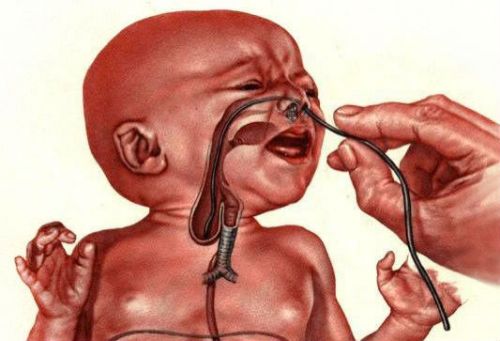
При атрезії доктору не вдається провести катетер далі 10-12 см від ясен через упирання в сліпий кінець
Огляд малюка дає можливість виявити:
- западіння або вибухання у верхній половині живота;
- прискорене дихання з порушеним ритмом;
- тимчасовий, а потім повний ціаноз тіла;
- вологі хрипи в легенях.
Ці розлади посилюються при спробі годування. Відзначається відходження меконію зі стільцем після народження у першу добу, потім дефекація не настає.
Діагностика
Досвідчені акушерки та лікарі-неонатологи знають, що при появі перших симптомів потрібно негайно перевірити прохідність стравоходу шляхом вставляння через ніс катетера.
При наявності свища неможливо потрапити в шлунок. Зондування стравоходу рекомендовано робити всім новонародженим з пінистим виділеннями з рота, а також при дихальних порушеннях відразу після народження.
Рекомендують провести пробу по Elephant: в катетер, введений в стравохід до упору, шприцом вводиться невелика кількість повітря. При наявній атрезії він відразу з шумом виходить з носоглотки і рота хворого.
Для остаточної діагностики необхідно рентгенівське дослідження з введенням в стравохід контрастної речовини Йодолипола не більше 2 мл Для попередження аспірації дитину підтримують у вертикальному положенні.
Після закінчення дослідження Йодоліпол необхідно відсмоктати. Барієва суміш не застосовується у зв’язку з густотою і труднощами видалення. На знімку видно заповнення відрізків стравоходу контрастним речовиною, проникнення його через трахеальний свищ в легеневу тканину, сліпий кінець верхнього сегмента.
При наявності трахеопищеводного повідомлення у нижньому відділі шлунок і кишечник переповнені повітрям. Відсутність повітряного наповнення — ознака бессвищевого типу атрезії стравоходу.
У відділеннях дитячої хірургії можливо для уточнення виду атрезії застосування езофагоскопа і трахеобронхоскопіі.
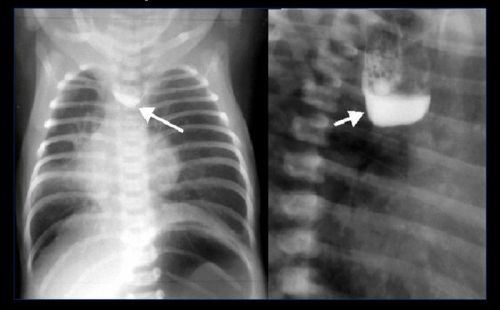
Проводиться оглядове дослідження органів грудної клітини і знімки в прямій і бічній проекції
Можна поставити діагноз дитині в утробі матері?
Діагностика патології у плода називається пренатальної. Вона може ґрунтуватися на наступних непрямих ознаках, які виявляються при ультразвуковому дослідженні:
- багатоводдя — при значному зростанні ваги вагітної, в даному випадку його пов’язують зі зниженим обігом навколоплідних вод із-за нездатності плода до ковтанню амніотичної рідини;
- відсутність зображення контурів шлунка або його занадто маленькі розміри в динаміці при спостереженні.
Вірогідність підтвердження патології за цими ознаками доходить до 50%. У II і III триместрах досвідчений лікар зауважує періоди наповнення і спустошення сліпого кінця стравоходу. Є повідомлення про важливість визначення вмісту ферменту ацетилхолінестерази в амніотичній рідині плоду, якщо в період вагітності виникає підозра на вроджену патологію.
Лікування
Операція необхідна дитині за життєвими показаннями, тому підготовку починають відразу після народження у відділенні новонароджених, не чекаючи перекладу в спеціалізовану хірургічну клініку. Малюка поміщають в кувез з піднесеним становищем верхніх відділів тулуба, де його можна зігріти, постійно подається кисень для дихання.
Дитині необхідно забезпечити положення лежачи на животі з піднятою головою під кутом в 30 градусів і приспущеною правою частиною тіла. Подібним чином вдається покращити спорожнювання шлунка, знизити можливість аспірації кислого секрету через свіщевої хід.
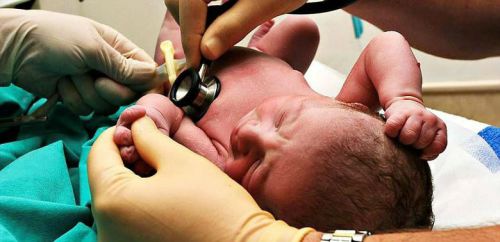
Малюк знаходиться під постійним контролем фахівців
Кожні чверть години проводять відсмоктування вмісту з рота і носа. Годування через рот заборонено. Дитині вводять рідини, поживні суміші, антибактеріальні засоби широкого спектру дії у розрахунку на вагу.
Наростаюча дихальна недостатність є показанням для переведення хворого на штучну спосіб вентиляції легенів. Трахею интубируют і підключають апарат ШВЛ. При цьому необхідно враховувати можливість інтенсивного скидання повітря крізь фістулу в шлунок.
Тоді спостерігається перераздувание шлунка і кишечника, обмеження рухів діафрагми. У підсумку дихальна недостатність ще більше прогресує, виникає можливість розриву шлунка і зупинки серця. Реаніматологи в таких умовах намагаються розгорнути або поглибити інтубаційну трубку. Ці заходи допомагають знизити скидання повітря крізь фістулу.
Перед операцією під наркозом проводять бронхоскопію з ретельним відсмоктуванням вмісту з трахеї.
Операційний ризик менше у дітей доношених, без поєднання атрезії стравоходу з іншими вадами, які не перенесли родових травм. Методика операції вибирається залежно від типу атрезії, висоти розташування і наявності свищевого ходу.
Суть втручання на першому етапі: розкривається грудна клітка пацієнта, перев’язується свищ між трахеєю і стравоходом, обидва кінця стравоходу з’єднуються анастомозом. При неможливості з’єднати кінці стравоходу накладають стоми на шиї (вихід із стравоходу) і у верхній частині живота (із шлунка). У пацієнтів без свищевого ходу операція менш важка.
При високому операційному ризику (діти недоношені, менше 2 кг вагою, з іншими вадами) на першому етапі встановлюють подвійну гастростому: одну для годування після операції за допомогою зонда в дванадцятипалої кишці, другу — з шлунком для забезпечення зниження компресії та аспірації. Наступний етап операції (поділ трахеї і стравоходу) виконується через 2-4 дні.
Діти з вродженою атрезією стравоходу живуть з післяопераційної эзофаго – і гастростомами, які дозволяють попередити важкі ускладнення, проводити годування. Остаточний етап — пластику стравоходу — виконують в залежності від стану малюка у віці від трьох місяців до трьох років. Матеріалом для пластики служить власний трансплантат з товстої кишки.
Читайте також: Лікування кардиоспазма стравоходу
Лікування кардиоспазма стравоходу Лікування атонії шлунка
Лікування атонії шлунка
Як протікає післяопераційний період?
Після операції дитина знаходиться в відділенні реанімації. Триває інтенсивна терапія. У вену крапельно вводиться розчин глюкози, електролітів. Застосовуються антибіотики широкого спектру дії, Метронідазол.
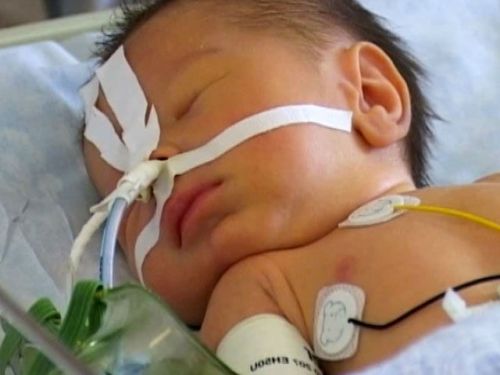
Годування здійснюють через зонд або гастростому при відновленні кишкової перистальтики
Лікарі намагаються якомога раніше перекласти малюка на власне дихання, оскільки тривале перебування інтубаційної трубки в трахеї може викликати стан трахеомаляции і набряку, тоді буде потрібна термінова трахеостомія.
У перші 7 днів після операції не можна розгинати шию дитини. Це рух натягує стравохідний анастомоз і може викликати розбіжність швів. На 6-7 день необхідно перевірити анастомоз рентгенівським методом з введенням Йодлипола. Перевіряється прохідність стравохідної трубки, відсутність набряків.
Якщо не планується пластику, то дитину можна почати годувати через рот. Харчування починають зі спеціальних сумішей (Хумана АР, Фрисовом, Антирефлюкс, Нутрізон), додаються препарати прокінетики (Домперидон) для забезпечення перистальтики шлунку і кишечника.
На 2-3 тижні проводять эзофагогастроскопию, візуально оцінюється зона анастомозу, найближчих відділів шлунка. При виявленні звуження (зустрічається у 30-40% пацієнтів) до лікування додають бужування. Щільні гумові бужі (розміри 22-24) вставляють в стравохід для розробки судженого каналу.
Післяопераційні ускладнення
Найближчим часом після операції слід очікувати:
- неспроможність швів анастомозу;
- шлунково-стравохідний рефлюкс;
- пневмонію;
- медіастеніт;
- ларинготрахеомаляцию;
- кровотеча і анемію.
Протягом року після операції можливе виникнення:
- порушення ковтання (непрохідність анастомозу);
- осиплості голосу (травма поворотного нерва);
- нічний регургітації через шлунково-стравохідного рефлюксу;
- повторних пневмоній.
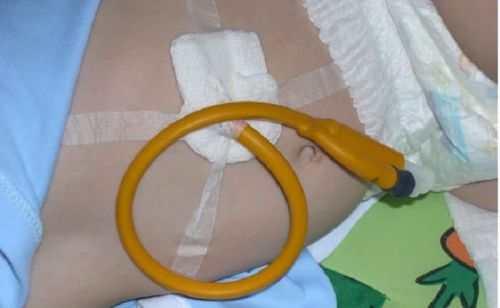
Гастростома дозволяє годувати малюка до остаточного відновлення прохідності стравоходу
Прогноз
Якщо операція проведена з приводу ізольованої атрезії стравоходу без інших пороків, то повне одужання наступає майже у 100% випадків. При поєднанні з іншими вадами і хромосомними аномаліями показник знижений до 30-50%. Відсутність ускладнень створює сприятливий прогноз для життя та розвитку дитини.
Обов’язково слід спостерігати за пацієнтом педіатром і хірургом. Батькам контролювати режим і харчування, підтримувати імунітет. Навіть виконана операція залишає підвищеним ризик зараження респіраторними інфекціями, розвитку пневмонії, бронхіальної астми.



