Зміст
- Звідки береться рідина в черевній порожнині?
- Причини асциту черевної порожнини
- Які фактори посилюють ризик появи асциту?
- Симптоми
- Як виявити патологію?
- Значення складу асцитичної рідини в диференціальній діагностиці
- Лікування
- У чому небезпека асциту?
- Як лікувати асцит черевної порожнини народними способами?
- Чи можна прогнозувати, скільки проживе пацієнт?
Асцит являє собою важке ускладнення багатьох захворювань. Проявляється у збільшенні живота за рахунок переповнення очеревини рідиною. У народі більше відома назва «водянка». Люди з такими порушеннями не можуть прожити без сечогінних засобів.
Симптоми асциту наростають поступово, погіршують перебіг основної патології. Збільшення внутрішньочеревного тиску призводить до порушення роботи внутрішніх органів, розглядається в діагностиці, як стадія декомпенсації хвороби. У ? випадків причиною виникнення асциту є цироз печінки, до якого привів алкоголізм.
Звідки береться рідина в черевній порожнині?
У жінок в клімактеричному періоді нерідко спостерігаються невеликі набряки на обличчі і ногах, зростає вага (у нормі не більше, ніж на 3-4 кг). Ці зміни пов’язані з нейроендокринними розладами і не мають відношення до розвитку асциту.
Механізм патології формується по-різному з урахуванням патогенезу головного захворювання. В нормальних умовах епітелій очеревини виділяє трохи рідини для попередження склеювання внутрішніх органів, поліпшення ковзання. За складом вона наближається до плазмі крові. В організмі людини постійно йдуть процеси в черевній порожнині:
- виділення рідини;
- зворотне всмоктування і оновлення.
При асциті в процес підключаються венозні і лімфатичні судини. А вони, в свою чергу, реагують на змінений склад артеріальної крові. Головне порушення — рідина з судин виходить крізь стінки у вільний тканинне простір. Для цього повинен порушитися баланс між гідростатичним і онкотическим тиском.
Як відомо, будь-який тиск крові забезпечується в першу чергу роботою серцевого м’яза (міокарда). Зниження настає при захворюваннях, що призводять до зниження скорочувальної здатності серця (міокардити, дистрофія, інфаркт міокарда). Вони викликають недостатність кровообігу.

Через порушення механізму прокачування крові через праві та ліві відділи застій передається на всю венозну мережу, включаючи вени живота (нижню порожнисту і ворітну)
Зростання тиску у венозній мережі сприяє скиданню водної частини крові в черевну порожнину. Онкотичного тиск підтримується в основному наявністю достатньої кількості білка в крові.
При асциті, як правило, підключається механізм порушення синтезу білка в зв’язку з захворюваннями печінки або застійними явищами. Особливо це стосується альбуміновою фракцією. Зниження концентрації білка призводить до виходу рідини із судин.
Чимале значення надається нестачі кисню в артеріальній крові (гипоксическое стан). Це пов’язано і з порушенням серцевого викиду, і зі здавленням печінкових клітин:
- фіброзною тканиною (при цирозі);
- розширеними венулами (при портальній гіпертензії);
- новоутворенням або метастазами.
Нестача кисню викликає ішемію нирок. Фільтрація в клубочках знижується. Менше виділяється сечі. У відповідь підвищується синтез антидіуретичного гормону в гіпофізі та надниркових залоз альдостерону (майже в 20 раз). У підсумку — затримується натрій, а з ним і вода.
Гранична навантаження на вени передається і на лімфатичну систему. З лімфатичних судин рідина переходить в очеревину. Настає момент, коли скупчення води перевищує можливості черевної порожнини з її всмоктуванню, тоді виникає асцит.
До механізму освіти потрібно додати гормональний відповідь на зменшення маси крові, ушкодження судинної стінки при запальних і системних захворюваннях, гіперфункцію епітелію черевної порожнини на фоні пухлинного росту та запалення.
Причини асциту черевної порожнини
Розподіл причин асциту на печінкові та позапечінкові, запропоноване поруч авторів, можна розглядати як умовне. Оскільки в механізмі утворення, як описано вище, беруть участь багато факторів.
До найбільш поширених причин відносяться:
- у 75% випадків — цироз печінки;
- у 10% — ракові пухлини або метастази;
- у 5% — прояв серцевої недостатності.
На решта 10% припадають:
- розвиток портальної гіпертензії при тромбозі печінкових вен, ворітної вени в умовах здавлювання пухлиною;
- хронічна патологія нирок (амілоїдоз, гломерулонефрити);
- аліментарна дистрофія при виснаженні;
- туберкульоз очеревини;
- у жінок великі кісти, онкологічні утворення яєчників;
- пухлини, що розвиваються з тканини очеревини (псевдомиксома, мезотеліома);
- ендокринні захворювання (мікседема);
- загальне запалення серозних оболонок при системних захворюваннях (ревматизм, червоний вовчак, ревматоїдний артрит), в стадії уремії при нирковій недостатності;
- інші хвороби органів травлення (панкреатит, Крона, саркоїдоз);
- реакція очеревини на неінфекційне запалення (перитоніти гранулематозний і еозинофільний).

Мікседема – захворювання щитовидної залози, яке може слугувати причиною появи асциту
Ознаки асциту черевної порожнини можуть виникнути у дітей в грудному віці. Вони пов’язані з набряком вродженого походження при резус – несумісності з матір’ю, зазвичай випадки на 100% закінчуються летально, вродженими аномаліями печінки та жовчовивідних шляхів, а також нефротичним синдромом вродженого характеру.
Також пов’язані з втратою білка через кишечник і недоліком харчування, набряком у відповідь на приховану крововтрату у внутрішньоутробному періоді.
Які фактори посилюють ризик появи асциту?
До групи ризику можна включити осіб, які мають максимальну ймовірність розвитку головних захворювань, що призводять до асцит:
- зловживають спиртними напоями;
- курців;
- наркоманів;
- перенесли гострі гепатити і страждаючих хронічними формами;
- після переливання крові;
- потребують гемодиализной підтримці ниркової фільтрації;
- захоплюються татуажем;
- мають зайву масу тіла, ожиріння;
- хворих на цукровий діабет;
- з ознаками порушеного білкового і жирового обміну по аналізах крові;
- захоплюються модними дієтами для схуднення;
- мають спадкову обтяженість по онкологічної патології.
Про особливості асциту при цирозі печінки детальніше читайте у цій статті.
Симптоми
Прояви асциту зазвичай виникають після накопичення в черевній порожнині від одного до півтора літрів рідини. При гострих захворюваннях (тромбоз ворітної вени) він розвивається швидко. При інших — схильний до поступового розвитку протягом декількох місяців. Найбільших розмірів досягає асцит при зв’язку з наслідками патології лімфообігу.
Інша особливість клінічних проявів, зв’язок з іншими набряками і ознаками затримки рідини. Так, при патології печінки, асцит не супроводжується набряками на інших частинах тіла, а в разі серцевої недостатності спочатку виникає анасарка (легка пастозність шкіри), набряки на стопах і гомілках, а потім накопичується рідина в животі.
Пацієнта вже на ранній стадії турбують розпирання після прийому їжі і натщесерце, болі в животі обумовлені характером основного захворювання, наприклад, при застої в печінці збільшується ліва частка, і пацієнти скаржаться на хворобливі відчуття в епігастрії. Змінюється зростання, вага і об’єм живота, з’являється здуття кишечника і труднощі при одяганні взуття, нахилах тіла.
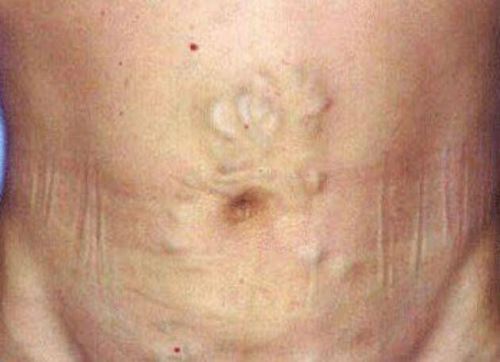
Розширення венозної мережі у вигляді «голови медузи» тримається і після лапароцентеза
У зв’язку з підйомом купола діафрагми, у хворого виникають:
- симптоми рефлюксного закидання вмісту шлунка в стравохід (печія, відрижка);
- задишка спочатку тільки при ходьбі, потім в спокої, особливо в положенні лежачи;
- людина не може спати на низькій подушці;
- набряк поширюється в пах, у чоловіків на мошонку;
- можливе формування грижі білої лінії живота.
При огляді звертають увагу на округлу і обвислі форму збільшеного живота у вертикальному положенні пацієнта і розпластування лежачи («жаб’ячий живіт»), випинання пупка, білі розтяжки (стрії) на шкірі з боків і розширені і потовщені вени утворюють навколо пупка картину «голови медузи».
При портальної гіпертензії можливі жовтушність шкіри і склер, нудота, часта блювота. Туберкульозний асцит супроводжується вираженими проявами інтоксикації: слабкість і невмотивованої втомою, головним болем і тахікардією.
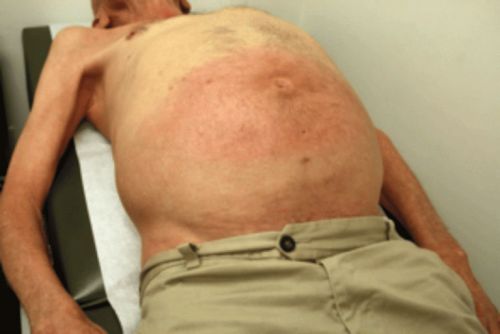
На відміну від ожиріння маса тіла у пацієнта збільшена непропорційно: руки і ноги значно худнуть
Якщо асцит супроводжує системні захворювання або нестача харчування, то він виражений слабо, але одночасно видно набряки на ногах, можна виявити випіт рідини в плевральну порожнину.
Як виявити патологію?
Діагностика асциту починається з лікарського огляду. Крім візуальних ознак (збільшення живота, розширена венозна мережа, набряклість ніг і паху), доктора використовують метод перкусії.
Проводиться постукування пальцем однієї руки з іншою. При цьому виявляється притуплення звуку в лежачому положенні в бокових каналах живота, на боці в нижній частині. Пропонуючи пацієнту повертатися можна зафіксувати перехід зон притуплення. Інший спосіб — односторонні толчкообразние руху до центру, при цьому, з іншого боку, відчувається хвиля.
Ультразвукове дослідження проводиться не тільки для виявлення рідини, але і в порядку з’ясування причини асциту. Лікар може оглянути печінка, виявити змінені розміри, форму, вузлові утворення. При допплерівському картрировании оцінюється кровотік в ворітної і нижньої порожнистої вени.
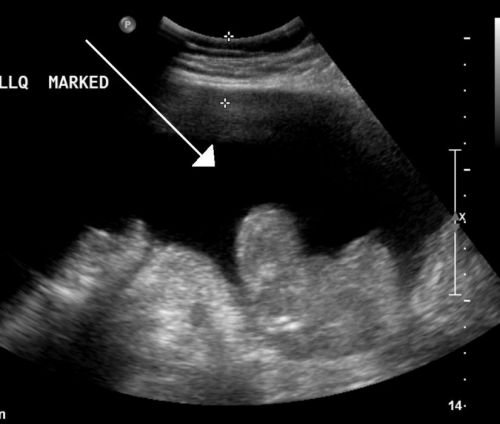
Рідина на УЗД має характерну картину
УЗД-дослідження серця дозволяє встановити ознаки серцевої недостатності, вад, помітити рідина в плевральній порожнині. Огляд підшлункової залози необхідний для виключення панкреатиту в етіології асциту.
Рентгенівський метод для виявлення асциту об’ємом понад 0,5 л. Але метод залишається одним з найважливіших у діагностиці туберкульозного ураження легень, гіпертрофічних змін з боку серця, плевриту.
Ангіографія — варіант рентгенівського дослідження, при якій контрастна речовину вводять у вену, а потім роблять серію знімків для підтвердження прохідності, форми судин.
Обстеження печінки радіоізотопними препаратами допомагає встановити ступінь ураження працюючих клітин органу. При гепатосцинтиграфии внутрішньовенно вводять Метіонін, мічений ізотопом, чутливим до клітин печінки. Подальше сканування дозволяє виявити ділянки, не заповнені речовиною. Це означає, що там немає печінкових клітин, прогалини заповнені фіброзною тканиною.
Лапароскопічне дослідження в умовах операційного блоку полягає у введенні через невеликий розріз в черевну порожнину оптичної техніки, здатної дистанційно показувати внутрішні зміни органів.
Спеціальна приставка для забору матеріалу на біопсію застосовується для подальшого гістологічного дослідження печінки та інших органів, лімфовузлів, очеревини. На аналіз обов’язково береться асцитичної рідина, досить 50-100 мл.
Комп’ютерна та магнітнорезонансна томографія виявляє випіт рідини у важкодоступних місцях черевної порожнини.
Лабораторна діагностика заснована на ознаках порушення діяльності печінки, всіх видів обміну та електролітного складу. Проводяться аналізи:
- альбумін/глобулинового співвідношення;
- печінкових трансаміназ та інших ферментів;
- сечовини, креатиніну;
- ліпази і амілази підшлункової залози;
- калію, натрію.
Певне значення в підтвердженні печінкової причини асциту приділяється вивченню показників системи згортання крові. В цілях виключення ракового процесу в печінці призначають аналіз на рівень ?-фетопротеїну.
Значення складу асцитичної рідини в диференціальній діагностиці
Вилікувати асцит без урахування основного захворювання неможливо. Один з обов’язкових аналізів — дослідження асцитичної рідини, отриманої при лапароскопії або спеціальним проколом черевної стінки. Результати допомагають виявити механізм затримки води, підібрати оптимальні препарати і забезпечити лікування асциту.
Першим ділом результати повинні відповісти на питання: «чи Є отримана рідина транссудатом або ексудатом?». Різниця визначається вмістом білка та інших компонентів. У транссудаті рідина виходить з судинного русла під дією підвищеного гідростатичного тиску або зменшеного вмісту колоїдних речовин, при цьому самі судини залишаються непошкодженими.
У своєму складі транссудат містить білок до 15 г/л, переважно у вигляді альбумінів, допустимі коливання питомої ваги 1,010–1,015
Ексудат — утворюється як результат запальної реакції з пошкодженням проникності судинної стінки. За складом ексудат близький до плазми крові. В нього входить значна кількість білкових компонентів, які в нормальних умовах не проходять крізь стінку судини (імуноглобуліни, фібриноген, комплемент).
Всього білка 15-60 г/л Фібриноген швидко трансформується у фібрин під впливом тканинних тромбопластинов. Нитки фібрину видно при мікроскопії рідини. За відносної щільності ексудат становить 1,015–1,027. Обов’язково присутні запальні елементи.
При цирозі печінки найчастіше виявляється транссудат. На тлі перитонеальних явищ, запалення внутрішніх органів — ексудат. Наявність геморагічної асцитичної рідини (з кров’ю) рідко супроводжує цирозу. Набагато частіше спостерігається при новоутвореннях, туберкульозному перитоніті.
Переважання в клітинному складі рідини нейтрофілів з каламутним осадом — характерна ознака бактеріального перитоніту. Якщо виявляється найбільшим рівень лімфоцитів — перитоніт швидше туберкульозного походження. Для діагностики такі відмінності важливі, оскільки перитоніт може протікати приховано.
Ще більш інформативним є проведений посів асцитичної рідини, визначення чутливості до антибіотиків.
Якщо отриманий матеріал відрізняється мутністю і білуватим (молочним) відтінком, то лаборант передбачає потрапляння значної кількості лімфи в черевну порожнину (хілезний асцит). При цьому варіанті в складі виявляють дрібні краплі жиру, підвищення рівня тригліцеридів, високий вміст лейкоцитів, пухлинні клітини.
В якості підтвердження суб’єктивної думки лаборанти проводять диференціальну діагностику проб:
- при додаванні лужного розчину розчиняються білки і каламутність зменшується;
- реактиви з ефіром призводять до зникнення каламутності, пов’язаної з жирами.
Дуже рідкісний результат — виявлення в асцитичної рідини, слизу. Таке буває при псевдомиксоме очеревини і муцинозной аденокарциномі шлунка або кишечника.
Лікування
У терапії асциту не існує стандартів. Вибір лікаря залежить від причини патології, чутливості хворого до лікарських препаратів. Чим довше страждає пацієнт, тим складніше підібрати раціональну схему лікування. Обов’язково враховується активність основного захворювання. Проводиться патогенетична терапія.
Хворий з асцитом потребує напівпостільному або постільному режимі. У харчуванні необхідним правилом є:
- виняток солі — спочатку її обмежують до 2 г на добу;
- зменшення випитої рідини.
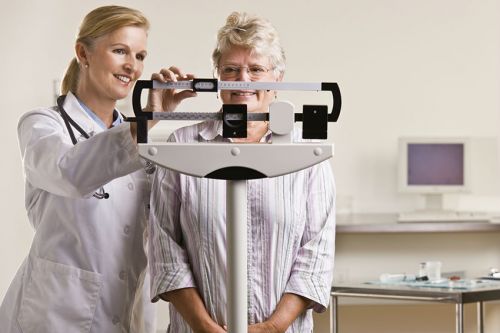
Для контролю за накопиченням водного залишку застосовують щоденне зважування пацієнта, вимірювання діурезу (виділення сечі за добу)
Дозволений обсяг рідини трохи перевищує діурез. Оптимальною втратою ваги вважається до 500 р. не Можна в терапії прагнути до швидкому виведенню рідини. Це може викликати гіпокаліємію, сприяє ниркової недостатності.
Терапія діуретиками здійснюється під контролем електролітів крові. Зазвичай призначають калійзберігаючі препарати типу Спіронолактону. Якщо не вдається отримати ефект, підключають Фуросемід під прикриттям Панангина або Аспаркама (забезпечують відшкодування калію).
Порушення білкового складу крові потребує переливання розчину Альбуміну або свіжозамороженої плазми. У разі застійних явищ при серцевій недостатності необхідні глікозиди. Інші препарати для поліпшення мікроциркуляції, гепатопротектори приймають постійно для підтримки кровотоку в портальній системі та в допомогу залишилися гепатоцитам.
Хірургічні методи — використовуються при безрезультатною терапії лікарськими препаратами. Найбільш часто застосовують:
- Лапароцентез — виведення асцитичної рідини через дренажну трубку, вставлену через прокол черевної стінки спеціальним троакаром. Одноразово допустимо випускання 4 л на тлі внутрішньовенного крапельного відшкодування. Процедуру можуть проводити дрібно протягом декількох днів, тимчасово перекриваючи дренаж.
- Трансюгулярное шунтування — серйозна операція, в результаті якої створюється додаткове повідомлення між печінкової і ворітної венами для скидання крові і ліквідації портальної гіпертензії.
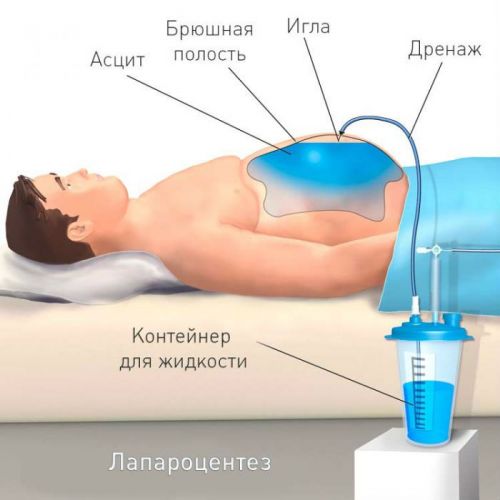
Методом лапароцентеза володіють терапевти, переведення в хірургічне відділення не вимагається
Трансплантація печінки — крайній метод лікування всіх захворювань печінки, не проводиться при алкогольному цирозі.
У чому небезпека асциту?
Лікування асциту вимагає постійної уваги, підбору оптимальних препаратів. Відсутність динаміки в стані пацієнта йому загрожує ускладненнями:
- бактеріальним перитонітом;
- появою стійкості до сечогінної терапії;
- розвитком наслідків цирозу печінки — енцефалопатії з втратою ряду функцій головного мозку;
- гепаторенальным синдромом, приєднанням ознак ниркової недостатності;
- спонтанним витіканням асцитичної рідини крізь пупкову грижу.
Як лікувати асцит черевної порожнини народними способами?
До народних методів лікування такого важкого стану, як асцит лікар може порадити звернутися тільки в розрахунку на додаткову дію сечогінних трав і рослин. Ефект дійсно покращується при комбінуванні з лікарськими препаратами.
Найбільш популярні рецепти з народними засобами:
- відвар листя і бруньок берези;
- збір малини, брусниці, листя смородини, шипшини;
- ягоди ялівцю, листя кропиви, липовий цвіт;
- петрушка і мучниця;
- компот з абрикосів (містить необхідний калій).

Готовий сечогінний збір можна придбати в аптеці
Рослини мають ефективність на початкових стадіях при дотриманні пацієнтом дієти і режиму. Але не рекомендується влаштовувати для хворого гарячу парну з листям берези або обгортання. Це може погіршити стан серцевої системи.
Чи можна прогнозувати, скільки проживе пацієнт?
Прогноз перебігу патології залежить від того, наскільки ймовірно впоратися з головною причиною, що викликала її. Несприятливими факторами для визначення скільки живуть з асцитом люди, які страждають різними захворюваннями, є:
- літній вік пацієнтів;
- схильність до гіпотонії;
- значне падіння рівня альбуміну, за аналізом крові до 30 г/л і нижче;
- супутній цукровий діабет;
- знижена клубочкова фільтрація в нирках;
- розвиток перитоніту;
- ракова пухлина, як причина патології.
За даними статистики, 50% пацієнтів з асцитом проживають не більше двох років. А при формуванні стійкості до діуретиків — половина гине за 6 місяців спостереження. Асцит — симптом декомпенсації. Це вже вказує, що організм випробував всі свої сили. Як би ми не прагнули перемогти, поки немає умов і можливості замінити «втомлені» органи.



