Зміст
- Трохи про кишечнику і клітинах-винуватців хвороби
- Причини
- Види пухлини в залежності від змін клітин
- Особливості симптомів в залежності від локалізації в кишечнику
- Класифікація за стадіями
- Симптоми і діагностичні ознаки
- Лікування
- Прогноз
Аденокарцинома кишечника – ракова пухлина, що росте з залізистих (келихоподібних клітин внутрішнього шару кишки. Вона складає до 80% всіх злоякісних новоутворень кишечника. Частіше уражаються відділи товстого кишечника, рідше – тонкого.
Згідно зі статистикою, у жінок аденокарцинома товстої кишки за поширеністю посідає друге місце після раку молочної залози, а у чоловіків – третє, пропускає вперед тільки рак легенів і простати. Всього на рак товстого кишечника припадає 15% випадків від усіх злоякісних пухлин.
Хвороба – серйозна проблема розвинених країн. Найбільш висока поширеність у США, Японії, Англії. Не будемо забувати, що в цих країнах найкраще налагоджена виявлення онкопатології. Росія числиться на п’ятому місці.
Максимальна захворюваність спостерігається у віці 40-70 років. Всесвітня Організація охорони здоров’я зареєструвала тенденцію до омолодження патології. Труднощі своєчасної діагностики полягає у відсутності симптоматики на ранніх стадіях і різкому прогресуванні зростання в подальшому.
Трохи про кишечнику і клітинах-винуватців хвороби
Кишечник людини ділиться на 2 відділи: тонкий і товстий. З тонкого починається зв’язок з шлунком. Розрізняють:
- дванадцятипалу кишку;
- худу;
- клубову.
Тут розташовується максимальна кількість ферментів, проводиться розщеплення і засвоєння поживних елементів. Все необхідне всмоктується в кров. Товстий кишечник забезпечує накопичення, зворотне всмоктування води, формування маси з шлаків, видалення їх з організму. Він ділиться:
- на сліпу кишку з червоподібним відростком (апендиксом);
- ободову з чотирма частинами (висхідну, поперечно-ободову, низхідну, сигмовидну і пряму).
Кінцевим відрізком є ампула прямої кишки, заднєпрохідним канал і анус. Залізисті клітини розташовуються на слизовій оболонці всіх відділів. Вони вклинюються між епітелієм, на верхівках ворсинок відсутні. Всього становлять до 9,5% клітинного складу слизової тонкого кишечника, концентрація зростає по мірі наближення до товстого відділу. Відрізняються від сусідніх здатністю виробляти слиз, яка необхідна для захисту від стінки проходять калових мас.
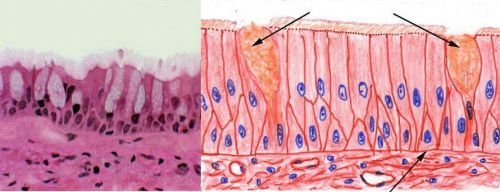
При накопиченні слизу клітини на верхівковому кінці розширюються і набувають вигляду келихоподібних
Після виділення секрету в кишечник вони знову стають призматичними. Злоякісне переродження характеризується на перших порах повільним розростанням всередину кишки (ендофітний ріст) або назовні (екзофітний), потім швидким переходом до метастазування по судинах у найближчі лімфатичні вузли, легені, печінку та інші органи.
Найбільш тяжкий перебіг спостерігається в молодому віці. Це пояснюється анатомічними змінами судин у осіб після 40 років: просвіт зменшується, активність перенесення метастазів менш виражена. А до 30 років кишечник має виражену судинну і лімфатичну мережу, вона забезпечує високий ризик метастазування.
Причини
Для розгляду причин аденокарциноми виділимо загальну частину, характерну для будь-якої локалізації новоутворень. А найбільш типові фактори ризику розглянемо в конкретних випадках.
З’ясовано, що пухлинне переродження залізистих клітин може бути викликано неправильним харчуванням зі збільшеним вживанням:
- тваринних жирів з м’яса, масла;
- надмір солодощів;
- смажених, копчених, гострих страв;
- алкогольних напоїв.
При цьому в раціоні недостатньо:
- овочів;
- фруктів;
- риби;
- молочних виробів;
- круп.
До факторів ризику відносяться:
- схильність до закрепів;
- поліпи кишечника;
- хронічне запалення (коліт, ентероколіт);
- спадкова схильність;
- низька якість питної води;
- тривалий стаж роботи з професійними шкідливостями;
- наявність папилломовируса;
- захоплення анальним сексом.
Ендофітний ріст пухлини
Види пухлини в залежності від змін клітин
Пухлинний ріст змінює вид залізистих клітин. Найменшою небезпекою володіють ті клітини, які мало відрізняються від нормальних. Диференціювати (розрізняти) їх за ступенем відхилень можна при цитологічному дослідженні біопсійного матеріалу. Чим сильніше виражені відмінні ознаки, тим меншим ступенем диференціювання мають ракові клітини.
Серед новоутворень типу аденокарциноми кишечнику виділяються:
В залежності від виду залізистих клітин аденокарциному кишечника підрозділяють на:
Особливості симптомів в залежності від локалізації в кишечнику
Злоякісне ураження різних відділів товстого і тонкого кишечника має свої особливі властивості та відмінності за клінічним перебігом.
Ураження тонкого кишечника
Аденокарцинома частіше розташовується в клубовій кишці і 12-палої. Може рости у вигляді кільця і охоплювати весь просвіт кишки, що призводить до стенозування і непрохідності. Але можливий інфільтративний ріст на окремих ділянках, тоді симптоми непрохідності відсутні.
Поєднується з іншими видами пухлин: з лімфомою клубової кишки (у 18% випадків локалізується в клубової області), з лімфогранулематозом (хвороба Ходжкіна), з лимфосаркомами (неходжкінські лімфоми).
Пухлина з фатерова соска
Конусоподібне утворення, зване в анатомії фатеровым соском, розташоване посередині низхідного відділу дванадцятипалої кишки, на 12-14 см вниз від воротаря. В ньому розташовується сфінктер Одді. Це м’язовий жом, який регулює надходження жовчі та соку підшлункової залози в дванадцятипалу кишку. Від нього залежить блокування повернення кишкового вмісту в вищерозміщені протоки.
В області фатерова сосочка об’єднуються пухлини різного генезу. Тут можливі новоутворення з епітелію підшлункової залози, жовчного протоку. Відрізняються невеликими розмірами і повільним ростом.
Часто пов’язані з спадковим поліпозом і генними мутаціями. Метастазує в печінку та найближчі лімфовузли. Проявляється вираженою клінічною картиною.
У пацієнтів виявляють:
- зникнення апетиту;
- блювоту;
- значну втрату ваги;
- жовтяничність шкіри і склер;
- свербіж шкіри;
- болі у верхній частині живота, можлива іррадіація в спину;
- неясне підвищення температури;
- кров у калі.
Пухлини товстої кишки
Розташування і будову залізистих новоутворень товстої кишки розрізняються по консистенції, розмірами, ступеня диференціювання. У 40% хворих знаходять новоутворення поперечноободочной кишки. У 20% випадків спостерігається аденокарцинома сліпої кишки. Приблизно так само часто – рак прямої кишки.
Сигмовидный відділ уражається в 10% пацієнтів
Всі пухлини викликають запальну реакцію кишечника і в пізньому періоді поширюються у вигляді метастазів, одиночних або відразу множинних. Проростаючи в очеревину крізь стінку, навіть високодиференційована аденокарцинома товстої кишки поступово викликає:
- втрату апетиту;
- часту нудоту з блювотою;
- непостійні помірні болі по ходу кишечника;
- запори та діарею;
- в калі виявляється слиз, гній і домішки крові.
При наростаючій інтоксикації у зв’язку з приєднанням інфекції у пацієнта з’являються:
- інтенсивні болі в животі;
- висока лихоманка;
- ознаки перитоніту.
Особливості ураження сигмовидної кишки
Факторами ризику раку сигмовидної кишки є:
- похилий вік пацієнта:
- малорухливий спосіб життя;
- тривалі запори, що травмують слизову оболонку каловими каменями.
До розвитку раку ведуть такі захворювання, як:
- поліпоз;
- термінальний ілеїт;
- дивертикули кишки;
- неспецифічний виразковий коліт.
Пухлина характеризується трьома варіантами перебігу:
- розміром до 15 мм в діаметрі при відсутності метастазування;
- величиною до половини просвіту кишки, але без проростання стінки і з поодинокими регіонарними метастазами;
- повним перекриттям просвіту кишечника, проростанням в сусідні органи, з безліччю віддалених метастаз.
На ранній стадії ураження можливе утворення передракової дисплазії слизової оболонки. Характерні симптоми:
- біль у нижній частині живота зліва;
- метеоризм (здуття);
- чергування проносу і запору;
- періодично ознаки непрохідності кишечника;
- в кале наявність домішок слизу, гною, крові.
Чим відрізняються пухлини сліпої і прямої кишки?
Сліпа кишка розташована на кордоні тонкого і товстого кишечника. Тут найчастіше знаходять передракові захворювання (поліпоз). Поразка зачіпає і дітей, і старих. Найбільш важливими серед причин вважаються папилломовирусы, незбалансоване харчування.
Виявлено більше 600 типів папилломовирусов, з них 40 мають онкогенні властивості
У прямій кишці завершується процес травлення. У розвитку аденокарциноми головне значення мають:
- травмування каловими каменями при тривалих запорах;
- папилломовирусы;
- дія токсичних отруйних речовин, виводяться з калом;
- незагойні тріщини заднього проходу;
- неспецифічний виразковий коліт;
- анальний секс.
Частіше вражає чоловіків після 50 років. Серед симптомів характерні:
- болі в прямій кишці при дефекації;
- помилкові позиви (тенезми);
- ректальна кровотеча.
Анатомія прямої кишки виділяє 3 зони:
- анальну,
- ампулярну,
- предампулярную.
Аденокарцинома частіше розвивається в епітелії ампулярній зони. Для анального відділу більш характерний плоскоклітинний рак. Контури пухлини нерівні, нагадують виразку з підритими краями. Швидко прогресує і дає метастази.
Класифікація за стадіями
З метою створення єдиного підходу до оцінки тяжкості аденокарциноми прийнята міжнародна класифікація. Вона поділяє всі аденокарциноми кишечника на 5 стадій. Для кожної визначені:
- допустимі розміри пухлинного росту;
- наявність близьких і віддалених метастазів.
В стадії 0 – пухлина мінімальна, нікуди не проростає і не має метастазів. У стадія I-II – допустимі розміри від 2 до 5 і більше см, але метастазів немає. Третя стадія підрозділяється на:
- IIIa – допускається проростання в сусідні органи і наявність метастазів у лімфовузлах;
- ІІІв – поєднує великі розміри і наявність метастазування тільки в сусідніх органах.
Стадія IV – ставиться при віддалених метастазах навіть якщо розміри самої пухлини порівняно невеликі.
Існує класифікація раку кишечника, що включає такий ознака, як диференціювання клітинного складу. Вона передбачає, що:
- Gx – ставлять діагноз, якщо клітини не можуть бути диференційовані;
- G1 – ступінь диференціювання оцінюється як висока, клітини схожі на нормальні епітеліальні;
- рак товстої кишки ступеня G2 — показує середню ступінь переродження;
- G3 – клітини пухлини мало схожі на нормальні;
- G4 – тип клітин відноситься до низкодифференцированным, відрізняються найбільшою злоякісністю.
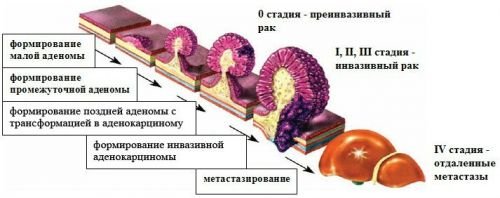
Застаріла, але дуже яскрава класифікація
Симптоми і діагностичні ознаки
Крім наведених загальних симптомів, можна додати ознаки запущеній стадії хвороби:
- пухлина пальпується через живіт;
- виникає підозра на перитоніт;
- при розвитку непрохідності у пацієнта з’являється блювота каловими масами, припинення відходження газів, інтенсивні болі;
- супроводжують слабкість, втрата ваги;
- часто спостерігаються кишкові кровотечі.
Найбільш значущими та інформативними методами діагностики є:
- онкомаркери;
- біопсія;
- гістологічні дослідження;
- різні варіанти ендоскопії.
Виявлення онкомаркерів – це речовини, які закономірно збільшуються концентрації при певному вигляді раку, їх визначають у венозній крові. При раку кишечника визначають:
- наявність пухлинних клітин маркер СА 19-9 і СЕА при підозрі на рак прямої кишки;
- раковоэмбриональный антиген.
Проведення ендоскопічних досліджень з введенням ректороманоскопа, фиброколоноскопа в пряму кишку, лапароскопа в черевну порожнину, а також можливість досліджувати тканина екстрено під час операції дає клініцистам спосіб встановити умереннодифференцированный зростання залізистих клітин. Для цитології придатні:
- фрагменти тканини;
- відбитки віддаленої слизової оболонки;
- гнійні і слизові виділення.
У висновку вказується тип пухлини як високо-, низкодифференцированная аденокарцинома товстої кишки або тонкого відділу.
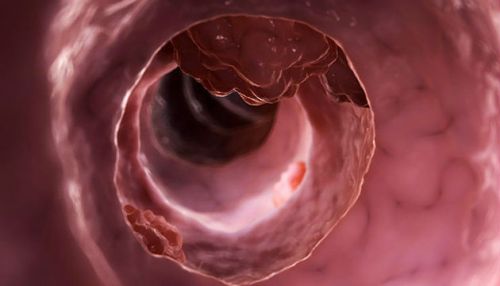
При колоректальном дослідженні ракову пухлину оглядають і беруть частину тканини для цитології
Аденокарцинома товстого кишечника ще розрізняється за гістологічною будовою, виділяють:
- темноклеточную пухлина;
- муцинозную;
- рак без класифікації.
Лікування
Аденокарциному кишечника лікують трьома методами:
- хірургічне видалення;
- хіміотерапія;
- променева терапія.
Найчастіше доводиться поєднувати і комбінувати всі доступні способи. Для вибору методу операції враховуються:
- локалізація;
- розміри;
- характер диференційованості клітин;
- класифікацію за міжнародною системою.
У період підготовки до операції застосовують спеціальне харчування сумішами без шлаків, систему проносних препаратів і очисних клізм, засіб Фортранс для виведення шкідливих речовин.
Фортранс приймають по схемі, вказаній в інструкції
Оперативним шляхом проводять:
- резекцію (висічення) ураженого обмеженого ділянки;
- екстирпацію (видалення) кишки, лімфовузлів і сусідніх органів при проростанні в них метастазів.
Зазвичай операція закінчується формуванням штучного виведення калу на передню черевну стінку (колостоми). Променева терапія проводиться 5 днів до операції та через місяць після неї. Зона опромінення визначається по локалізації пухлинного росту.
Для хіміотерапії використовують комбінації лікарських засобів повторними курсами:
- 5-фторурацил;
- Фторафур;
- Адріаміцін;
- Мітоміцин-C.
Препарати мають виражені негативні властивості, тому дія контролюють по аналізах крові, сечі.
Особливості догляду за хворими
В післяопераційному періоді пацієнти сильно ослаблені. У зв’язку з застосуванням хіміотерапії та опромінення, імунний статус різко падає. Їм загрожує інфікування будь-яким збудником. Тому рекомендується:
- частіше міняти білизну;
- щодня займатися гігієнічними процедурами (чистити зуби, полоскати рот, протирати тіло);
- проводити попередження утворення пролежнів (міняти положення тіла, розгладжувати складки білизни, змащувати шкіру камфорним спиртом, робити масаж);
- у перші дні проводиться годування за допомогою зонда і внутрішньовенних сумішей;
- потрібно передбачити застосування підгузників для нетримання сечі;
- при заміні калоприемника обробляти шкіру навколо колостоми теплою водою, витерти насухо;
- можливо, лікар порекомендує змащування кремом.
Яке харчування необхідно?
Їжа повинна підтримувати сили пацієнта, мати достатній калораж, не містити дратівливих елементів, легко засвоюватися. Категорично протипоказані:
- жирні страви;
- гострі приправи;
- смажені і копчені м’ясні вироби;
- алкоголь;
- бобові;
- свіжі овочі в салатах.
Хворого слід годувати 6 разів на добу, малими порціями. Корисні:
- приготовані на пару, котлети, тефтелі з нежирних сортів м’яса, птиці;
- негострі морепродукти;
- кисломолочні вироби невисокої жирності;
- каші в рідкому вигляді з чайною ложкою вершкового масла;
- супи з молока, овочів;
- варені фрукти та овочі;
- ягідні киселі, компоти, чай з травами.
За дієтою пацієнту доведеться стежити все життя.
Прогноз
В результаті комбінованого лікування аденокарциноми кишечника вдається домогтися п’ятирічної виживаності залежно від стадії:
- при першій стадії і повноцінному лікуванні – у 80% пацієнтів;
- у другій стадії – до 75%;
- з пацієнтів ІІІа – у половини хворих;
- з ІІІб – не більше 40%.
Хворим четвертої стадії виявляється симптоматична допомога. Наведена інформація має на меті запропонувати читачам активно захищати здоров’я своє і близьких. Якщо не змогли вберегтися, постаратися звернутися до лікаря якомога раніше.



