Субтотальну резекцію щитоподібної залози, що вважається самим результативним методом терапії тиреотоксикозу (стану, обумовленого підвищеним рівнем тиреоїдних гормонів) виконують вже протягом майже шести десятиліть.
Її виконання допомагає істотно поліпшити якість життя прооперованого пацієнта.
Зміст
- 1 Поняття
- 2 Показання
- 3 Підготовка до операції
- 4 Хід операції
- 4.1 Субтотальна, субфасциальная резекція щитовидної залози по Миколаєву
- 4.2 Дистальна і проксимальна субтотальна резекція шлунка по Більрот
- 5 Переваги та ризики
- 6 Відновлювальна терапія
- 7 Вартість
Поняття
Субтотальної резекцією щитовидної залози називають хірургічне втручання, в ході якого видаляють більшу частину цього органу, однак незначне (від чотирьох до шести грамів) кількість його тканин залишають на бічних поверхнях паращитовидних залоз, трахеї і гортанного нерва.
Після виконання цієї операції необхідно замісне лікування L-Тироксином.
Свідчення
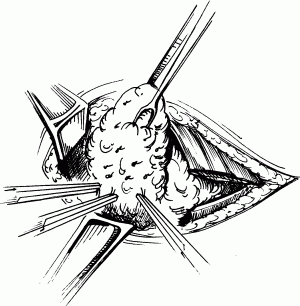 Операція субтотальної резекції щитовидної залози показана при виявленні:
Операція субтотальної резекції щитовидної залози показана при виявленні:
- різних стадій раку цього органу;
- злоякісних наростів неясної етіології;
- аденоми;
- хвороби Хашимото – хронічної недуги, найчастіше діагностичної у жінок, при якому імунна система виробляє антитіла до клітин власної щитовидної залози;
- дифузного зобу (іменованого базедової хворобою або хворобою Грейвса);
- вузлових утворень, що виникають у чоловіків на тлі дифузно-токсичного зобу;
- високу ймовірність малігнізації невеликих доброякісних пухлин;
- пухлинних вузлів, діаметр яких перевищує 3,5 см;
- вузлового зобу, що призводить до здавлення прилеглих тканин і загрожує розвитком задухи;
- тривожною динаміки, яка характеризується високою (понад 0,5 см протягом шести місяців) швидкістю збільшення пухлинного вузла.
Хірургічне лікування патологій щитовидної залози рекомендовано жінкам, які планують вагітність, а також пацієнтам, що відзначають вкрай низьку результативність медикаментозної терапії.
Підготовка до операції
Операція субтотальної резекції щитовидної залози вимагає досить тривалої передопераційної підготовки.
- Не менше ніж за три місяці до неї лікуючий лікар призначає хворому тиреостатики – лікарські препарати, що сприяють зниженню гіпертиреозу за рахунок пригнічення вироблення тиреоїдних гормонів.
- За два тижні до оперативного втручання пацієнт починає приймати бета-адреноблокатори та йодовмісні препарати, що пригнічують здатність щитовидки виробляти тиреоїдні гормони. Ще однією метою медикаментозної підготовчої терапії є деяке зниження кровопостачання щитовидної залози. Завдяки цій мірі вдається знизити інтенсивність кровотечі, супроводжуючих операцію і ймовірність післяопераційних крововтрат.
- Якщо є показання до проведення термінової операції, хворому призначають йодовмісні препарати, тиреостатики і глюкокортикостероїди в підвищеному дозуванні: це дозволяє уникнути настання тиреотоксичного кризу.
- Призначення бета-адреноблокаторів показано як до операції, так і після неї.
У передопераційний період пацієнт повинен пройти через цілий ряд стандартних лабораторних досліджень:
- аналіз сечі;
- коагулограму;
- аналіз крові на наявність антитіл до ВІЛ, гепатитів, сифілісу.
Серед лабораторних аналізів особливе значення мають:
- показники, що характеризують рівень тиреоїдних гормонів у крові;
- результати патоморфологічної діагностики, отримані шляхом виконання тонкоголкової пункційної біопсії пухлинних вузлів.
Список апаратних досліджень досить значний. Хворий зобов’язаний пройти:
- Ультразвукове дослідження щитовидної залози та шийних лімфовузлів. З його допомогою вдається визначити розташування і розміри вузлів і пухлинних новоутворень, а також анатомічні особливості зони майбутнього оперативного втручання.
- Ларингоскопію – діагностичну процедуру, що дає можливість візуальної оцінки стану голосових зв’язок та гортані.
- Процедуру комп’ютерної томографії шиї.
- Радіонуклідне діагностичне дослідження (сцинтиграфію), що дозволяє здійснити візуальну оцінку ступеня гормональної активності пухлинних вогнищ і незміненій тиреоїдної тканини.
- Флюорографію.
В ході медичного дослідження хворий повинен відвідати кабінет терапевта. Проаналізувавши дані, отримані в ході перерахованих вище досліджень, бригада фахівців, що складається з лікуючого хірурга і анестезіолога, призначає дату майбутньої операції.
Пацієнт при цьому отримує вказівку про необхідність відмови від вживання будь-яких рідин і їжі за чотирнадцять годин до хірургічного втручання.
Хід операції
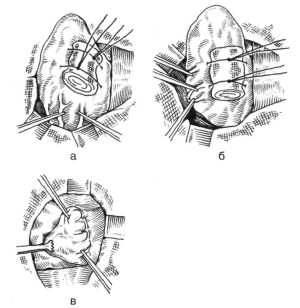
 Операція субтотальної резекції починається з розмітки: краю і середину майбутнього шва позначають вертикальними лініями; лінія розрізу може бути лише горизонтальним. У момент нанесення розмітки на шкіру пацієнт знаходиться в стані неспання, в стоячому або сидячому положенні. Лежаче положення для цього не підходить, оскільки існує ймовірність несиметричного нанесення ліній.
Операція субтотальної резекції починається з розмітки: краю і середину майбутнього шва позначають вертикальними лініями; лінія розрізу може бути лише горизонтальним. У момент нанесення розмітки на шкіру пацієнт знаходиться в стані неспання, в стоячому або сидячому положенні. Лежаче положення для цього не підходить, оскільки існує ймовірність несиметричного нанесення ліній.- Під час операції, що виконується під загальним наркозом, хворого укладають на спину, підклавши валик під лопатки, завдяки чому його голова закидається назад.
- Розріз виконується в точній відповідності з лініями попередньої розмітки. Його довжина залежить від обсягу хірургічного втручання, може скласти від двох до п’ятнадцяти сантиметрів.
- Для отримання доступу до щитовидній залозі послідовно виконують пошаровий розтин тканин: шкіри, жирової клітковини, широкої м’язи шиї. Клапоть з поверхневої фасції відтягується вгору.
- Після поздовжнього розрізування другої і третьої шийної фасції виробляють розсічення (або розсовування) м’язів, що прикривають щитовидну залозу, що знаходиться в фасциальной капсулі.
- Перев’язавши, відсікають судини щитовидної залози, обережно зсунувши і відокремивши поворотний гортанний нерв на всьому його протязі (починаючи знизу і закінчуючи місцем його приєднання до гортані).
- Переходять до відділення паращитовидних залоз, зберігаючи тонкий шар тканин щитовидної залози таким чином, щоб не порушити кровотік.
- Залежно від показань виконують резекцію (різні її варіанти) або одного, або обох часток щитовидної залози.
- При наявності злоякісних новоутворень та їх метастазів приступають до лімфодіссекціі – видалення близько розташованих лімфатичних вузлів.
- Закінчивши резекцію, здійснюють пошарове зашивання тканин, виконуючи це у зворотному порядку, подбавши про дренажі. Його здійснюють за допомогою системи Блейка – гнучкою силіконової трубочки, з’єднаної з вакуумним відсмоктуванням і дозволяє видалити з рани залишки крові. За допомогою цієї системи процес дренування операційної порожнини проходить значно швидше і менш болісно.
- Після видалення дренажу накладають косметичні шви, роблячи це з допомогою кетгуту, особливого клею або синтетичного матеріалу.
- При наявності позитивної динаміки виписку пацієнта здійснюють на третю добу після виконання операції.
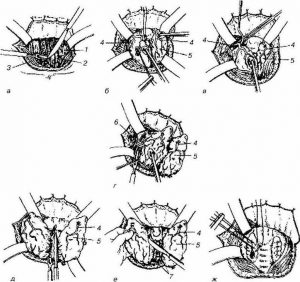
Субтотальна, субфасциальная резекція щитовидної залози по Миколаєву
Цей вид хірургічного втручання, розроблений відомим радянським хірургом-ендокринологом О. В. Ніколаєвим, являє собою операцію, майже не пов’язану з ризиком пошкодження паращитовидних залоз і поворотного гортанного нерва.
Термін «субтотальна» у назві операції вказує на те, що в ході її виконання хірург видаляє тканини щитовидної залози практично в повному обсязі, а термін «субфасциальная» – на те, що резекція здійснюється під фасциальной капсулою цього органу.
Щадний (по відношенню до околощитовидным залоз і зворотним гортанному нерву) характер даного хірургічного втручання обумовлена топографією щитовидної залози. Оскільки околощітовідние залози локалізовані під фасциальной капсулою, а поворотний гортанний нерв – зовні, хірургічні маніпуляції, здійснювані усередині цієї капсули, що не становлять загрози для вищезгаданого нерва.
Недоторканність паращитовидних залоз здійснюється за рахунок збереження тонкого шару тканин на задній поверхні щитовидної залози.
Починаючи операцію, хірург робить поперечний дугоподібний розріз, розташований трохи вище (не більше 1,5 см) яремної вирізки грудини. Для отримання доступу до щитовидній залозі він розтинає шкіру, підшкірну клітковину, поверхневу м’яз шиї (з захопленням поверхневої фасції).
Після відтягування утворився клаптя до верхнього краю щитовидного хряща фахівець виконує розсічення другої і третьої фасції шиї, розташовуючи поздовжній розріз точно посередині: між грудинно-щитовидної та грудинно-під’язикового м’язів.
Щоб оголити щитовидну залозу, хірург робить поперечний розтин грудино-під’язикового м’яза (іноді аналогічним чином доводиться розсікати і грудино-щитовидну м’яз).
Для блокування нервового сплетення фасциальной капсули і полегшення виведення з неї щитовидної залози під фасциальную капсулу вводять розчин (0,25%) новокаїну. Щитовидну залозу, виведену з капсули, резецирують, а кровотечу зупиняють за допомогою спеціальних затискачів.
Переконавшись в надійності гемостазу, приступають до зшивання країв фасциальной капсули шляхом накладання безперервного кетгутового шва. Для зшивання грудино-під’язикового м’яза застосовують кетгутовые п-подібні шви; для зшивання країв фасцій – кетгутовые вузлові шви. Ушивання шкірних країв здійснюють з допомогою вузлових синтетичних або шовкових швів.
Обережно! Відео показує хід субтотальної резекції щитовидної залози (натисніть, щоб відкрити)
[згорнути]
Дистальна і проксимальна субтотальна резекція шлунка по Більрот
Операції субтотальної резекції виконують і на шлунку. Резекцією шлунка називається оперативне втручання, спрямоване на видалення значної його частини з подальшим відновленням безперервності травного тракту.
Під дистальної резекцією шлунка передбачають видалення його нижній частині. До категорії дистальних резекцій шлунка належить:
- операція, що полягає у видаленні його антрального відділу (розташованого в нижній частині шлунка і займається перетиранием, змішуванням і проштовхуванням харчової грудки через сфінктер);
- субтотальна резекція, що полягає у видаленні більшої частини шлунка і залишає лише невеликий його ділянку у верхній частині травного органу.
При проксимальної резекції шлунка виробляють видалення всієї його верхній частині разом з кардиальным сфінктером, що розділяє шлунок і стравохід; нижню частину травного органу (в тій чи іншій мірі) зберігають.
При наявності екзофітного злоякісного новоутворення невеликих розмірів, що локалізується в нижній третині шлунка, може бути проведена субтотальна резекція шлунка одним зі способів, запропонованих німецьким хірургом Теодором Бильротом:
- Перший варіант відновлення безперервності ШЛУНКОВО-кишкового тракту, що отримав назву Більрот I, починається з видалення двох третин шлунка. Після цього проводять часткове ушивання його центральної кукси. Розміри залишається просвіту повинні відповідати діаметру дванадцятипалої кишки, оскільки на наступному етапі операції між дванадцятипалою кишкою і кукс шлунка формують анастомоз способом «кінець в кінець». Після резекції, виконаної цим способом, зберігається можливість анатомо-фізіологічного просування харчової грудки разом з жовчю. Головним достоїнством операцій цього типу є швидкість виконання та їх технічна простота. У даної методики є два недоліки: наявність стику відразу трьох швів і ймовірність натягу тканин у верхній частині анастомозу. Кожен з цих недоліків може спровокувати прорізування швів, зробивши анастомоз неспроможним. Уникнути ускладнення можна, бездоганно володіючи технікою виконання операції.
- Другий варіант цієї методики (Більрот II) передбачає формування широкого гастроэнтероанастомоза між початком тонкої кишки і кукс шлунка, накладеного способом «бік у бік». До цього способу вдаються в тому випадку, якщо сформувати анастомоз вищеописаним способом не вдається.
Обережно! На відео лапароскопічна дистальна субтотальна резекція шлунка (натисніть, щоб відкрити)
[згорнути]
Переваги та ризики
Операція субтотальної резекції щитовидної залози загрожує розвитком цілого ряду ускладнень, пов’язаних з ризиком:
- рясних внутрішніх кровотеч (у випадку пошкодження кровоносних судин), небезпечних розвитком задухи при попаданні крові в дихальні шляхи;
- повітряної емболії, що виникає в результаті пошкодження шийних вен;
- гнойносептических (найбільшу небезпеку представляє флегмона шиї) ускладнень;
- випадкового видалення паращитовидних залоз, що загрожує розвитком метаболічних порушень (найяскравішим з них є гіпопаратиреоз – хвороба, викликана недоліком паратгормону);
- серйозного пошкодження поворотного гортанного нерва, відповідального за іннервацію голосового апарату і здатного стати причиною появи афонії (втрати голосової звучності) і осиплості голосу;
- паралічу голосових зв’язок, що виникає при двосторонньому травмуванні гортанного нерва;
- обструкції дихальних шляхів;
- розвитку післяопераційного тиреотоксикозу, основними проявами якого є: виражена тахікардія, тремор рук, стан занепокоєння, сильна втомлюваність. Цей стан може розвинутися внаслідок неправильного підбору гормонального лікування;
- вірогідного (в кожному п’ятому випадку виникнення рецидиву.
Головною перевагою субтотальної резекції щитовидної залози є те обставина, що після неї не потрібно довічне гормонозаменяющее лікування, оскільки завдяки збереженню частини залозистої тканини можливе продовження вироблення гормонів, причому в достатній для організму кількості.
Крім цього, після операції:
- Відпадає необхідність в частій здачі дорогих аналізів на гормони.
- Пацієнт позбавляється від виснажливого стану, що характеризується частою зміною гіпотиреозу гіпертиреозом.
- Позбувшись від необхідності прийому токсичних тиреостатичних препаратів, жінки можуть виношувати і народжувати дітей.
Відновна терапія
Після субтотальної резекції щитовидної залози пацієнту призначають синтетичні гормонозамещающие лікарські засоби (найбільш затребуваними є эутирокс і L-Тироксин), покликані заповнити тимчасову нестачу власних тиреоїдних гормонів і нормалізувати протікання вегетативних процесів.
Щоб своєчасно виявляти і запобігати виникненню різноманітних патологій, пацієнт повинен регулярно (не рідше двох разів на рік) відвідувати свого ендокринолога. Контроль його стану здійснюється шляхом:
- проходження ультразвукового дослідження;
- виконання сцинтиграфії;
- здачі аналізу крові на гормони.
При наявності показань ендокринолог здійснить корекцію щоденної дозування гормональних препаратів.
Вартість
 Громадяни Російської Федерації, які мають певні показання для резекції щитовидної залози, можуть скористатися полісом обов’язкового страхування, що дає право на виконання безкоштовної операції.
Громадяни Російської Федерації, які мають певні показання для резекції щитовидної залози, можуть скористатися полісом обов’язкового страхування, що дає право на виконання безкоштовної операції.
У клініках Москви вартість хірургічного лікування складається відразу з декількох складових. На неї впливає:
- рівень складності хірургічного втручання;
- обсяг здійснюваної резекції;
- кваліфікація фахівця, що виконує операцію;
- тривалість перебування пацієнта в стаціонарі;
- рейтинг лікувального закладу.
Таким чином, вартість резекції щитовидної залози в умовах платних московських клінік коливається в надзвичайно широких межах: від 12 000 до 103 000 рублів.

 Операція субтотальної резекції починається з розмітки: краю і середину майбутнього шва позначають вертикальними лініями; лінія розрізу може бути лише горизонтальним. У момент нанесення розмітки на шкіру пацієнт знаходиться в стані неспання, в стоячому або сидячому положенні. Лежаче положення для цього не підходить, оскільки існує ймовірність несиметричного нанесення ліній.
Операція субтотальної резекції починається з розмітки: краю і середину майбутнього шва позначають вертикальними лініями; лінія розрізу може бути лише горизонтальним. У момент нанесення розмітки на шкіру пацієнт знаходиться в стані неспання, в стоячому або сидячому положенні. Лежаче положення для цього не підходить, оскільки існує ймовірність несиметричного нанесення ліній.