Атріовентрикулярна блокада (далі – АВ) являє собою різновид закупорки серця, при якій порушується провідність між передсердями і шлуночками. У нормальних умовах, синусовий вузол в передсерді задає темп, і ці імпульси проходять вниз. При даному захворюванні, цього імпульсу не вдається досягати шлуночків, або його інтенсивність послаблюється по дорозі.
Камери серця мають власні механізми стимуляції, які здатні підтримувати знижену частоту серцевих скорочень при відсутності стимуляції синусового вузла. Іншими словами, блокада серця є порушенням системи електричної провідності серцевого м’яза, в результаті чого активність органу порушується. Захворювання вражає людей незалежно від статі та вікової категорії; ознаки можуть спостерігатися навіть у новонароджених.
Зміст
- Що відбувається в тілі?
- Класифікація за ступенем захворювання
- Причини
- Симптоми
- Діагностика
- Лікування традиційною медициною
- Лікування методами народної медицини
- Прогноз
- Профілактика АВ — блокади серця
Що відбувається в тілі?
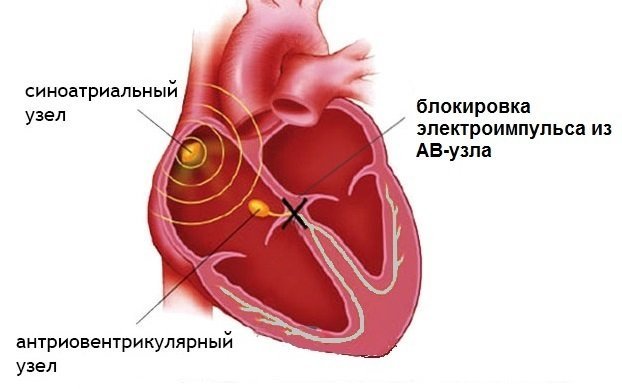
Серце б’ється за допомогою електричних імпульсів, які йдуть за визначеним маршрутом. Ці шляхи іноді групуються у спеціалізовані області, звані вузли та пучки: разом з волокнами вони відповідають за серцебиття і швидкість, з якою це відбувається. Дефект вздовж будь-якого з цих шляхів може призвести до блокади серця, але це зовсім не означає, що блокується просвіт кровоносних судин кровообіг у них зупиняється.
Класифікація за ступенем захворювання
Щоб дізнатися більше про те, що відбувається всередині серця на електричному рівні, з метою розробки плану лікування, у відповідності з потребами пацієнта, кардіолог призначає ЕКГ.
Причини
Виникнення вказаної патології схильні навіть висококваліфіковані підготовлені спортсмени, але єдиним симптомом прояву у них патології є уповільнене серцебиття. При цьому в якості предрасполагающего фактора виступає велике фізичне навантаження на міокард.
Блок, який існував протягом тривалого часу, не може являти жодної загрози. Раптово виникла блокада може статися як з-за нової проблеми з серцем, так і в результаті вже наявної, старої, тому в так званій групі ризику знаходяться люди, які мають:
- перенесені серцеві напади;
- ішемічну хворобу серця;
- інфекційні захворювання серця, такі як ендокардит, перикардит або міокардит;
- спадковий дефект серця, називається вроджена блокада серця;
- фізіологічне старіння організму;
- сильну стимуляцію блукаючого нерва.
Інші причинні фактори включають лікарські засоби, які перешкоджають провідності:
Розвинутися захворювання може і внаслідок електролітних порушень, кардіохірургічних втручань, кардіоміопатії і ревматичних запалень. Причина повної поперечної атріовентрикулярної серцевої блокади – токсичні ураження передсердно-шлуночкового вузла, що відбувається у разі отруєння наркотиками. У дітей, у міру їх дорослішання, це може викликати формування новоутворень серця, атеросклеротичних бляшок, або звуження просвіту судин, що постачають атриовентрикулярное з’єднання кров’ю і киснем.
Симптоми
При AV блокаді 1 ступеня ознаки проявляється симптоматично і не вимагає якого—небудь лікування. Симптоми другої і третьої ступеня включають відчуття повільного биття серця і непритомність; стрімко наростають ознаки низького кров’яного тиску або інсульту. Людина може відчувати запаморочення, слабкість, розгубленість; він позбавлений можливості виявляти рухову активність. Турбувати різною мірою інтенсивності можуть нудота, задишка, болі в грудній клітці.
По мірі розвитку захворювання, порушується приплив крові всередині серця, що призводить до поганого живлення міокарда та інших органів. Результатом цього є відставання дитини з таким діагнозом у фізичному і розумовому розвитку. Атріовентрикулярна блокада може давати такі ускладнення, як серцева недостатність.
У школярів цей стан супроводжується ниткоподібним пульсом, посиніння губ. Систолічна пауза являє собою загрозу для життя дитини. Напади розвиваються одночасно зі слабкістю, відсутністю можливості перебувати у вертикальному положенні. Непритомність може статися через психоемоційного потрясіння або фізичного навантаження.
Слід зазначити, що якщо шлуночки здійснюють понад 40 ударів на хвилину, прояви АВ-блокади менш виражені і зводяться лише до відчуття надмірної стомлюваності, слабкості, сонливості і задишки. Виникають епізоди брадикардії.
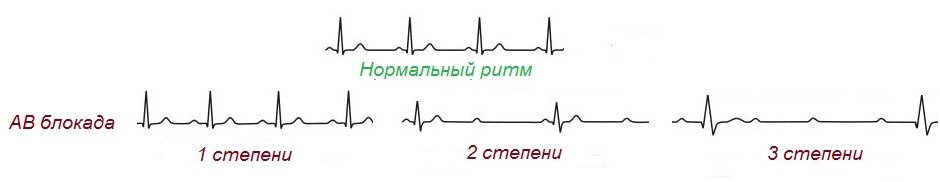
Діагностика
При ав блокаді 3 ступеня, як правило, розвиваються такі ознаки, як втрата свідомості на тлі повного благополуччя; раптове запаморочення і розвиток серцевої недостатності, яка вимагає надання негайної медичної допомоги. Фізичне обстеження підтверджує наявність в серці блоку.
Щоб виключити електролітні порушення, пацієнту необхідно пройти біохімічний аналіз крові. Другим за важливістю видом діагностики є дослідження функціональної здатності щитовидної залози для оцінки рівня вироблення нею гормонів. Зміни в серцебитті і візуальне відображення електричних сигналів в серці можна побачити на ЕКГ – це інформативний вид дослідження.
Звернути на себе увагу мають такі неврологічні порушення, як психічна збудливість і розлади поведінки, а також зміни в інтелектуальних функціях.
Лікування традиційною медициною
Довгострокові ефекти блокади серця залежать від основного захворювання, тому лікування ав блокади необхідно починати саме з усунення першопричини. Спочатку треба отримати направлення на госпіталізацію у кардіолога – тільки фахівець може встановлювати діагноз, призначати і контролювати терапевтичну програму.
Моніторинг стану пацієнта: так лікар зможе відслідковувати його життєві показники організму, реакції на проведене лікування ті чи інші препарати зокрема.
Важкі випадки розглядаються тільки в кардіохірургічних відділеннях: для відновлення ритму серця застосовують электрокардиостимуляцию.
Екстрена допомога полягає у внутрішньовенному уведенні 1 мл 0,1% розчину атропіну і прийняття під язик таблетки изадрина.
Повна АВ блокада на тлі міокардиту передбачає включення в терапевтичну програму кортикостероїдів і кардиотропных коштів. Хворому категорично не можна приймати глікозиди та препарати калію.
Якщо лікування не принесло бажаного ефекту, з’являються часті непритомність, є виражена брадикардія, лікар може призначити встановлення кардіостимулятора, для тимчасового рішення екстреної проблеми. Імплантація відбувається і на постійній основі – це не менш широко поширене. Вроджена форма повної АВ-блокади не передбачає застосування лікарських засобів, тому що вони не дають позитивного результату. Діти повинні бути обмежені від фізичної роботи. У разі постійно повторюваних нападів асистолії і брадикардії допомагає тільки установка штучного стимулятора серцевого ритму.
Лікування методами народної медицини
Перш за все, потрібно отримати схвалення спостерігає лікаря, оскільки фахівець обізнаний в особливостях вашого організму та перебігу захворювання. Крім того, лікар має в своєму розпорядженні результатами обстеження і може зорієнтувати вас – чи потрібно вам те чи інше народне засіб, або його вживання строго протипоказано.
Якщо обмежень немає, то дієвими виявляться такі рецепти:

Прогноз
Це залежить від тяжкості дисфункції і характеру аритмії.
- Для блокади першого ступеня хороша перспектива, оскільки незначні порушення, патологія на цьому етапі залишається не виявленою, а сам пацієнт не пред’являє скарг. В проведенні лікування немає необхідності;
- Друга ступінь блокади серця не завжди потребує лікування, але важливо отримати консультацію перевірити фахівця щодо подальшої тактики, спрямованої на профілактику переходу захворювання в більш серйозну стадію. Якщо ж у результаті всебічного обстеження кардіолог встановить, що порушення прогресує, можливо, буде потрібно встановити кардіостимулятор;
- Третя ступінь блокади серця може призвести до його зупинки, тому питання встановлення кардіостимулятора не розглядається – це необхідно на життєвому рівні.
Профілактика АВ — блокади серця
- Лікування наявних серцево—судинних захворювань;
- Своєчасне звернення до педіатра, кардіолога та/або терапевта;
- Відсутність фізичної активності;
- Щорічні медичні огляди з метою своєчасного виявлення та лікування серцево — судинних захворювань.