Печінка – орган, відповідальний за виконання безлічі важливих функцій, таких як знешкодження токсинів, надлишків утворених організмом сполук, участь у травленні, депонування глікогену і деяких вітамінів, вироблення факторів крові, депонування крові, синтез багатьох речовин, необхідних для підтримки гомеостазу.
Порушення структури і функціонування печінки супроводжуються серйозними, часом необоротними ушкодженнями інших органів.
Тому слід уважно стежити за її станом і діяти своєчасно при виявленні печінкових захворювань. Однією з патологій печінки, що часто зустрічаються в лікарській практиці, є портальна гіпертензія.
Зміст
- Суть захворювання
- Класифікація та причини виникнення
- Стадії захворювання
- Патогенез
- Симптоми
- Діагностика портальної гіпертензії
- Методи лікування
- Профілактика
- Прогноз
- Особливості захворювання у дітей
Суть захворювання
Причиною розвитку портальної гіпертензії є зміна або припинення кровотоку на будь-якій ділянці басейну ворітної вени. Таке порушення призводить до різкого підйому тиску в даній відні, а воно несе з собою цілу сукупність симптомів, які можуть бути вкрай небезпечні для пацієнта. Щоб вникнути в суть захворювання, слід розуміти принципи кровопостачання печінки.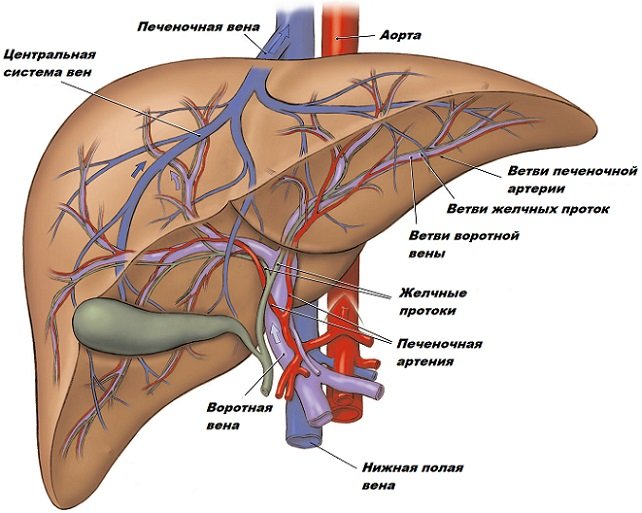
Кров потрапляє в печінку по двом головним судинах: 1/4 по печінковій артерії і 3/4 по ворітній вені. Відтікає кров у систему двох порожнистих вен. Найдрібніші судини печінки пов’язані величезною кількістю анастомозів, тому при зростанні тиску в гирлі ворітної вени кров скидається відразу в притоки порожнистих вен, не проходячи належну очистку в капілярної мережі.
Класифікація та причини виникнення
Класифікація портальної гіпертензії будується по-різному в залежності від декількох факторів. За поширеністю патологічного процесу можна виділити:
- Тотальну. У цьому разі уражається вся судинна мережа вени;
- Часткову. При цьому ускладнений кровотік в одному з сегментів, у той час як нормальний кровообіг зберігається в басейні селезінкової та брижових вен. Кровообіг може бути блоковане на різних рівнях портальної вени.
До кожного з типів гіпертензії наводять різні захворювання й шкідливі фактори.
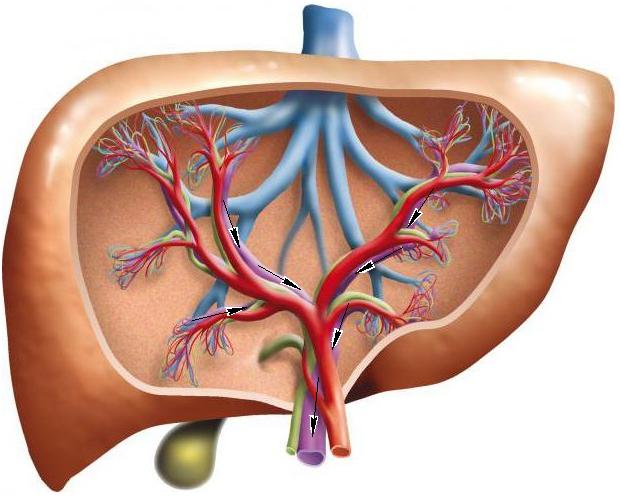
- Пресинусоидальная. Блок виникає перед синусоидными капілярами. Перешкодами можуть бути паразитарні ураження – альвеококковые бульбашки, bilharzia, саркоїдоз, полікістоз, пухлинні і циротичні зміни печінкової тканини. Також причиною може бути вроджений фіброз, первинні холангіти різної етіології, регенераторная гіперплазія печінки, хвороба Вільсона, системний гемохроматоз. Іноді причину встановити не вдається;
- Синусоїдальна. Блокується струм крові безпосередньо в капілярах. Найчастіша причина – цирози різної етіології. Це захворювання, суть якого – заміщення печінкової тканини сполучної з втратою її функцій. Гострий алкогольний гепатит, фульмінантний, пелиозный гепатит (інфекційне захворювання, що ушкоджує судини печінки), жирова хвороба, мастоцитоз, печінкова пурпура також можуть стати причиною блоку;
- Постсинусоидальная. Блок виникає після проходження синусоидных капілярів. Причини – веноокклюзивна хвороба (закриття просвіту дрібних вен печінки), алкогольний склероз.
Стадії захворювання
Всього виділяють 4 стадії:
Патогенез
В основі розвитку будь-якого варіанту портальної гіпертензії лежить порушення кровообігу в раніше згаданій ворітній вені. При цирозі її відгалуження звужуються, просвіт капілярів закривається. Це призводить до утворення нових судин або анастомозів. За ним кров тече в обхід клітин печінки та їх постачання погіршується. При цьому клітини печінки піддаються некрозу, потім починається їх регенерація, що призводить до ще більшого здавлення залишилися капілярів.
Таким чином, симптоми портальної гіпертензії при цирозі печінки наростають з плином часу.
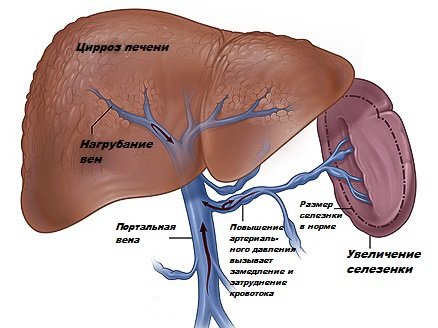 Утруднення кровотоку веде до застою крові в селезінці. Це викликає її збільшення – спленомегалию, один з найбільш характерних симптомів захворювання. Спленомегалія супроводжується зменшенням числа клітин крові, запалення селезінки, проростання в її тканину волокон сполучної тканини.
Утруднення кровотоку веде до застою крові в селезінці. Це викликає її збільшення – спленомегалию, один з найбільш характерних симптомів захворювання. Спленомегалія супроводжується зменшенням числа клітин крові, запалення селезінки, проростання в її тканину волокон сполучної тканини.
При гіпертензії відбувається утворення нових судин у багатьох органах травного тракту. Зокрема, утворюються розширення головних вен стравоходу, шлунка. При посиленні процесу можливі кровотечі з місць розширень.
Порушення функції печінки веде до зниження продукції білків крові, погіршується її згортання, а також припиняється інактивація альдостерону – гормону надниркових залоз. Все це є причиною для розвитку асциту – виходу рідини з кровоносного русла в черевну порожнину.
Симптоми
Можна виділити найбільш характерні симптоми захворювання: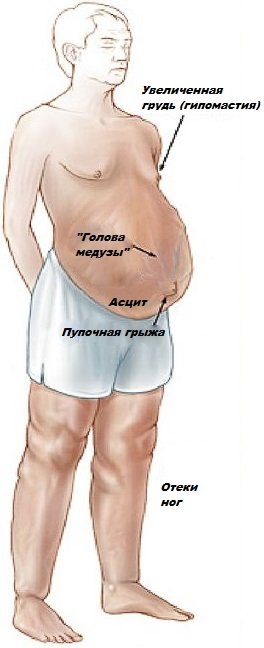
- Початкові прояви хвороби – розлади травлення. Метеоризм, ненормальний стілець, стійке відчуття переповнення шлунка, біль у різних ділянках живота – всі ці ознаки говорять про погіршення роботи печінки;
- Збільшення селезінки – спленомегалія. Чим більш виражене закриття ворітної вени, тим сильніше виявляється гепатоспленомегалія;
- Асцит приєднується на більш пізніх етапах і рідко піддається терапії. Характеризується збільшенням розмірів живота, набряк щиколоток, на животі добре помітна мережу розширених вен у вигляді типової «голови медузи»;
- Зміни вен стравоходу, товстої кишки. Зазвичай кровотечі з ШКТ відрізняються раптовістю і інтенсивністю. Рідко вдається зупинити подібне кровотеча, часто дане ускладнення смертельно;
- Печінкова енцефалопатія – ураження токсинами нервової системи, коли клітини печінки їх не знешкоджують.
Діагностика портальної гіпертензії
Процедура діагностування починається зі збору скарг, пацієнти зазвичай відзначають перераховані вище симптоми, нудоту, важкість у животі.
Слід проводити анамнез життя для виявлення хронічних недуг, можливих контактів з токсинами або інфекційних заражень.
Фізичний огляд допомагає визначити наявність жовтяниці, збільшення живота, наявність зірочок на поверхні тіла. При промацуванні печінки оцінюється болючість, її розмір, однорідність поверхні. На дотик визначається спленомегалія, вона також може бути видимою без додаткових методів обстеження.
Аналізи крові і сечі допоможуть виявити порушення у функціонуванні:
- Загальний аналіз встановить можливе зниження числа клітин крові (зокрема, тромбоцитів та еритроцитів);
- Коагулограма. Виявляється зниження здатності згортання крові, зменшення вмісту найважливіших факторів крові (протромбіну, фібриногену);
- При пошкодженні печінки піднімаються рівні ферментів аланінамінотрансферази, аспартатамінотрансферази, фосфатази, глутамілтранспептидази. Біохімічний аналіз характеризує загальний стан різних органів;
- Слід перевірити наявність антитіл до різних типів гепатиту і паразитам.
Інструментальні методи діагностики – достовірний спосіб визначення портальної гіпертензії:
- Порто – і кавографія (рентгенологічне дослідження ворітної та порожнистої вен);
- Ангіографія судин брижі;
- Загальна рентгенівське обстеження часткою печінки;
- УЗД печінки. На УЗД добре помітні спленомегалія, збільшення печінки, асцит;
- МРТ;
- Доплерографія допомагає оцінити ступінь розвилися в судинах порушень та оцінити зміни кровотоку. У нормі тиск у відні селезінки не більше 120 мм вод. ст., при захворюванні підвищується до 500 мм вод. ст.;
- Ендоскопічне обстеження, ФГДС дозволяють виявити розширення вен будь-якої частини стравоходу;
- Може знадобитися проведення функціональних проб для оцінки функції печінки;
- Зрідка потрібна біопсія печінки для визначення фактора, що викликав портальну гіпертензію та її наслідки.
Методи лікування
Хірургічне втручання є основним і найбільш ефективним методом лікування портальної гіпертензії. Однак, на початковій стадії можлива терапія медикаментами. Зазвичай застосовуються антигіпертензивні засоби основних груп: нітрати (Ізосорбід), бета-адреноблокатори (Метопролол, Анаприлін), інгібітори АПФ (Еналаприл). Украй рідкі випадки, коли для даної терапії достатньо для одужання. Частіше призначається, як допоміжна.
Показання до оперативного лікування:
- Ймовірність розвитку кровотечі з пищеводных вен. Частіше є у пацієнтів з позапечінкової і внутрипеченочной формами захворювання;
- Розвинуте кровотеча, що вимагає негайної зупинки.
Можливі способи зупинки кровотечі, що відкрився при портальній гіпертензії:
- Здавлення розширених вен за допомогою спеціального зонда, за яким місце кровотечі доставляється пневматичний балон. Такий інструмент називається зонда Блейкмора, він дозволяє зупинити кровотечу без серйозного інвазивного втручання. Паралельно потрібно проведення заходів щодо поповнення об’єму крові, корекція її складу гормональними препаратами;

- Якщо кровотеча локалізовано в судинах печінки або інших дрібних судинах, зупинити його можливо тільки застосуванням обколювання зони ураження препаратами через ендоскоп. У таких випадках використовуються склерозирующие речовини (Тромбовар, Этаксисклерол). Відбувається тромбоз дрібних судин, кровотеча припиняється;
- Запобігти кровотечу можна за допомогою накладання анастомозів в обхід розширених судин. Струм крові перенаправляється, напруга в розширених судинах знижується. Якщо стан печінки задовільний, не виявлено цироз, анастомоз накладається із з’єднанням ворітної вени і печінкової або порожнистої вени на вибір. Якщо захворювання перейшло в декомпенсовану стадію, краще зберегти струм крові через печінку, щоб уникнути прогресування некрозу. В даному випадку накладають анастомоз між венами брижі і порожнистою веною;
- У разі коли кровотеча неможливо припинити накладенням анастомозу, застосовуються прямі способи втручання. Здійснюють прошивання вен з захопленням слизової оболонки. Доступ зазвичай чрезплевральный або чрезбрюшинный. При гострому або вкрай масивній кровотечі даний спосіб – єдино можливий.
Паліативні методи лікування – відкачування рідини з порожнини живота, застосування препаратів для полегшення загального стану.
Профілактика
Суть заходів з профілактики портальної гіпертензії – турбота про здоров’я печінки і контроль її стану. Щоб уникнути розвитку важких форм цирозу, гепатиту та інших захворювань печінки, потрібно регулярно проходити обстеження. Якщо ви виявили у себе ознаки портальної гіпертензії, негайно зверніться до фахівця.
Дієта з низьким відсотком жирів допомагає підтримувати нормальне функціонування печінки. Для зниження ризику алкогольного гепатиту і цирозів слід відмовитися від зловживання алкоголем і куріння.
Можливий прийом гепатопротекторів (Есенціале), які сприяють відновленню структури печінки.
Прогноз
Результат захворювання залежить від того, що стало його причиною. При внутрипеченочной формі результат найчастіше несприятливий, так як зупинити руйнування тканин і судин печінки практично неможливо. Смерть настає частіше від кровотечі з пищеводных вен або від прогресуючої енцефалопатії. Запечінкова форма відрізняється більш сприятливим перебігом. Якщо вчасно було здійснено накладення анастомозів, життя пацієнта може бути продовжена на термін до 20 років. Профілактичні заходи допоможуть знизити тяжкість стану.
Особливості захворювання у дітей
Найбільш часто в дитячому віці представлена запечінкова форма захворювання. У 80% є причиною патології розвитку ворітної вени, наприклад, її кавернозна трансформація. Існує ймовірність розвитку тромбозів у результаті аномального зарощення пупкової вени. Зрощення передається на ворітну вену і призводить до закриття її просвіту. Такі захворювання, як фетальний гепатит, жовтяниці новонароджених (холангиопатии з різними змінами жовчних проток), багато вірусні гепатити також здатні призводити до розвитку синдрому портальної гіпертензії у дитини.
Захворювання в дитячому віці прогресує надзвичайно швидко. Першою ознакою зазвичай є стрімке збільшення селезінки, її болючість, низька рухливість. У 85% дітей відкриваються кровотечі з вен ШКТ. Збільшення печінки, асцит рідко спостерігаються у дітей.
Єдиний метод лікування – накладення анастомозів між венами нирок і селезінки. Операції в дитячому віці утруднені із-за малих розмірів судин, тому їх проведення не рекомендовано, якщо дитина віком 7-8 років. У цьому віці проводяться лише консервативні заходи. Накладення анастомозів у більшості випадків зберігає і надовго продовжує життя дитини.