Вроджена вада серця (ВВС), анатомічною особливістю якого є переміщення трикуспідального клапана з звичайного місця, може стати причиною виражених порушень серцевої гемодинаміки. Аномалія Ебштейна – це аномальне розташування тристулкового клапана, який зміщується у бік верхівки правого передсердя.
Погіршує перебіг захворювання клапанна дисплазія і одночасна наявність інших варіантів ВПС. Оптимальним варіантом терапії є хірургічне втручання.
Зміст
- Причинні фактори виникнення аномалії
- Особливості вродженої аномалії
- Гемодинаміка при ВПС
- Симптоми клапанної аномалії
- Методи діагностики
- Тактика терапії
- Небезпечні ускладнення
Причинні фактори виникнення аномалії
Вроджений генез пороку вказує на розвиток внутрішньоутробної патології у плода, викликаної внутрішніми або зовнішніми чинниками. Конкретні причини невідомі, але можливе негативне дію на формування ембріона можуть надати:
- генетичні порушення (частіше при поєднаних ВПС);
- вірусні інфекції у вагітної жінки;
- прийом деяких лікарських засобів в 1 триместр вагітності (протипухлинні препарати, сильні антибіотики, снодійні засоби).
Неможливість запобігти розвитку внутрішньоутробної патології обумовлює величезну важливість пренатальної діагностики: при своєчасному виявленні вродженого пороку можна задовго до пологів виявити несумісні з життям серцеві аномалії.
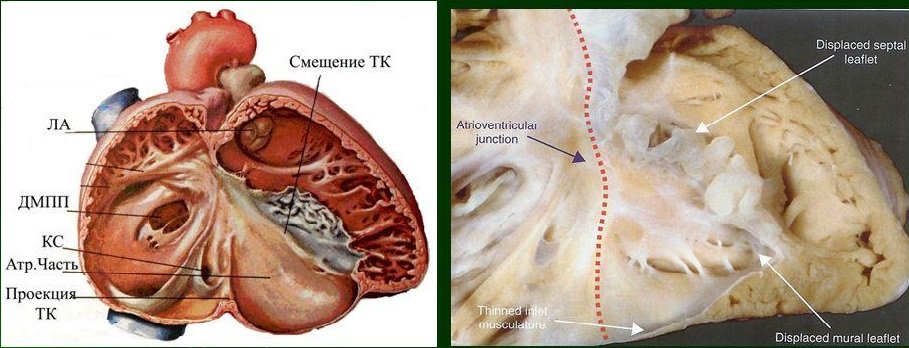 Зміщення трикуспідального клапана
Зміщення трикуспідального клапана
Особливості вродженої аномалії
Важливий негативний фактор при виявленні аномалії Ебштейна – зміна розташування стулок клапана, які зміщуються у бік верхівки правого передсердя. Крім цього, можливі наступні анатомічні особливості:
- деформація, дисплазія і витончення клапанних стулок;
- вкорочення сухожильних хорд;
- часткова гіпоплазія серцевого м’яза;
- приріст стулок до эндокарду;
- парусоподобное збільшення стулки;
- розширення клапанного кільця;
- часте наявність дефектів міжпередсердної і межжелудочкового повідомлення.
Результатом клапанної аномалії є поділ правого шлуночка на 2 відділи:
- верхній (загальна порожнину з правим передсердям);
- нижній (зменшений варіант правого шлуночка).
У верхньому відділі виникає нерівнозначна патологія кардіальної стінки – передсердя гіпертрофується, а частина шлуночка стоншується з високим ризиком формування аневризми серця. У нижньому відділі відбуваються патологічні порушення, що ведуть до гіпертрофії кардіальних клітин і склерозу стінки шлуночка.
Додатково при обстеженні можливе виявлення таких вроджених захворювань:
- стеноз легеневої артерії;
- ДМЖП;
- відкритий аортальний протока;
- стеноз мітрального клапана;
- мітральна недостатність;
- наявність 2 стулок у трикуспідального клапані;
- атрезія аорти.
Крім анатомічних порушень, обов’язковою є оцінка функціональних порушень.
Гемодинаміка при ВПС
Незначне зміщення клапана між правими камерами серця ніяк не змінює кровотік. Виражена серцева аномалія стає причиною наступних гемодинамічних порушень:
- зменшення легеневого кровообігу (значно менший обсяг правих камер не може забезпечити оптимальне надходження крові в легені);
- зворотний заброс в передсердя сприяє локальної гіпертрофії серцевого м’яза;
- проблеми тристулкового клапана порушують внутрішньосерцевої кровообіг;
- скидання венозної крові в ліві кардіальні камери (бідна киснем кров нездатна забезпечити органи і тканини).
В гіршому випадку збільшений об’єм порожнини правого передсердя може досягати 2000 мл
Симптоми клапанної аномалії
Сильне переміщення стулок клапана виявляється у новонародженого малюка в пологовому будинку чи в перші місяці лікарем-педіатром.
При невеликій зміні місцезнаходження клапанних стулок симптоми тривалий час непомітні, але по мірі погіршення гемодинаміки прояви хвороби обов’язково будуть.
Аномалія Ебштейна у дорослих проявляється наступними скаргами:
- кардіальні болю;
- неможливість переносити звичайні фізичні навантаження;
- задишка під час роботи і в спокої;
- напади тахікардії з короткочасною втратою свідомості.
Із зовнішніх ознак виявляється акроціаноз. Виявлення будь-яких ознак кардіальної патології вимагає проведення комплексного обстеження для постановки точного діагнозу.
Методи діагностики
На етапі пренатальної діагностики кожній жінці тричі під час вагітності проводиться 3D УЗД в поєднанні з допплерометрией, при яких обов’язково оцінюється стан внутрішніх органів плоду. Лікар УЗД зможе детально побачити серце малюка в терміні 18-22 тижні (другий скринінговий термін). Пренатальными эхографическими критеріями аномалії Ебштейна є:
- кардіомегалія за рахунок збільшення правих камер серця плода;
- трикуспидальная регургітація;
- переміщення стулок клапана більш ніж на 4 мм від норми;
- потовщення стулок з підвищенням ехогенності;
- наявність водянки в порожнинах тіла (грудної, черевної, кардіальної).
Велике значення для внутрішньоутробної діагностики вади має виявлення супутніх проявів – багатоводдя, затримка розвитку, інші види вроджених аномалій.
Важка поєднана форма аномалії серця – це важливий критерій для вирішення питання про переривання вагітності: тільки 5% дітей з пороком Ебштейна зможуть дожити до 50 років, а половина малюків помирає в перший рік після народження.
У дитини і дорослої людини основою діагностики є наступні методи дослідження:
- ЕКГ;
- ехокардіографія (дуплексне сканування);
- оглядовий рентгенівський знімок грудей;
- ангіокардіографія.
Своєчасна діагностика і лікування допомагає запобігти небезпечні ускладнення, пов’язані з розвитком застійної серцево-судинною недостатністю.
Тактика терапії
Єдиний варіант порятунку дитини від небезпечних ускладнень при вираженому переміщенні тристулкового клапана — оперативне втручання. Показаннями для хірургічного втручання є:
- прогресуюча кардіомегалія;
- поява порушеного ритму серця;
- симптоми застійної серцевої недостатності.
Прогностично найбільш оптимальний вік для проведення операції у дитини – 15 років, але при наявності показань або погіршення стану здоров’я хірургічне втручання виконується в будь-якому віці.
Вибір методики оперативного лікування визначається індивідуально. В залежності від віку, ступеня тяжкості та стану трикуспідального клапана використовують 2 види операції:
- реконструктивна пластика клапанного апарату;
- заміна клапана на штучний протез.
При наявності супутньої патології лікар-кардіохірург додатково виконає коригуючі операції (закриття міжпередсердної повідомлення, радіочастотна абляція зайвих провідних шляхів, усунення інших ВПС, резекція збільшеної частини правого передсердя).
Медикаментозне лікування проводиться з метою підтримки насосної функції серця, запобігання кардіальної недостатності і важких ускладнень після операції. Зазвичай застосовуються наступні лікарські засоби:
- антиаритмічні препарати;
- серцеві глікозиди;
- сечогінні засоби;
- гіпотензивні та симптоматичні ліки.
Спостереження у кардіохірурга триває протягом року після операції, потім протягом усього життя необхідно регулярно відвідувати кардіолога. Основна мета спостереження – своєчасне виявлення пізніх ускладнень.
Небезпечні ускладнення
При відсутності хірургічного лікування можливі такі наслідки:
- швидко прогресуюча застійна серцева недостатність;
- аневризма правих камер серця з високим ризиком розриву;
- тромбоемболії великих судин;
- тяжкі порушення ритму, нечутливі до лікарської терапії;
- септичний ендокардит.
Прогноз для життя повністю залежить від своєчасності діагностики та лікування. Виявлений пренатально ізольований вроджений порок з хорошим прогнозом для життя зовсім не є обов’язковим показанням до переривання вагітності: хірургічна операція, зроблена в оптимальний час при мінімальних ознаках кардіальної недостатності, є гарантією довгого і щасливого життя дитини.
Для 90% прооперованих хворих прогноз для одужання сприятливий – людина може жити повноцінно, але при обов’язковому спостереження у кардіолога і обмеження виражених фізичних навантажень.
Наявність важких і небезпечних ускладнень різко знижує ефективність медикаментозної та хірургічної терапії хвороби.